یکی از مهمترین معضلات سلامت جهانی در سال 2025 سرطان است که سالانه جان میلیونها نفر را در سراسر دنیا تهدید میکند. بر اساس آمار سازمان جهانی بهداشت، در سال 2025 بیش از ۲۰ میلیون مورد جدید ابتلا به سرطان ثبت شده و این رقم تا سال ۲۰۴۰ ممکن است به ۳۰ میلیون نفر برسد. در ایران نیز سالانه بیش از ۱۳۰ هزار نفر به انواع سرطان مبتلا میشوند. تشخیص زودهنگام، انتخاب روش درمانی مناسب و ارائه مراقبتهای جامع، میتواند نقش مؤثری در افزایش کیفیت زندگی و طول عمر بیماران داشته باشد. بیمارستان یثربی با استفاده از تجهیزات پیشرفته و تیم درمانی متخصص، خدمات متنوعی در زمینه تشخیص، درمان و پیگیری انواع سرطان ارائه میدهد تا بیماران بتوانند این مسیر دشوار را با آرامش و اطمینان بیشتری طی کنند.
سرطان چیست؟
با بررسی منابع موجود در این حوزه میتوان گفت سرطان (cancer) یک بیماری پیچیده و چندوجهی است که در آن، سلولهای بدن به طور غیرقابلکنترل، رشد کرده و تکثیر میشوند. در حالت عادی، سلولهای بدن پس از طی یک چرخه مشخص، تقسیم شده و در زمان مناسب از بین میروند. اما در سرطان، این فرآیند مختل میشود و سلولهای غیرطبیعی به جای مرگ، به رشد خود ادامه میدهند و ممکن است به سایر بافتها و اندامها گسترش یابند.
انواع سرطان
بیش از 100 نوع سرطان وجود دارد که هر کدام بسته به محل شروع بیماری و نوع سلولهای درگیر، به دستههای مختلفی تقسیم میشوند. در ادامه، به برخی از رایجترین انواع سرطان و روشهای درمانی آنها میپردازیم.
| نوع سرطان | علائم اولیه | گروه سنی پرخطر |
| سرطان ریه | سرفه مداوم، تنگی نفس، درد قفسه سینه | بالای ۵۰ سال |
| سرطان معده | سوءهاضمه، کاهش وزن، تهوع | بالای ۴۰ سال |
| سرطان سینه | توده در سینه، تغییر شکل یا رنگ پوست | بالای ۴۰ سال (زنان) |
| سرطان پروستات | مشکلات ادراری، درد در لگن | بالای ۵۰ سال (مردان) |
| سرطان خون | خستگی شدید، کبودی آسان، خونریزی غیرعادی | کودکان و سالمندان |
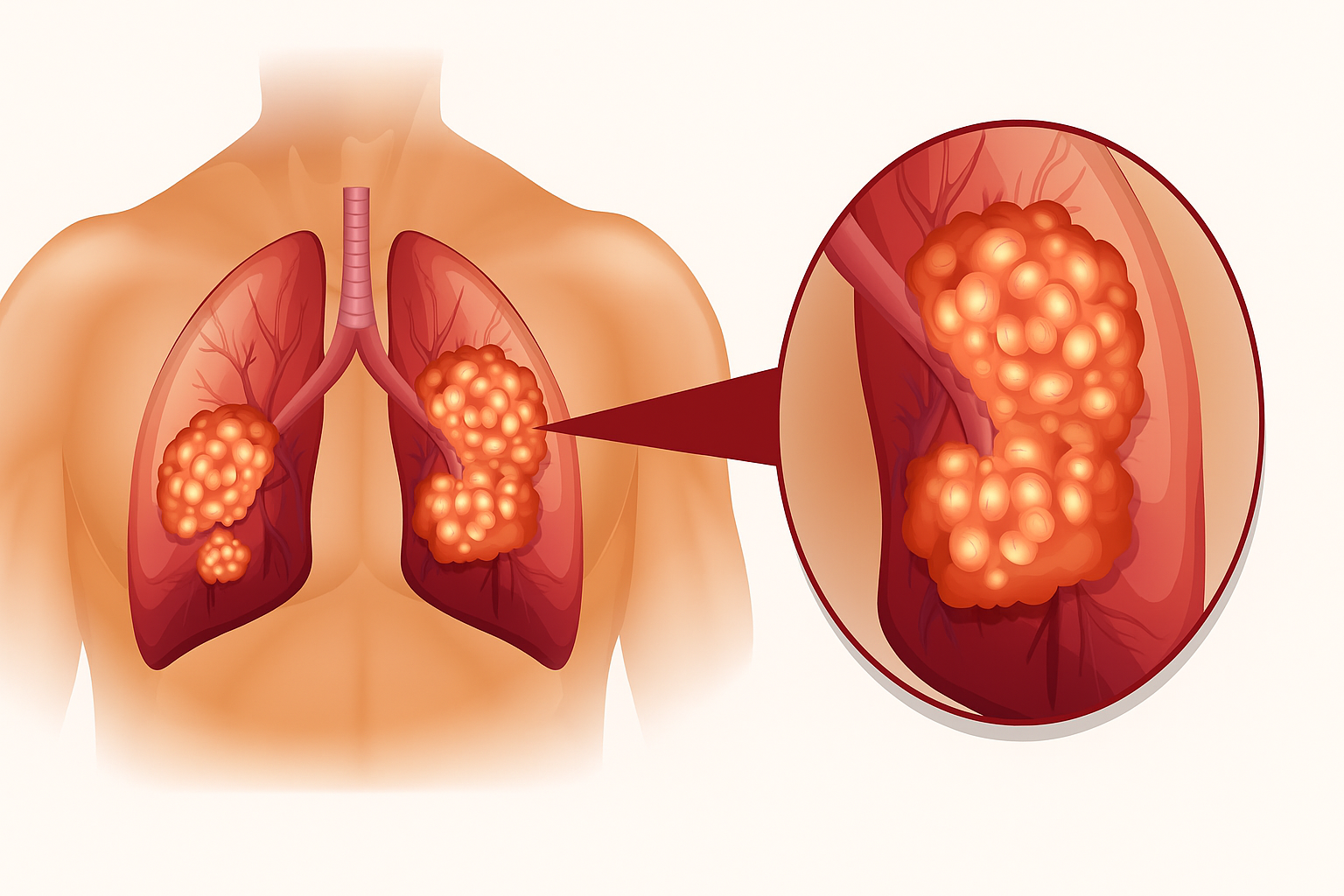
سرطان ریه (lung-cancer)
سرطان ریه یکی از شایعترین و مرگبارترین انواع سرطان است که عمدتاً در اثر مصرف دخانیات و قرار گرفتن در معرض مواد سمی ایجاد میشود. این بیماری معمولاً در مراحل اولیه علائم واضحی ندارد، اما با پیشرفت آن، علائمی مانند سرفه مداوم، تنگی نفس و کاهش وزن ظاهر میشود. روش های درمانی سرطان ریه بسته به مرحله بیماری شامل جراحی، شیمیدرمانی، پرتودرمانی و روشهای هدفمند دارویی است.
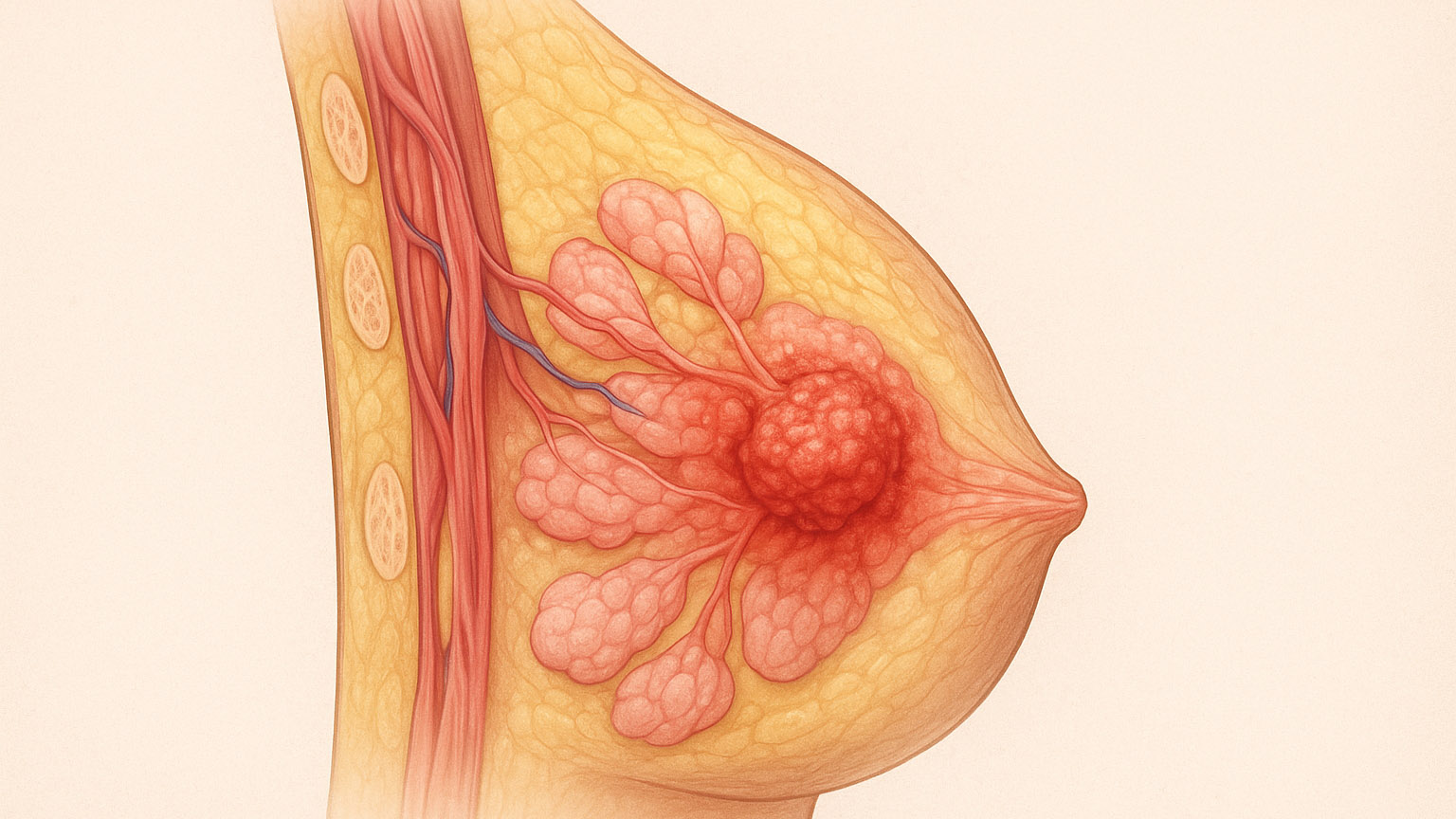
سرطان سینه (breast-cancer)
یکی از شایعترین سرطانها در زنان، سرطان سینه است، اما ممکن است در مردان نیز رخ دهد که در مقاله سرطان سینه در مردان به شکل کامل به آن پرداخته شده است. این سرطان زمانی ایجاد میشود که سلولهای غیرطبیعی در بافت سینه به طور غیرقابلکنترل رشد کنند. علائم آن شامل تودههای غیرعادی در سینه، تغییر در شکل یا رنگ پوست و درد مداوم است.
روش های درمان سرطان سینه شامل جراحی، پرتودرمانی، شیمیدرمانی و هورموندرمانی است که بسته به نوع و مرحله بیماری تعیین میشود. بررسی علائم و روشهای پیشگیری از سرطان سینه میتواند نقش مهمی در تشخیص زودهنگام و افزایش شانس درمان داشته باشد.
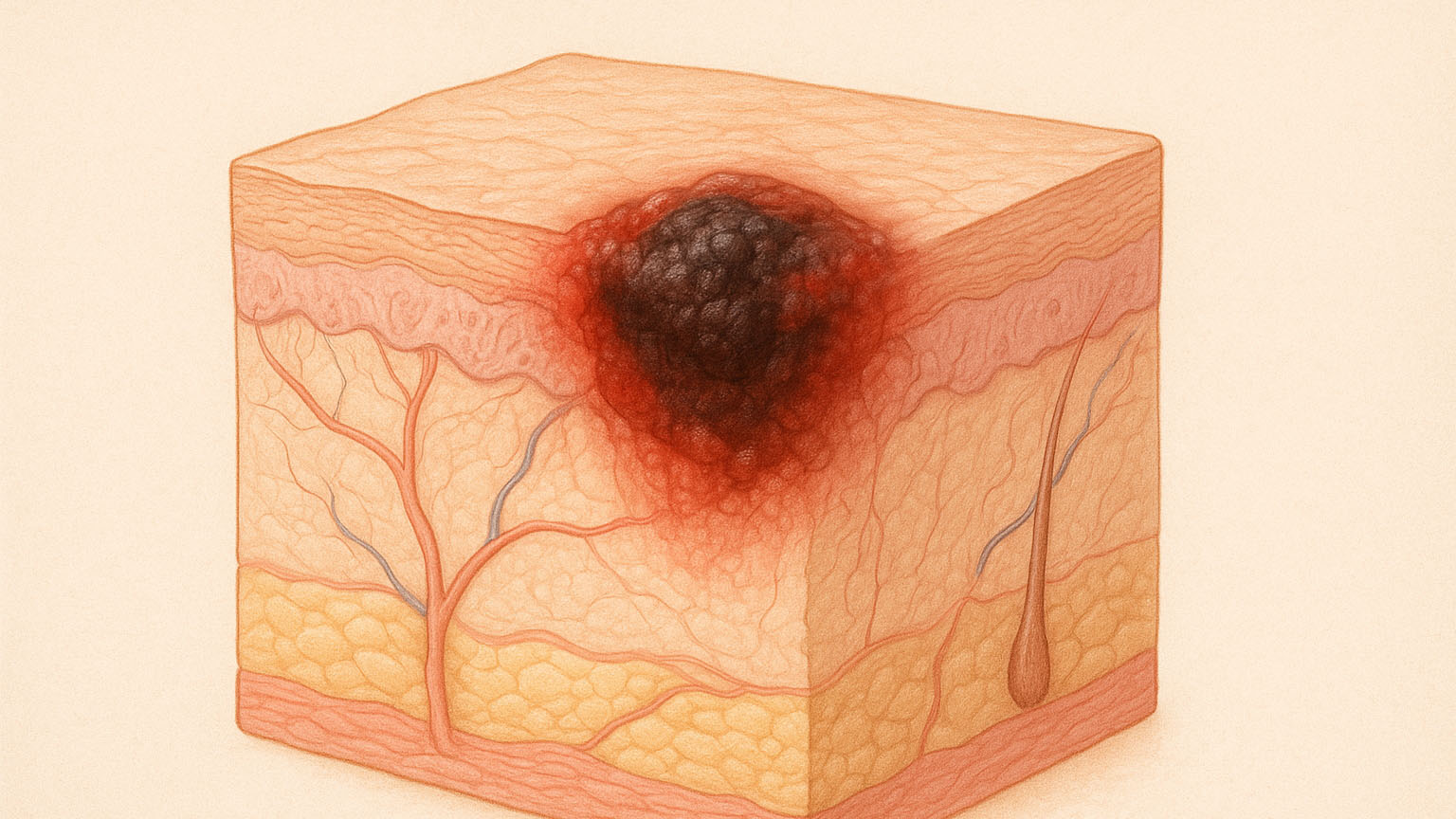
سرطان پوست (skin-cancer)
سرطان پوست از رشد غیرطبیعی سلولهای پوستی ناشی میشود و قرار گرفتن بیش از حد در معرض اشعه فرابنفش خورشید یکی از عوامل اصلی آن است. این نوع سرطان معمولاً با تغییرات در خالها، زخمهای غیرقابلبهبود و لکههای پوستی مشخص میشود. روش های درمان سرطان پوست بسته به نوع و شدت آن شامل جراحی، کرایوتراپی (سرما درمانی)، لیزردرمانی و ایمنیدرمانی است.
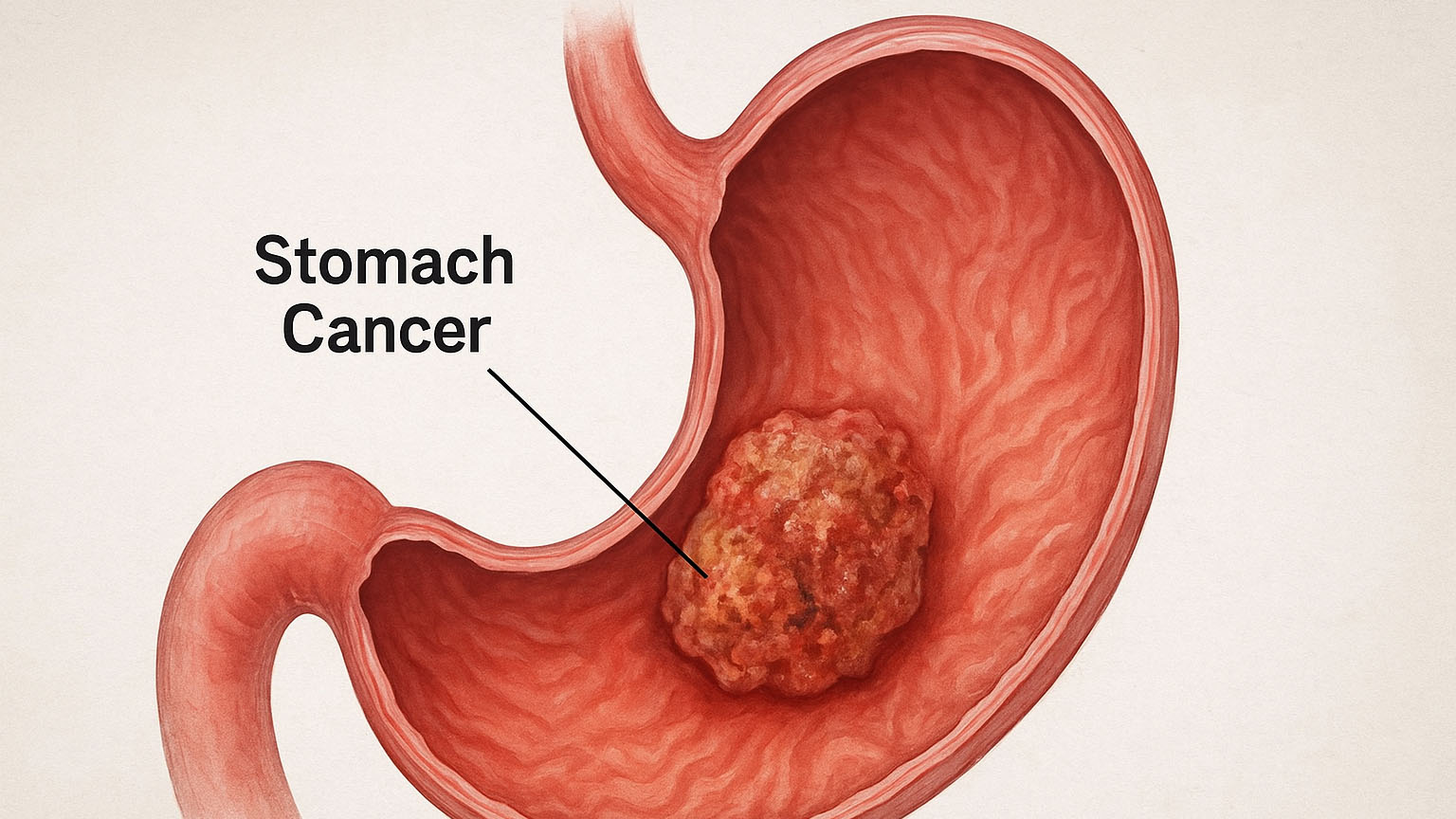
سرطان معده (stomach-cancer)
سرطان معده زمانی رخ میدهد که سلولهای غیرطبیعی در لایههای داخلی معده رشد میکنند. این بیماری معمولاً در مراحل اولیه بدون علائم است، اما با پیشرفت، علائمی مانند سوءهاضمه مداوم، درد معده و کاهش وزن بروز میکند. روش های درمان سرطان معده شامل جراحی برای برداشتن تومور، شیمیدرمانی، پرتودرمانی و داروهای هدفمند است.
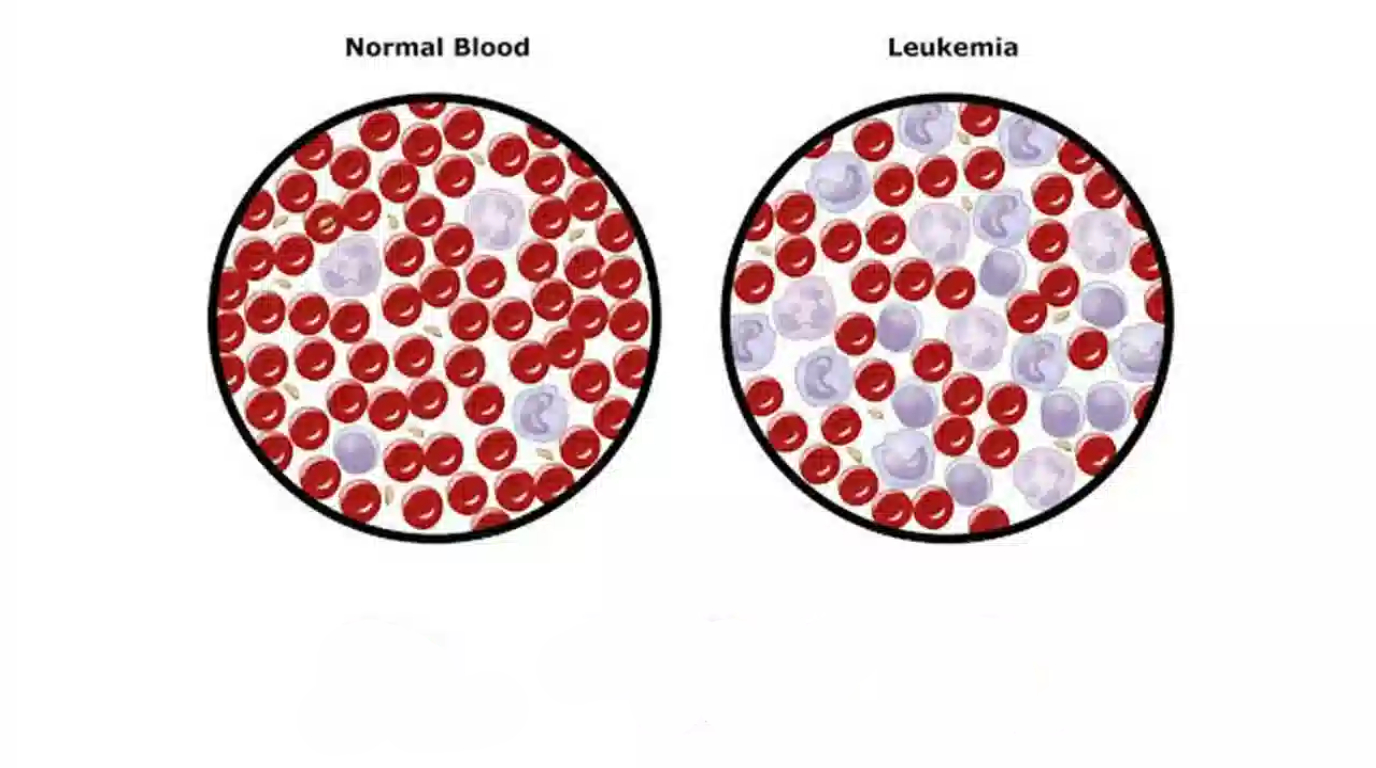
سرطان خون (leukemia)
سرطان خون نوعی سرطان است که بر تولید و عملکرد سلولهای خونی در مغز استخوان تأثیر میگذارد. این بیماری باعث رشد بیش از حد گلبولهای سفید غیرطبیعی میشود که سیستم ایمنی بدن را مختل میکنند. علائم شامل ضعف، خونریزیهای غیرعادی و عفونتهای مکرر است. روش های درمان سرطان خون معمولاً شامل شیمیدرمانی، پیوند مغز استخوان و ایمونوتراپی است.
سرطان بیضه (testicular-cancer)
سرطان بیضه یکی از انواع نادر سرطان است که عمدتاً مردان جوان را درگیر میکند. این سرطان از سلولهای درون بیضه شروع شده و بهسرعت رشد میکند. علائم آن شامل تورم یا توده بدون درد در بیضه، احساس سنگینی در کیسه بیضه و درد مبهم در شکم است. روش های درمان سرطان بیضه معمولاً شامل جراحی برای برداشتن تومور، شیمیدرمانی و پرتودرمانی است.
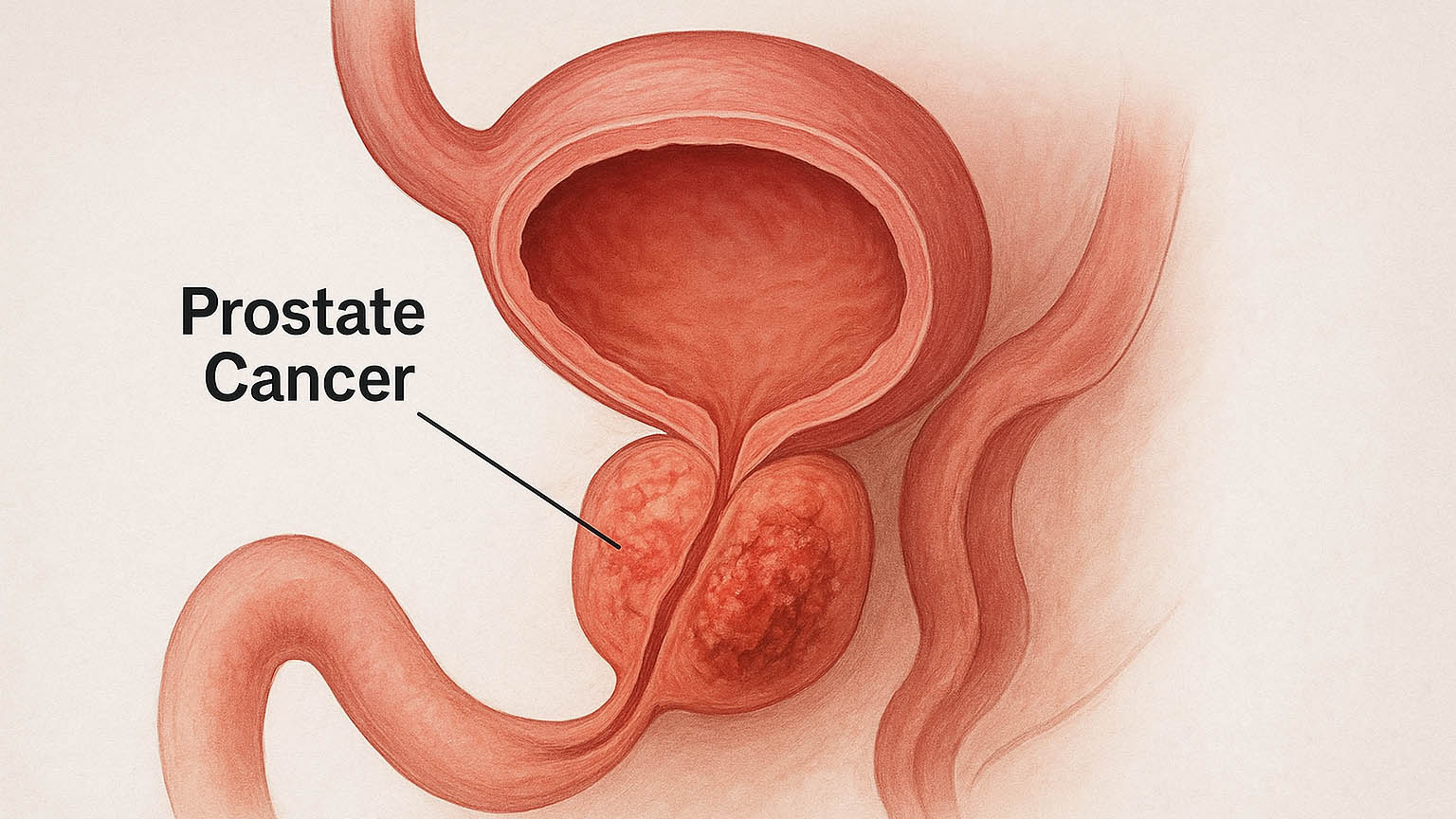
سرطان پروستات (prostate-cancer)
سرطان پروستات یکی از رایجترین سرطانهای مردان در سنین بالا است. این سرطان از غده پروستات شروع شده و ممکن است به کندی رشد کند. علائم شامل مشکلات ادراری، درد در ناحیه لگن و وجود خون در ادرار است. روش های درمان سرطان پروستات شامل جراحی، پرتودرمانی، هورموندرمانی و درمانهای هدفمند است.
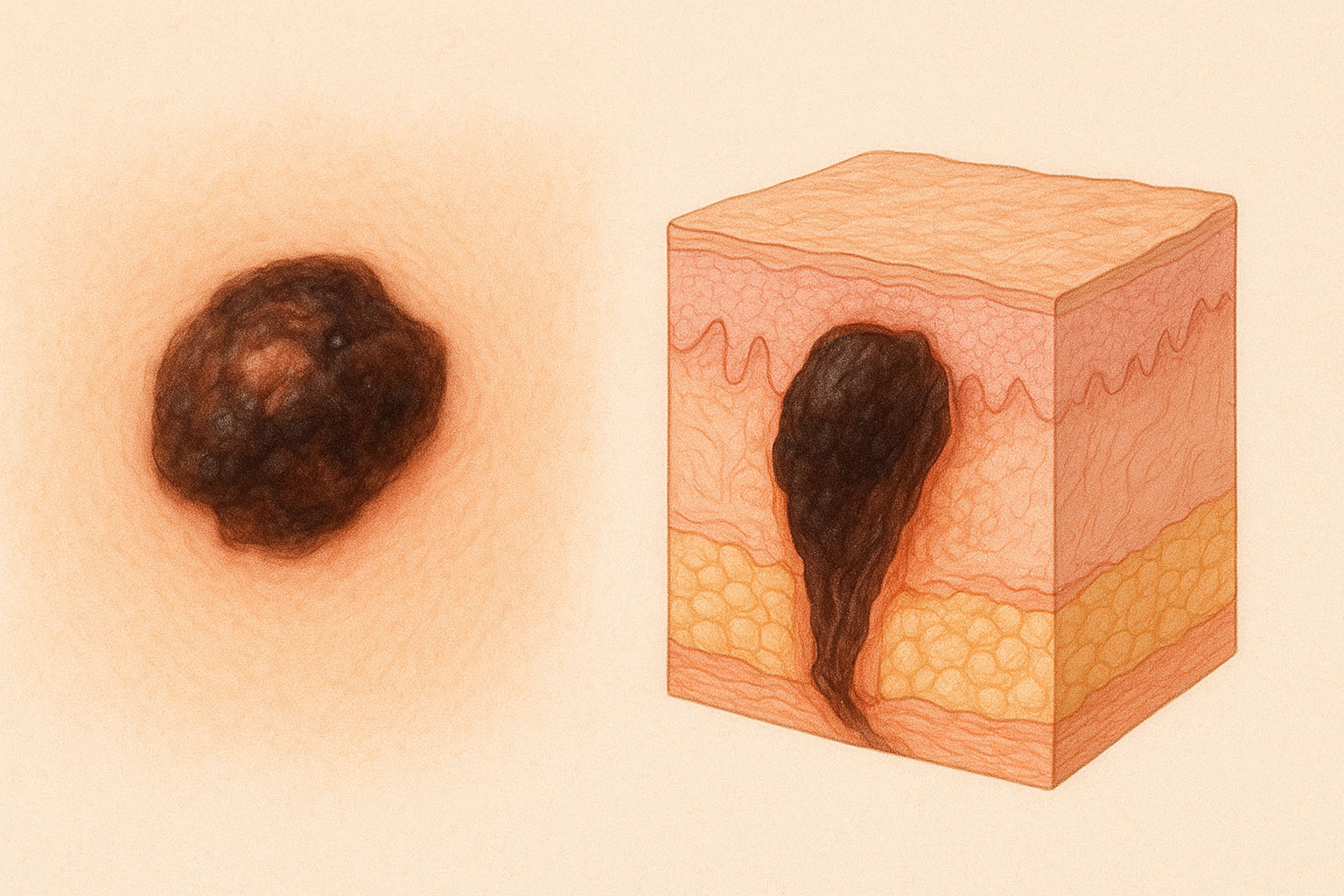
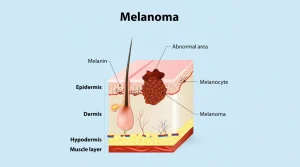
سرطان ملانوما (melanoma-cancer)
سرطان ملانوما نوعی سرطان پوست است که از سلولهای تولیدکننده رنگدانه (ملانوسیتها) شروع میشود. این نوع سرطان از سایر انواع سرطان پوست خطرناکتر است، زیرا میتواند به سایر قسمتهای بدن گسترش یابد. علائم آن شامل تغییر در رنگ، اندازه و شکل خالهای پوستی است. روش های درمان سرطان ملانوما بسته به مرحله بیماری شامل جراحی، ایمونوتراپی و داروهای هدفمند است.
سرطان تیروئید (thyroid-cancer)
سرطان تیروئید در غده تیروئید که مسئول تولید هورمونهای تنظیمکننده متابولیسم بدن است، ایجاد میشود. این سرطان معمولاً با علائمی مانند تورم یا گرههای تیروئیدی، تغییر در صدا و مشکلات بلع همراه است. روش های درمان سرطان تیروئید شامل جراحی، ید رادیواکتیو، هورموندرمانی و گاهی شیمیدرمانی است.
روش های تشخیص سرطان
تشخیص سرطان در مراحل اولیه تأثیر مستقیمی بر موفقیت درمان سرطان دارد. بسیاری از سرطانها در مراحل ابتدایی علائم خاصی ندارند یا نشانههای مبهمی دارند که ممکن است با بیماریهای دیگر اشتباه گرفته شوند. به همین دلیل، انجام آزمایشهای غربالگری و بررسیهای پزشکی منظم میتواند به شناسایی سرطان قبل از پیشرفت آن کمک کند. روشهای مختلفی برای تشخیص سرطان وجود دارد که بسته به نوع سرطان و شرایط بیمار، انتخاب میشوند. در ادامه، مهمترین روشهای تشخیص سرطان را بررسی میکنیم.
۱. آزمایشهای تصویربرداری (عکسبرداری)
روشهای عکسبرداری (imaging-tests) مانند سیتیاسکن (CT-scan)، امآرآی (MRI)، ماموگرافی و سونوگرافی به پزشکان کمک میکنند تا تومورها و تغییرات غیرطبیعی در اندامها و بافتهای بدن را مشاهده کنند. این روشها برای تشخیص اولیه، بررسی میزان گسترش سرطان و ارزیابی اثربخشی آن استفاده میشوند.
۲. آزمایش خون
یکی از روشهای رایج برای بررسی سلامت عمومی و تشخیص سرطان، آزمایش خون (blood-tests) است. در این آزمایش، سطح نشانگرهای توموری که ممکن است به دلیل سرطان افزایش یافته باشند، اندازهگیری میشود. به عنوان مثال، آزمایش PSA برای سرطان پروستات و آزمایش CA-125 برای سرطان تخمدان انجام میشود. البته تست آزمایشگاهی خون به تنهایی برای تشخیص قطعی سرطان کافی نیست و معمولاً در کنار سایر روشهای تشخیصی استفاده میشود.
۳. نمونهبرداری (بیوپسی)
نمونهبرداری (biopsy) یکی از دقیقترین روشهای تشخیص سرطان است که در آن، پزشک نمونهای از بافت مشکوک را برای بررسیهای میکروسکوپی برمیدارد. در این روش، مشخص میشود که آیا سلول نمونه سرطانی است یا خیر. روشهای مختلف نمونهبرداری شامل سوزنی، جراحی و آندوسکوپیک هستند.
۴. آزمایشهای ژنتیکی
برخی از افراد به دلیل داشتن سابقه خانوادگی، در معرض خطر بیشتری برای ابتلا به سرطانهای خاصی مانند سرطان سینه یا سرطان روده بزرگ قرار دارند. آزمایش ژنتیک (genetic-tests) میتواند جهشهای خاص در DNA را که احتمال بروز سرطان را افزایش میدهند، شناسایی کند.
۵. آندوسکوپی
آندوسکوپی (endoscopy) یک روش تشخیصی است که برای بررسی اندامهای داخلی بدن مانند مری، معده، روده و ریه استفاده میشود. در این روش، پزشک با کمک یک لوله منعطف مجهز به دوربین، داخل بدن را مشاهده کرده و در صورت نیاز، نمونهبرداری انجام میدهد. این روش بهویژه برای تشخیص سرطانهای دستگاه گوارش مانند سرطان معده و سرطان روده بزرگ مفید است. در برخی موارد، آندوسکوپی میتواند به عنوان یک روش درمانی نیز مورد استفاده قرار گیرد.
۶. تستهای آزمایشگاهی
علاوه بر آزمایش خون (laboratory-tests)، برخی تستهای آزمایشگاهی دیگر مانند بررسی ادرار، مایعات بدن و آنالیز بیوشیمیایی نیز به تشخیص سرطان کمک میکنند. این تستها میتوانند تغییرات غیرطبیعی در عملکرد اندامها را شناسایی کرده و به پزشکان در تشخیص سرطان کمک کنند.

سیستم TNM چیست؟
سیستم TNM یک روش استاندارد و بینالمللی برای مرحلهبندی سرطان است که به پزشکان کمک میکند میزان پیشرفت بیماری را ارزیابی کرده و بهترین گزینههای درمانی را انتخاب کنند. این سیستم توسط کمیته مشترک سرطان آمریکا (AJCC) و سازمان بهداشت جهانی (WHO) تدوین شده است و اطلاعات دقیقی در مورد اندازه تومور، میزان گسترش آن به غدد لنفاوی و احتمال متاستاز (گسترش به سایر نقاط بدن) ارائه میدهد. مرحلهبندی دقیق سرطان از طریق TNM نقش مهمی در انتخاب روش درمان سرطان، پیشبینی روند بیماری و ارزیابی میزان پاسخ بیمار به درمان دارد. سیستم TNM شامل سه مؤلفه اصلی است که هرکدام اطلاعات خاصی درباره سرطان ارائه میدهند:
۱. تومور (T – Tumor)
این بخش از سیستم TNM به اندازه و گسترش تومور اولیه در بدن اشاره دارد. عددی که بعد از حرف T قرار میگیرد، نشاندهنده اندازه تومور و میزان نفوذ آن به بافتهای اطراف است:
- T0: هیچ شواهدی از تومور اولیه وجود ندارد.
- T1 تا T4: بیانگر افزایش اندازه تومور و میزان گسترش آن به بافتهای مجاور است. هرچه عدد بالاتر باشد، تومور بزرگتر و تهاجمیتر است.
- TX: اطلاعات کافی برای ارزیابی تومور اولیه وجود ندارد.
۲. گرههای لنفاوی (N – Nodes)
درگیری گرههای لنفاوی یکی از شاخصهای مهم در ارزیابی گسترش سرطان است. این قسمت مشخص میکند که آیا سلولهای سرطانی به غدد لنفاوی نزدیک تومور گسترش یافتهاند یا خیر:
- N0: هیچ نشانهای از درگیری غدد لنفاوی وجود ندارد.
- N1 تا N3: نشاندهنده میزان گسترش سرطان به غدد لنفاوی مجاور است. هرچه عدد بالاتر باشد، تعداد غدد لنفاوی درگیر بیشتر است.
- NX: اطلاعات کافی برای ارزیابی غدد لنفاوی وجود ندارد.
۳. متاستاز (M – Metastasis)
متاستاز نشاندهنده این است که آیا سرطان به سایر بخشهای بدن (مانند استخوانها، کبد یا ریهها) گسترش یافته است یا خیر:
- M0: سرطان به سایر قسمتهای بدن گسترش نیافته است.
- M1: سرطان به نقاط مختلف بدن متاستاز داده است.
اهمیت سیستم TNM در درمان سرطان
استفاده از سیستم TNM به پزشکان کمک میکند تا مرحله سرطان را مشخص کنند و بر این اساس، درمان سرطان را برنامهریزی نمایند. برای مثال، یک سرطان در مرحله T1N0M0 به این معناست که تومور کوچک است، به غدد لنفاوی سرایت نکرده و متاستاز نیز ندارد. این اطلاعات برای تصمیمگیری در مورد روشهای درمانی مانند جراحی، شیمیدرمانی، پرتودرمانی یا ایمونوتراپی ضروری است.

روشهای درمان سرطان
روشهای مختلفی برای درمان سرطان وجود دارد که هرکدام بسته به نوع سرطان، مرحله بیماری و شرایط بیمار مورد استفاده قرار میگیرند. علاوه بر روشهای رایج مانند جراحی، شیمیدرمانی، پرتودرمانی و ایمونوتراپی، روشهای جدیدتری نیز معرفی شدهاند که شامل هایپرترمی، درمان فوتودینامیک، پیوند سلولهای بنیادی و ویروستراپی هستند. در ادامه به بررسی این روشها میپردازیم.
| روش درمانی | توضیح | معمولاً برای کدام سرطانها استفاده میشود |
| شیمیدرمانی | استفاده از داروها برای از بین بردن سلولهای سرطانی | بیشتر سرطانهای خونی، تخمدان، سینه |
| رادیوتراپی | استفاده از پرتوهای پرانرژی برای نابودی سلولهای سرطانی | سرطان پوست، مغز، پروستات |
| جراحی | برداشتن تودههای سرطانی از بدن | سینه، معده، کولورکتال |
| ایمونوتراپی | تقویت سیستم ایمنی بدن برای مقابله با سرطان | ملانوما (سرطان پوست)، ریه |
| هورمون درمانی | قطع اثر هورمونهایی که به رشد سرطان کمک میکنند | سینه، پروستات |
۱. جراحی برای درمان سرطان (surgery)
یکی از روشهای اصلی درمان سرطان، جراحی است که در آن تومور و بخشی از بافت سالم اطراف آن برداشته میشود. این روش بیشتر برای سرطانهایی که در مراحل اولیه قرار دارند استفاده میشود. در برخی موارد، جراحی با پرتودرمانی یا شیمیدرمانی ترکیب میشود تا احتمال بازگشت سرطان کاهش یابد.

۲. شیمیدرمانی (chemotherapy)
روش شیمیدرمانی از داروهای خاصی برای کشتن سلولهای سرطانی یا جلوگیری از رشد آنها استفاده میکند. این روش به شکل خوراکی، تزریقی یا داخلوریدی تجویز میشود و بیشتر برای سرطانهای پیشرفته یا متاستاتیک کاربرد دارد. شیمیدرمانی میتواند عوارضی مانند ریزش مو، حالت تهوع و ضعف بدن داشته باشد. اکثرا این روش با پرتو درمانی مقایسه میشود که در مقاله مقایسه شیمیدرمانی و پرتودرمانیبه شکل کامل به بررسی هریک از آنها پرداخته شده است .

۳. پرتودرمانی یا رادیوتراپی (radiotherapy)
در رادیوتراپی از اشعههای پرقدرت مانند اشعه ایکس یا پروتون برای از بین بردن سلولهای سرطانی استفاده میشود. این روش معمولاً قبل یا بعد از جراحی برای کوچک کردن تومور یا از بین بردن سلولهای سرطانی باقیمانده به کار میرود.

۴. ایمونوتراپی (immunotherapy)
ایمونوتراپی یک روش نوین درمان سرطان است که با فعالسازی و تقویت سیستم ایمنی بدن، به سیستم بدن کمک میکند تا سلولهای سرطانی را شناسایی و نابود کند. برخلاف روشهایی مانند شیمیدرمانی که مستقیماً روی سلولهای سرطانی اثر میگذارند، ایمونوتراپی به سیستم ایمنی آموزش میدهد تا خودش به مبارزه با سرطان بپردازد.
این روش بهویژه در درمان برخی سرطانهای خاص مانند ملانوما (نوعی سرطان پوست)، سرطان ریه غیرسلولی (NSCLC) و سرطان کلیه کاربرد دارد. ایمونوتراپی از داروهایی مانند مهارکنندههای نقاط کنترلی (checkpoint inhibitors) استفاده میکند که باعث فعال شدن سلولهای T در برابر تومورها میشوند. مزیت مهم این روش در این است که معمولاً عوارض جانبی کمتری نسبت به شیمیدرمانی دارد، چرا که به سلولهای سالم آسیب کمتری وارد میکند. البته ممکن است برخی بیماران دچار واکنشهای التهابی شوند، چون سیستم ایمنی بیش از حد فعال میشود.
۵. هورموندرمانی (hormone-therapy)
هورموندرمانی یک روش هدفمند برای درمان سرطانهایی است که رشد آنها به هورمونهای بدن وابسته است. از جمله این سرطانها میتوان به سرطان سینه (وابسته به استروژن و پروژسترون) و سرطان پروستات (وابسته به تستوسترون) اشاره کرد.
در این روش، داروهایی برای کاهش تولید هورمونها یا مسدود کردن گیرندههای هورمونی در سلولهای سرطانی تجویز میشود. به این ترتیب، محیط لازم برای رشد سلولهای سرطانی از بین میرود و رشد تومور کند یا متوقف میشود. هورموندرمانی معمولاً بهعنوان درمان تکمیلی پس از جراحی یا پرتودرمانی استفاده میشود و در بعضی بیماران میتواند تا چند سال ادامه یابد. البته عوارضی مانند گرگرفتگی، تغییرات خلقی، کاهش میل جنسی یا نازک شدن استخوانها ممکن است ایجاد شود.
۶. هایپرترمی (hyperthermia)
هایپرترمی یا درمان با گرما، یکی از روشهای مکمل در درمان سرطان است که در آن بافتهای بدن بهطور کنترلشده و موقت به دمای بالا (۴۰ تا ۴۵ درجه سانتیگراد) میرسند.
هایپرترمی معمولاً در کنار پرتودرمانی یا شیمیدرمانی انجام میشود تا تأثیر آنها را افزایش دهد. گرما میتواند جریان خون را در ناحیه تومور افزایش دهد، که منجر به رساندن بهتر دارو به سلولها میشود و اثربخشی درمان را بهبود میبخشد. این روش بیشتر برای تومورهای سطحی یا موضعی کاربرد دارد، مانند سرطانهای سر و گردن، سینه، پوست یا اندامهای لگنی. گرچه هنوز هایپرترمی به اندازه روشهای دیگر فراگیر نیست، اما در حال تبدیل شدن به یکی از گزینههای درمانی مکمل و مؤثر در مراکز پیشرفته پزشکی است.

۷. درمان فوتودینامیک (photodynamic-therapy)
درمان فوتودینامیک یکی از روشهای نوین و کمتهاجمی برای مبارزه با برخی از انواع سرطان است که بر پایهی ترکیب دارو و نور لیزر انجام میشود. در این روش، ابتدا یک داروی حساس به نور (photosensitizer) به بیمار تزریق میشود. این دارو در سلولهای سرطانی تمایل بیشتری برای تجمع دارد و در سلولهای سالم کمتر انباشته میشود.
پس از آن، پزشک با استفاده از منبع نوری خاص، معمولاً لیزر یا دیود نوری (LED)، ناحیه موردنظر را هدف قرار میدهد. وقتی نور با طول موج خاص به سلولهای دارای داروی فعالشده تابیده میشود، واکنشی شیمیایی ایجاد میگردد که منجر به تولید نوعی اکسیژن فعال (رادیکال آزاد) میشود. این مولکولهای اکسیژنی بهطور مستقیم باعث تخریب سلولهای سرطانی و قطع جریان خونرسانی به تومور میشوند.
درمان فوتودینامیک معمولاً برای سرطانهای سطحی یا نواحی قابل دسترس مانند سرطان پوست، سرطان ریه غیرسلولی، سرطان مری، و برخی تومورهای دهان، مثانه یا حنجره بهکار میرود.

۸. پیوند مغز استخوان (bone-marrow-transplant)
پیوند مغز استخوان که با نام «پیوند سلولهای بنیادی خونساز» نیز شناخته میشود، یکی از روشهای پیشرفته و حیاتی برای درمان سرطانهایی مانند لوسمی، لنفوم و گاهی میلوما است. در این روش، مغز استخوان آسیبدیده یا تخریبشده با سلولهای بنیادی سالم جایگزین میشود تا بدن بتواند دوباره سلولهای خونی طبیعی و سالم تولید کند.

۹. پیوند سلولهای بنیادی (stem-cell-transplant)
پیوند سلولهای بنیادی به بازسازی سلولهای خونی پس از شیمیدرمانی یا پرتودرمانی شدید کمک میکند. این روش بیشتر در سرطانهای خون مانند لوسمی و لنفوم مورد استفاده قرار میگیرد.
۱۰. درمان سرطان با ویروستراپی (viral-therapy)
ویروستراپی یک روش نوین برای درمان سرطان است که در آن از ویروسهای اصلاحشده ژنتیکی برای حمله به سلولهای سرطانی استفاده میشود. این ویروسها بدون آسیب رساندن به سلولهای سالم، سلولهای سرطانی را نابود میکنند و سیستم ایمنی را برای مقابله با سرطان تقویت میکنند.
11- درمان سرطان با تست بیومارکر (Biomarker Testing)
در سالهای اخیر، استفاده از تستهای بیومارکر (Biomarker Testing) تحول بزرگی در تشخیص و درمان هدفمند سرطان ایجاد کرده است. بیومارکرها، موادی هستند که در خون، بافت یا سایر مایعات بدن یافت میشوند و میتوانند نشانهای از وجود یا نوع خاصی از سرطان باشند.
کاربرد تست بیومارکر در درمان سرطان
تست بیومارکر در درمان سرطان به پزشکان این امکان را میدهد که درمانها را بر اساس ویژگیهای ژنتیکی و مولکولی تومور هر بیمار شخصیسازی کنند. با شناسایی بیومارکرهای خاص، میتوان تعیین کرد که آیا یک تومور به داروی خاصی پاسخ میدهد یا خیر، یا حتی احتمال بازگشت مجدد بیماری را پیشبینی کرد. برای مثال، در سرطان پستان، بررسی گیرندههای هورمونی مانند HER2 به انتخاب دقیق داروهایی مثل تراستوزوماب کمک میکند. در سرطان ریه نیز شناسایی جهشهایی مانند EGFR یا ALK میتواند مسیر درمان را به سمت داروهای هدفمند هدایت کند.
کدام سرطانها غیرقابل درمان یا مقاومتر هستند؟
در پزشکی، بسیاری از سرطانها در صورت تشخیص زودهنگام قابل درماناند. اما برخی انواع سرطان، به دلیل ماهیت تهاجمی، تشخیص دیرهنگام یا مقاومت به درمانهای موجود، پیشآگهی ضعیفتری دارند و درمان قطعی آنها همچنان یک چالش علمی باقی مانده است. این سرطانها اغلب نیازمند درمانهای ترکیبی، پژوهشهای نوین یا شرکت در تریالهای بالینی هستند:
| نوع سرطان | علت دشواری درمان | نرخ بقا 5 ساله (تقریبی) | نکات کلیدی |
| سرطان لوزالمعده (پانکراس) | تشخیص دیرهنگام + مقاومت بالا به شیمیدرمانی | حدود ۱۲٪ | اغلب در مراحل پیشرفته کشف میشود |
| گلیوبلاستوما (سرطان مغز) | رشد سریع + عدم پاسخ به درمانهای رایج | حدود ۵٪ | یکی از بدخیمترین تومورهای مغزی |
| سرطان کبد پیشرفته | پخش سریع + تأثیر محدود درمانهای سیستمیک | کمتر از ۲۰٪ | معمولاً دیر تشخیص داده میشود |
| سرطان مری | تهاجمی + احتمال عود بالا | حدود ۲۰٪ | معمولاً همراه با متاستاز در زمان تشخیص |
| ملانوما متاستاتیک | انتشار سریع به اندامهای حیاتی | حدود ۲۵٪ | به درمان ایمونوتراپی در برخی موارد پاسخ میدهد |
| سرطان ریه سلول کوچک | رشد و گسترش بسیار سریع | حدود ۷٪ | پاسخ اولیه خوب به درمان دارد، اما عود بالا |
باید توجه داشت که “غیرقابل درمان” به معنای “ناامیدی از درمان” نیست. امروزه با پیشرفتهایی مانند ایمونوتراپی، سلولدرمانی، بیومارکرها و شرکت در کارآزماییهای بالینی (Clinical Trials)، امید به بهبود حتی در برخی از این سرطانهای سختدرمان افزایش یافته است.
باورهای نادرست درباره درمان سرطان
با وجود پیشرفتهای چشمگیر علمی، هنوز هم برخی باورهای غلط درباره درمان سرطان بین مردم رایج است که میتواند مسیر درمان را دچار اختلال کند یا باعث ترس و اضطراب بیمورد شود. در ادامه به مهمترین این باورهای اشتباه و واقعیت علمی مربوط به آنها اشاره میکنیم:
- سرطان همیشه مساوی با مرگ است: واقعیت این است که بسیاری از سرطانها اگر زود تشخیص داده شوند، کاملاً قابل درمان هستند. نرخ بقای برخی سرطانها مانند پستان، پوست و تیروئید بسیار بالاست.
- شیمیدرمانی فقط وضعیت بیمار را بدتر میکند: اگرچه شیمیدرمانی ممکن است عوارض جانبی داشته باشد، در بسیاری موارد زندگی بیمار را نجات داده یا طول عمر را افزایش میدهد.
- درمانهای طبیعی میتوانند جایگزین درمان پزشکی شوند: هیچکدام از روشهای طب سنتی یا مکمل نمیتوانند جایگزین درمانهای علمی و اثباتشده مانند جراحی، پرتودرمانی یا ایمونوتراپی شوند. این روشها تنها در کنار درمان اصلی و با نظر پزشک قابل استفادهاند.
- اگر سرطان پخش شده باشد، دیگر درمانی وجود ندارد: در مواردی حتی سرطانهای متاستاتیک هم با درمانهای ترکیبی و هدفمند قابل کنترل هستند و کیفیت زندگی بیمار حفظ میشود.
- استفاده از موبایل یا مایکروویو باعث سرطان میشود: تاکنون شواهد علمی محکمی وجود ندارد که نشان دهد این وسایل مستقیماً باعث ایجاد سرطان در انسان میشوند.
- سرطان یک بیماری ارثی است و نمیتوان از آن پیشگیری کرد: تنها درصد کمی از سرطانها زمینه ژنتیکی دارند. سبک زندگی سالم، غربالگری منظم و پرهیز از عوامل خطرزا میتواند احتمال بروز بسیاری از سرطانها را کاهش دهد.
گام نهایی در انتخاب روش مناسب درمان سرطان
انتخاب روش مناسب برای درمان سرطان به نوع و مرحله بیماری، وضعیت عمومی بدن و واکنش فرد به درمانهای قبلی بستگی دارد. در بسیاری از موارد، پزشکان ترکیبی از درمانهایی مانند جراحی، شیمیدرمانی، پرتودرمانی و روشهای نوینی همچون ایمونوتراپی را برای دستیابی به بیشترین اثربخشی و کاهش احتمال بازگشت بیماری به کار میبرند. در کنار این درمانها، مراقبتهای حمایتی مانند مشاوره روانشناختی، تغذیه مناسب و تغییر سبک زندگی، نقش مهمی در افزایش کیفیت زندگی بیمار دارند.
مرکز فوقتخصصی سرطان بیمارستان یثربی کاشان با بهرهمندی از تیمی مجرب و فناوریهای پیشرفته، خدمات جامعی را در زمینه تشخیص و درمان سرطان ارائه میدهد. اگر شما یا عزیزانتان به این بیماری مبتلا هستید، میتوانید برای مشاوره تخصصی، بررسی وضعیت و آغاز درمان، با این مرکز تماس بگیرید. همراهی بیمارستان یثربی، گامی مطمئن در مسیر مبارزه با سرطان است.
سوالات متداول
شیمیدرمانی با استفاده از داروهایی قوی، سلولهایی را که بهسرعت تقسیم میشوند—مانند سلولهای سرطانی—هدف قرار میدهد. این داروها ممکن است به سلولهای سالمی مانند سلولهای پوست، مو یا روده نیز آسیب بزنند و عوارضی مانند تهوع، ریزش مو و ضعف ایجاد کنند.
پرتودرمانی از پرتوهای پرانرژی مانند اشعه ایکس یا پروتون برای تخریب سلولهای سرطانی استفاده میکند. خود فرآیند بدون درد است، اما ممکن است باعث خستگی، التهاب پوست یا درد موضعی در نواحی تحت درمان شود.
درمان هدفمند با تمرکز روی مولکولهای خاصی که در رشد سلولهای سرطانی نقش دارند، آنها را مختل میکند. این روش معمولاً دقیقتر و با عوارض جانبی کمتر نسبت به شیمیدرمانی عمل میکند، زیرا روی سلولهای سالم اثر کمتری دارد.
ایمونوتراپی سیستم ایمنی بدن را تحریک میکند تا سلولهای سرطانی را شناسایی و از بین ببرد. این روش بهویژه در درمان سرطانهایی مانند ملانوما، کلیه و ریه مؤثر بوده، اما ممکن است در همه بیماران پاسخ یکسانی نداشته باشد.
این روش در سرطانهایی مثل پستان و پروستات که رشدشان به هورمونها وابسته است کاربرد دارد. هورموندرمانی با مسدود کردن یا کاهش سطح هورمونهای خاص، از رشد تومورها جلوگیری میکند.
خیر، جراحی تنها یکی از روشهای درمان است. در مواردی که تومور قابل برداشتن باشد و در مراحل ابتدایی باشد، جراحی پیشنهاد میشود. اما برخی سرطانها فقط با پرتودرمانی، شیمیدرمانی یا درمانهای دیگر قابل کنترل هستند.
این روش زمانی به کار میرود که مغز استخوان یا سیستم ایمنی به دلیل شیمیدرمانی یا پرتودرمانی شدید آسیب دیده باشد. معمولاً برای سرطانهای خون مانند لوسمی، لنفوم و مولتیپل میلوما استفاده میشود.
خیر، درمانهای مکمل مانند طب سوزنی یا یوگا صرفاً به کاهش علائم جانبی و بهبود کیفیت زندگی کمک میکنند و جایگزین درمانهای پزشکی مانند شیمیدرمانی یا جراحی نیستند. هرگونه استفاده از روش مکمل باید با هماهنگی پزشک انجام شود.
اکثر روشهای درمانی اصلی مانند جراحی، شیمیدرمانی و پرتودرمانی تحت پوشش بیمه هستند. با این حال، برخی روشهای نوین مانند ایمونوتراپی یا درمانهای ژنتیکی ممکن است نیاز به تأیید یا پرداخت بیشتر داشته باشند.
بله. در برخی بیماران، سرطان ممکن است پس از مدتی عود کند. به همین دلیل، پیگیریهای منظم، آزمایشهای دورهای و پایش علائم جدید برای شناسایی بهموقع بازگشت بیماری بسیار ضروری است.
نوع سرطان، مرحله پیشرفت بیماری، وضعیت سلامت عمومی بیمار، سن، نتایج تستهای ژنتیکی و حتی ترجیح بیمار از جمله عواملی هستند که نوع درمان را تعیین میکنند.
خیر، این روشها تنها برای برخی از سرطانها و در صورت وجود بیومارکرهای خاص مؤثر هستند. آزمایشهای مولکولی یا ژنتیکی پیش از شروع درمان لازم است.
خیر، بسیاری از درمانها بهصورت سرپایی انجام میشوند. فقط در برخی مراحل خاص یا در صورت عوارض شدید، نیاز به بستری موقت وجود دارد.
بسته به نوع سرطان و روش درمان، ممکن است چند هفته تا چند ماه زمان ببرد تا پاسخ به درمان مشخص شود. معمولاً این روند با تصویربرداریها و آزمایشهای دورهای پیگیری میشود.
خیر. نوع درمان به مرحله و نوع سرطان بستگی دارد. بعضی بیماران فقط با شیمیدرمانی، پرتودرمانی یا داروهای هدفمند درمان میشوند و جراحی تنها یکی از گزینههاست.
مدت زمان درمان به نوع سرطان، شدت بیماری و روش درمانی انتخابشده بستگی دارد. بعضی درمانها چند هفته طول میکشند و برخی ممکن است چند ماه یا حتی سالها ادامه داشته باشند.
بعضی از سرطانها با تشخیص زودهنگام و درمان مناسب میتوانند بهطور کامل از بین بروند. در موارد دیگر، درمانها بیشتر برای کنترل بیماری و افزایش طول عمر بیمار انجام میشوند.
شیمیدرمانی داروهایی است که کل بدن را تحتتأثیر قرار میدهد و سلولهای سرطانی را از بین میبرد، درحالیکه پرتودرمانی با اشعه فقط بخش مشخصی از بدن را هدف قرار میدهد.
بله. شیمیدرمانی میتواند باعث ریزش مو، تهوع یا ضعف شود. پرتودرمانی ممکن است خستگی یا التهاب پوست ایجاد کند. اما بیشتر این عوارض موقتی هستند و با مراقبتهای پزشکی کنترل میشوند.
امروزه روشهایی مثل ایمنیدرمانی، داروهای هدفمند و ژندرمانی به عنوان درمانهای نوین استفاده میشوند که بهطور اختصاصی سلولهای سرطانی را هدف میگیرند و عوارض کمتری نسبت به روشهای سنتی دارند.
بله. تغذیه سالم، فعالیت بدنی مناسب، ترک سیگار و مدیریت استرس میتوانند روند درمان را حمایت کنند و کیفیت زندگی بیمار را افزایش دهند.
در برخی موارد امکان بازگشت سرطان وجود دارد. به همین دلیل پیگیری منظم، انجام آزمایشها و مراجعه دورهای به پزشک بسیار ضروری است.








54 پاسخ
آیا میشه گفت سرطان قابل پیشگیری است یا باید همیشه ریسک سرطان رو به جون خرید؟
بله، بسیاری از انواع سرطان تا حد زیادی قابل پیشگیری هستن؛ با اصلاح سبک زندگی، پرهیز از دخانیات، تغذیه سالم، ورزش منظم و چکاپهای دورهای میشه ریسک ابتلا رو بهطور قابل توجهی کاهش داد، پس لازم نیست همیشه ریسک سرطان رو به جون بخریم.
سرطان ارثیه بیشتر یا مستقیم به عوامل محیطی و سبک زندگی ربط داره
اکثر سرطانها بیشتر به عوامل محیطی و سبک زندگی مثل تغذیه ناسالم، مصرف دخانیات، آلودگی هوا و کمتحرکی مربوط میشن؛ فقط حدود ۵ تا ۱۰ درصد سرطانها واقعاً ریشه ارثی و ژنتیکی دارن.
ممنون میشم راهنمایی کنید چه مواردی هستن که خطر ابتلا به سرطان رو افزایش میدن
حتماً ارباب! موارد زیادی میتونن خطر ابتلا به سرطان رو افزایش بدن، از جمله:
با کنترل این عوامل، میشه احتمال ابتلا به خیلی از سرطانها رو کاهش داد.
میشه گفت همه تومورها سرطانی هستن ؟خیلی گیج شدم
نه، همه تومورها سرطانی نیستند. تومورها به دو نوع خوشخیم (غیرسرطانی) و بدخیم (سرطانی) تقسیم میشن؛ تومورهای خوشخیم معمولاً رشد کندی دارن، به بافتهای اطراف حمله نمیکنن و پخش نمیشن، ولی تومورهای بدخیم همون سرطانها هستن که میتونن به سایر نقاط بدن گسترش پیدا کنن (متاستاز بدن).
تشخیص سرطان بیشتر با چه روش هایی انجام میشه؟
تشخیص سرطان معمولاً با ترکیبی از روشها انجام میشه، مثل:
ترکیب این روشها به پزشک کمک میکنه دقیقترین تشخیص رو بده.
آیا زنان و مردان باید برای سرطانها به روشهای مختلف چکاپ کنند؟
بله، چون برخی سرطانها مختص به زنان (مثل سرطان سینه، تخمدان) و برخی مختص به مردان (مثل پروستات) هستند؛ بنابراین توصیهها برای غربالگری مخصوص جنسیت متفاوتاند. علاوه بر این، رفتارهای ریسک-زا، سابقه خانوادگی و سن هم در هر دو جنس اهمیت زیادی داره.
علائم اولیه سرطان چیا هستن که بشه خیلی زود و به شکل راحت متوجش شد
علائم اولیه سرطان همیشه واضح نیستن، اما برخی نشونههای هشداردهنده که باید جدی گرفته بشن شامل موارد زیره:
دیدن یکی از این علائم لزوماً به معنی سرطان نیست، ولی پیگیری سریع توسط پزشک خیلی مهمه.
مقالهی خیلی کاملی بود. مخصوصاً بخش معرفی انواع روشهای درمانی مثل شیمیدرمانی و رادیوتراپی واقعاً برام مفید بود. ممنون که اینقدر دقیق توضیح دادین
توی مقاله اشاره شده بود که تشخیص زودهنگام چقدر اهمیت داره. واقعاً درسته، چون خیلی از سرطانها اگه زود تشخیص داده بشن، درمان راحتتر و مؤثرتری دارن.
آیا هر توموری همان سرطان است یا بین تومور خوشخیم و بدخیم فرق هست؟
نه، همه تومورها سرطانی نیستن. تومور خوشخیم معمولاً رشد کند داره، به بافتهای اطراف حمله نمیکنه و متاستاز نمیده. اما تومور بدخیم همان سرطان است که قابلیت رشد سریع، گسترش به سایر بافتها و متاستاز را دارد. تشخیص تفاوت از طریق بیوپسی و بررسیهای دقیق انجام میشود.
ایمونوتراپی دقیقاً چه مزیتی نسبت به شیمیدرمانی کلاسیک دارد؟
ایمونوتراپی طوری کار میکنه که سیستم ایمنی بدن را برای شناسایی و از بین بردن سلولهای سرطانی تقویت میکند، در حالی که شیمیدرمانی بر سلولهایی که سریع تقسیم میشوند تأثیر میگذارد و معمولاً عوارض جانبی بیشتری دارد. ایمونوتراپی برای برخی سرطانها پاسخ بهتری دارد و آسیب کمتری به سلولهای سالم وارد میکند.
تشخیص سرطان دقیقاً از چه راههایی انجام میشه؟
پزشک معمولاً از ترکیب آزمایش خون، تصویربرداری و نمونهبرداری (بیوپسی) برای تشخیص استفاده میکنه.
درمان سرطان سینه توی مراحل اولیه چه فرقی با مراحل پیشرفته داره؟
هر چقدر زودتر تشخیص داده بشه، درمانش سادهتر و با نتیجه بهتر همراهه. تو مراحل اولیه ممکنه فقط جراحی لازم باشه.
پرتودرمانی دقیقاً چطور روی سلولهای سرطانی اثر میذاره؟
با انرژی زیاد سلولهای غیرطبیعی رو از بین میبره. گاهی با شیمیدرمانی ترکیب میشه تا اثربخشتر باشه.
عوارض شیمیدرمانی معمولاً چیه و چقدر طول میکشه؟
عوارضی مثل تهوع، ریزش مو و ضعف ایجاد میکنه ولی اکثرش موقتیه و بعد از اتمام دوره بهتر میشن.
چه عواملی باعث افزایش ریسک سرطان میشن؟
سبک زندگی ناسالم، تغذیه نامناسب، مصرف دخانیات، عوامل ژنتیکی و محیطی.
آیا روشهای جدیدتری برای درمان سرطان وجود داره؟
بله، درمانهای هدفمند، ایمونوتراپی و حتی ژندرمانی از روشهای نوینی هستن که برای بعضی سرطانها بهکار میرن.
چقدر احتمال بازگشت سرطان بعد از درمان وجود داره؟
بستگی به نوع و مرحله بیماری داره. به همین دلیل پیگیری بعد از درمان خیلی مهمه.
آیا سرطان ارثی هم میتونه باشه؟
بله، بعضی از انواع سرطان مثل سرطان سینه یا روده میتونن زمینه ژنتیکی داشته باشن.
سرطان معده چه علائمی داره که باید بهش حساس بود؟
سوزش یا درد معده، کاهش وزن بیدلیل، بیاشتهایی یا خونریزی گوارشی. اینها نیاز به بررسی سریع دارن.
سرطانهای شایع بین آقایون چیا هستن؟
سرطان پروستات، ریه و کولورکتال (روده بزرگ) جزو شایعترینها هستن.
اگر علائم سرطان مثلاً کاهش وزن و خستگی باشند ولی آزمایشها اولیه چیزی نشان ندهند، چی باید کرد؟
در این حالت باید به پزشک متخصص مراجعه کرد و آزمایشهای بیشتر مثل تصویربرداری دقیقتر (CT، MRI) یا حتی نمونهبرداری انجام داد. گاهی سرطان در مراحل اولیه علائم واضح ندارد، بنابراین تکرار چکاپ و ادامه پیگیری بسیار مهم است.
آیا سرطان همیشه علامت خاصی داره؟
نه همیشه، بعضی وقتها کاملاً بیعلامته. به همین دلیل چکاپ دورهای خیلی مهمه.
من همیشه شنیده بودم که عوامل ژنتیکی زیاد تأثیر دارند، اما این مقاله روشن کرد که بسیاری از سرطانها تحت تأثیر سبک زندگی و محیطاند. این باعث شد بیشتر به تغییر عادات زندگیام فکر کنم.
خوندن بخش “کدام سرطانها غیرقابل درمان یا مقاومتر هستند” باعث شد قدر تشخیص زودهنگام بیشتر بفهمم. اینکه سرطان پانکراس یا گلیوبلاستوما در مراحل اولیه خیلی سخت تشخیص داده میشن واقعاً نگرانکنندهست. امیدوارم تحقیقات بیشتری صورت بگیره.
تجربیات بیماران بخش شیمیدرمانی برای من آموزنده بود؛ مخصوصاً وقتی گفتید همراهی و توجه تیم پزشکی چقدر مهمه. این جنبه انسانی اغلب در درمان سرطان کمتر بهش پرداخته میشه، ولی واقعاً تأثیر زیادی داره.
خیلی ممنون از توضیحات کامل بیمارستان یثربی. مطالب درباره روشهای درمانی جدید مثل ایمونوتراپی و هایپرترمی خیلی مفید بود. امیدوارم مراکز بیشتری این امکانات رو فراهم کنن تا بیماران راحتتر به این درمانها دسترسی داشته باشن.
درباره سرطان منولاما میشه توضیح بیشتری بدید من حدود 2 ماهی هست درگیرشم
ملانوما نوعی سرطان پوست است که از سلولهایی به نام ملانوسیتها شکل میگیرد. این سلولها رنگ پوست (ملانین) تولید میکنند.هرچند ملانوما نسبت به بقیه سرطانهای پوستی کمتر شایع است، اما خطر آن بیشتر است چون توانایی انتشار (متاستاز) به سایر اندامها را دارد. ملانوما میتواند در قسمتهای مختلف پوست ظاهر شود و حتی در داخل بدن (مثلاً چشم یا غشاهای مخاطی) هم به ندرت دیده شود. برای تشخیص ملانوما، معمولاً باید نمونهبرداری (بیوپسی) انجام شود تا سلولها زیر میکروسکوپ بررسی شوند.
سرطان خون قابل درمان هستش یا فقط میهش در حدی کنترلش کرد
به نظر من اکثر افرادی که درگیر سراطان میشت در نهایت یا ضربه زیاد میخون و یا در نهایت خدایی نکرده باعث مرگشون میشه من به شخصه تا حالا ندیدم کسی به سلامت کامل درمان بشه سرطانش
این درسته که سرطان معده با عفونت معده شروع میشه؟ واقعیت من یک ماهی هست درگیر عفونت و درد معده هستم ممکنه بعدا باعث سرطان بشه؟
درود. بله جناب،ارتباط میان عفونت معده و سرطان معده تا حدی درست است؛ شایعترین عامل، باکتری هلیکوباکتر پیلوری است که میتواند التهاب مزمن ایجاد کند و اگر درمان نشود در طولانیمدت ریسک ابتلا به سرطان معده را بالا ببرد، اما این به معنای آن نیست که هر عفونت یا درد معده حتماً به سرطان منجر میشود؛ بسیاری از افراد با درمان به موقع عفونت هیچوقت به سرطان مبتلا نمیشوند، بنابراین اگر بیش از یک ماه دچار درد و عفونت معده هستی بهتر است حتماً به متخصص گوارش مراجعه کنی، آزمایش H. pylori بدهی و در صورت لزوم دوره درمانی را کامل کنی، چون درمان عفونت میتواند خطر سرطان را بهطور چشمگیری کاهش دهد.