زایمان، فرایندی طبیعی و شگفتانگیز است که شامل پایان دوران بارداری و تولد نوزاد میباشد. این اتفاق مهم، نقطهی عطفی در زندگی هر مادر و آغازی برای یک فصل جدید در زندگی اوست. زایمان، تجربهای منحصربهفرد و چالشبرانگیز است که با تغییرات فیزیکی و احساسی بسیاری همراه است. با وجود اینکه زایمان به طور معمول یک فرایند طبیعی است، اما میتواند با خطرات و عوارضی همراه باشد که نیازمند توجه و مراقبت پزشکی است. در این مقاله، به بررسی جامع مراحل مختلف بارداری و زایمان، روشهای مختلف زایمان، مراقبتهای لازم قبل، حین و بعد از زایمان و همچنین نکات مهم برای داشتن یک زایمان ایمن و سالم خواهیم پرداخت.
در بررسی نکات و موارد مهم در دوان بارداری، باید توجه داشت که بدن مادر در این دوران دچار تغییرات فیزیولوژیکی زیادی میشود که او را برای تجربه زایمان آماده میکند. از تغییرات هورمونی گرفته تا افزایش حجم خون و کشیدگی بافتهای مختلف بدن، همگی نشانگر این است که بدن برای حمایت از رشد و تکامل جنین، خود را سازگار کرده است. همچنین، آگاهی از این تغییرات و اهمیت مراقبتهای پیش از زایمان، میتواند به مادران کمک کند تا خود را بهتر برای لحظهی تولد و شرایط پس از آن آماده کنند. به همین دلیل، شناخت دقیق فرایند زایمان و راههای پیشگیری و مدیریت عوارض احتمالی، میتواند نقش مهمی در تجربهای سالمتر و ایمنتر برای مادر و نوزاد داشته باشد.
در این مقاله در ابتدا علائم زایمان را با یکدیگر بررسی میکنیم.پس از آن انواع زایمان را بیان کرده و به سوال همیشگی مادران که زایمان طبیعی بهتر است یا سزارین پاسخ میدهیم و در نیمه دوم مقاله به ترتیب مراحل کلی بارداری و زایمان، تاریخ حدودی زایمان، هزینه زایمان و در نهایت وضعیت مادر پس از زایمان بررسی میشود، با ما همراه باشید.
علائم زایمان
علائم زایمان نشانگر شروع فرآیند تولد جنین هستند و معمولاً شامل مجموعهای از تغییرات جسمانی میشوند که به مادر هشدار میدهند که زمان تولد نوزاد نزدیک است. برخی از علائم اصلی زایمان شامل انقباضات منظم، ریزش آب کیسه آمنیوتیک یا کیسه جنینی، کاهش و سبکی در ناحیه شکم، افزایش ترشحات مخاطی، و دلپیچه هستند. در ادامه به بررسی هر یک از این علائم میپردازیم:
- انقباضات منظم: یکی از اصلیترین نشانههای زایمان، انقباضات منظم و پیدرپی رحم است. این انقباضات به مرور شدیدتر، طولانیتر، و نزدیکتر به هم میشوند. این انقباضات اغلب از انقباضات کاذب (براکستون هیکس) قابل تمایز هستند زیرا در فعالیتهای مختلف متوقف نمیشوند و با گذشت زمان شدت میگیرند.
- ریزش آب کیسه بارداری: این اتفاق زمانی رخ میدهد که غشاء کیسهای که نوزاد در آن قرار دارد، پاره شود و مایع آمنیوتیک بیرون بریزد. ریزش آب ممکن است به صورت جریان ناگهانی یا حتی به صورت ترشحات خفیف باشد. بعد از ریزش آب، مادران به سرعت باید به بیمارستان یا مرکز زایمان مراجعه کنند، زیرا ریسک عفونت برای مادر و نوزاد افزایش مییابد.
- احساس سبکی در ناحیه شکم (افتادن نوزاد): در هفتههای آخر بارداری، نوزاد به سمت پایین لگن حرکت میکند، که این وضعیت به نام “سبک شدن” یا “افتادن نوزاد” شناخته میشود. این حرکت میتواند باعث شود که مادران فشار کمتری بر روی قفسه سینه و ریهها حس کنند و تنفس برایشان راحتتر شود، اما ممکن است فشار بیشتری روی لگن و مثانه ایجاد کند.
- افزایش ترشحات مخاطی: ترشح مخاطی که گاه همراه با رگههای خون است، میتواند نشانهای از نزدیک شدن زایمان باشد. این مخاط که به عنوان “پلاگ مخاطی” شناخته میشود، در طول بارداری دهانه رحم را بسته نگه میدارد و با نزدیک شدن به زایمان ممکن است از بدن خارج شود.
- دلپیچه و درد پایین کمر: برخی از زنان در آغاز زایمان، دردهایی شبیه به دلپیچه و درد پایین کمر تجربه میکنند که شبیه به درد قاعدگی است. این دردها به تدریج شدیدتر شده و با گذشت زمان به انقباضات اصلی زایمان تبدیل میشوند.
علائم زایمان در هر مادر ممکن است متفاوت باشد، و برخی از زنان ممکن است تمامی این علائم را تجربه نکنند. برای تشخیص دقیق زایمان و جلوگیری از هرگونه خطر، مشورت با پزشک یا ماما بسیار مهم است.
انواع زایمان
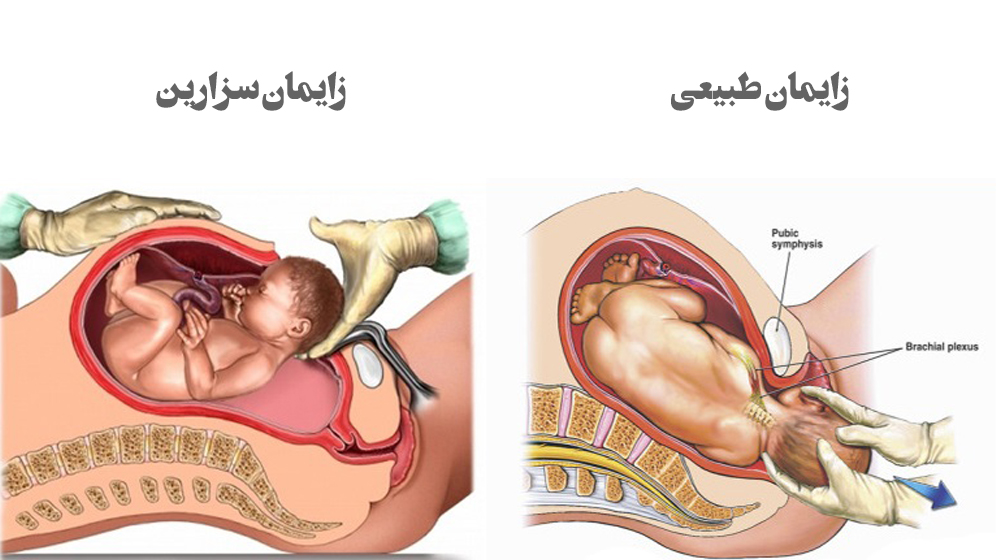
زایمان، به عنوان یک فرآیند طبیعی و حیاتی، میتواند به روشهای مختلفی انجام شود. انتخاب روش زایمان، بستگی به شرایط مادر، وضعیت جنین و ترجیحات شخصی او دارد. در این مقاله، دو نوع اصلی زایمان، یعنی زایمان طبیعی و زایمان سزارین، به همراه جزئیات و مزایا و معایب هر یک، مورد بررسی قرار میگیرد.
| ویژگی | زایمان طبیعی | زایمان سزارین |
| روش انجام | تولد از طریق واژن بدون نیاز به جراحی | جراحی شکم و رحم برای خارج کردن نوزاد |
| مدت زمان زایمان | ممکن است از چند ساعت تا بیش از 24 ساعت طول بکشد | معمولاً ۳۰ تا ۶۰ دقیقه |
| درد و نیاز به بیحسی | درد شدید در حین زایمان، امکان استفاده از بیحسی اپیدورال | بدون درد در حین عمل (بیحسی نخاعی یا بیهوشی عمومی) |
| دوره بهبودی | بهبودی سریعتر (چند روز) | بهبودی طولانیتر (چند هفته) |
| مدت بستری در بیمارستان | 24 تا 48 ساعت | 3 تا 5 روز |
| خطرات برای مادر | احتمال پارگی واژن، افتادگی رحم در آینده، درد در ناحیه پرینه | خطر عفونت، خونریزی بیشتر، ایجاد چسبندگی داخلی، احتمال عوارض بیهوشی |
| خطرات برای نوزاد | احتمال فشرده شدن در حین عبور از کانال زایمان | احتمال مشکلات تنفسی و تأخیر در شروع شیردهی |
| امکان زایمانهای بعدی | امکان زایمان طبیعی در دفعات بعدی | بعد از یک سزارین، احتمال نیاز به سزارین مجدد در بارداریهای آینده بیشتر است |
| مزایا | بهبودی سریعتر، کاهش خطر عفونت، ترشح طبیعی هورمونها برای نوزاد | مناسب برای زایمانهای پرخطر یا زمانی که زایمان طبیعی ممکن نیست |
| معایب | درد بیشتر در حین زایمان، امکان پارگی واژن و نیاز به بخیه | دوره نقاهت طولانیتر، خطر عوارض جراحی، احتمال مشکلات تنفسی برای نوزاد |
زایمان طبیعی
به اختصار زایمان طبیعی، به خروج نوزاد از طریق واژن مادر گفته میشود. این روش، به عنوان قدیمیترین و رایجترین روش زایمان شناخته میشود و در صورت نبود مشکلات پزشکی، به عنوان روش ارجح برای مادر و نوزاد در نظر گرفته میشود. زایمان طبیعی، معمولاً با درد و انقباضات رحمی همراه است و میتواند ساعتها طول بکشد. مزایای زایمان طبیعی شامل بهبود سریعتر مادر، کاهش خطر عفونت، شروع زودتر شیردهی و ارتباط عاطفی قویتر بین مادر و نوزاد میشود. با این حال، زایمان طبیعی ممکن است با درد شدید، پارگی پرینه و نیاز به استفاده از داروهای مسکن همراه باشد. شما میتوانید برای کسب اطلاعات بیشتر در باب زایمان طبیعی، مقاله راهنمای جامع زایمان طبیعی را مطالعه فرمایید.
زایمان طبیعی در آب
زایمان طبیعی در آب، روشی است که در آن مادر مراحل پایانی زایمان را در یک وان آب گرم سپری میکند. این روش میتواند به تسکین درد و آرامش مادر کمک کند و فرآیند زایمان را تسهیل نماید. آب گرم، باعث شل شدن عضلات و کاهش فشار بر بدن مادر میشود و میتواند به کاهش نیاز به داروهای مسکن منجر شود. همچنین، محیط گرم و مرطوب آب میتواند به نوزاد کمک کند تا به آرامی از رحم خارج شود و با محیط جدید خود سازگار گردد. با این حال، زایمان در آب ممکن است برای همه مادران مناسب نباشد و باید با مشورت پزشک یا ماما انجام شود.
درد زایمان طبیعی
درد زایمان طبیعی، یکی از جنبههای چالشبرانگیز و در عین حال اجتنابناپذیر این فرآیند طبیعی است. این درد ناشی از انقباضات رحمی است که به تدریج شدت بیشتری پیدا میکنند و به باز شدن دهانه رحم و خروج نوزاد کمک میکنند. شدت و تحمل درد زایمان در افراد مختلف متفاوت است و به عوامل مختلفی مانند آستانه درد، آمادگی روحی، وضعیت جسمانی بستگی دارد. اگرچه درد زایمان میتواند بسیار شدید باشد، اما روشهای مختلفی برای کاهش و مدیریت آن وجود دارد، از جمله تکنیکهای تنفسی، ماساژ، استفاده از آب گرم و در صورت نیاز، داروهای مسکن.
مراحل زایمان طبیعی
زایمان طبیعی یک فرآیند فیزیولوژیک و کاملاً طبیعی است که طی آن نوزاد بدون مداخله جراحی و از طریق کانال زایمان به دنیا میآید. این نوع زایمان به عنوان سالمترین روش برای مادر و نوزاد در نظر گرفته میشود، زیرا باعث بهبود سریعتر مادر پس از زایمان، کاهش خطرات ناشی از جراحی و ایجاد پیوند عاطفی قویتر بین مادر و نوزاد میشود. در طول این فرآیند، بدن مادر به طور طبیعی با ترشح هورمونهای خاص مانند اکسیتوسین، خود را برای زایمان آماده میکند و شرایط مناسبی را برای تسهیل خروج نوزاد فراهم میآورد. این فرآیند به سه مرحله اصلی تقسیم میشود که هر کدام نقش مهمی در تولد نوزاد ایفا میکنند و شامل انقباضات رحمی و گشاد شدن دهانه رحم، تولد نوزاد و خروج جفت است. آمادگی جسمی و روحی مادر، همراهی تیم پزشکی و محیط حمایتی مناسب از عوامل مهمی هستند که میتوانند زایمان طبیعی را راحتتر و کمدردتر کنند.
مرحله اول: شروع انقباضات و اتساع دهانه رحم
این مرحله با انقباضات منظم رحمی آغاز میشود که به تدریج شدت یافته و فاصله زمانی کمتری پیدا میکنند. این انقباضات باعث نازک شدن (افاسمان) و باز شدن (اتساع) دهانه رحم میشوند تا نوزاد بتواند از کانال زایمان عبور کند. مرحله اول خود به دو فاز تقسیم میشود:
- فاز نهفته: در این فاز، دهانه رحم تا حدود ۴ سانتیمتر باز میشود. این مرحله ممکن است چندین ساعت طول بکشد و انقباضات ممکن است نامنظم و با شدت کمتر باشند.
- فاز فعال: با پیشرفت زایمان، دهانه رحم از ۴ تا ۱۰ سانتیمتر باز میشود. انقباضات در این فاز قویتر، منظمتر و نزدیکتر به هم میشوند. مدت زمان این فاز ممکن است بین ۴ تا ۸ ساعت یا بیشتر باشد.
مرحله دوم: تولد نوزاد
پس از باز شدن کامل دهانه رحم، مرحله دوم آغاز میشود که شامل نزول نوزاد از کانال زایمان و تولد او است. در این مرحله، مادر با کمک انقباضات رحمی و فشارهای ارادی (زور زدن)، نوزاد را به بیرون هدایت میکند. این مرحله ممکن است بین ۳۰ دقیقه تا ۳ ساعت طول بکشد و در زنانی که قبلاً زایمان داشتهاند، معمولاً کوتاهتر است.
مرحله سوم: خروج جفت
پس از تولد نوزاد، انقباضات رحمی ادامه مییابد تا جفت و غشاهای جنینی از دیواره رحم جدا شده و از بدن مادر خارج شوند. این مرحله معمولاً بین ۵ تا ۳۰ دقیقه طول میکشد. انقباضات رحمی در این مرحله به کاهش خونریزی و بازگشت رحم به اندازه طبیعی کمک میکنند.
درک این مراحل و آگاهی از روند زایمان طبیعی میتواند به مادران کمک کند تا با اطمینان و آمادگی بیشتری به استقبال از تولد نوزاد خود بروند.
زایمان سزارین
زایمان سزارین، نوع دیگر عمل جراحی است که در آن نوزاد از طریق برشی در شکم و رحم مادر خارج میشود. این روش، معمولاً در مواردی که زایمان طبیعی برای مادر یا نوزاد خطرناک باشد، مانند قرارگیری غیرطبیعی جنین، زایمان چندقلویی، مشکلات پزشکی مادر یا درخواست مادر، انجام میشود. زایمان سزارین، نسبت به زایمان طبیعی، درد کمتری دارد و زمان آن قابل پیشبینی است. با این حال، این روش با خطراتی مانند عفونت، خونریزی، لخته شدن خون و مشکلات تنفسی نوزاد همراه است. همچنین، بهبودی پس از زایمان سزارین، نسبت به زایمان طبیعی، طولانیتر است و نیاز به مراقبتهای بیشتری دارد.
درد زایمان سزارین
درد زایمان سزارین، با درد زایمان طبیعی متفاوت است و عمدتاً این درد پس از عمل جراحی و به دلیل برشهای ایجاد شده در شکم و رحم مادر احساس میشود. درد زایمان سزارین میتواند از درجه خفیف تا شدید متغیر باشد و معمولاً با داروهای مسکن کنترل میشود. علاوه بر درد ناشی از برشها، مادر ممکن است درد های دیگری مانند درد گاز معده، درد هنگام حرکت و درد در ناحیه بخیهها را نیز تجربه کند. این دردها معمولاً با گذشت زمان و بهبودی زخمها کاهش مییابد، اما در برخی موارد ممکن است تا چند هفته یا حتی ماهها پس از زایمان ادامه داشته باشد.
مراحل زایمان سزارین
مراحل این عمل شامل آمادهسازی بیمار، بیهوشی، ایجاد برش در ناحیه شکم و رحم، تولد نوزاد، خارج کردن جفت و سپس بستن برشها بهصورت دقیق و ایمن میباشد. زایمان سزارین نیاز به مراقبتهای ویژه بعد از عمل دارد و معمولاً پزشکان توصیه میکنند که مادر پس از انجام این عمل برای چند روز در بیمارستان تحت نظر باشد تا از هرگونه عارضه جلوگیری شود. در ادامه، مراحل دقیقتر این عمل شرح داده میشود.
مراحل زایمان سزارین:
آمادهسازی:
در این مرحله، مادر به اتاق عمل منتقل میشود. پیش از ورود به اتاق عمل، وضعیت عمومی مادر و نوزاد بررسی میشود. در صورتی که پزشکان نگران فشار خون بالا یا سایر مشکلات باشند، اقدامات خاصی انجام میدهند. موهای ناحیه عمل بهطور معمول کوتاه یا تراشیده میشود و یک سوند ادراری برای کنترل مایعات بدن وارد میشود. همچنین، مادر بهطور کامل توضیحاتی در مورد عمل و مراقبتهای بعد از آن دریافت میکند. اقدامات پیشعملیاتی دیگر مانند تزریق آنتیبیوتیک برای جلوگیری از عفونت انجام میشود.
بیهوشی:
برای اطمینان از راحتی مادر و عدم احساس درد در طول عمل، از نوعی بیهوشی خاص استفاده میشود. این نوع بیهوشی معمولاً بیحسی نخاعی یا اپیدورال است که بهطور موقت قسمتهای پایین بدن را بیحس میکند و مادر در حالی که هوشیار است، نمیتواند هیچ دردی احساس کند. در موارد خاص، اگر نیاز به بیهوشی عمومی باشد، مادر به طور کامل بیهوش میشود و هیچگونه دردی احساس نخواهد کرد.
ایجاد برش:
پس از آمادهسازی کامل، جراح یک برش افقی کوچک در ناحیه پایین شکم (معمولاً زیر خط بیکینی) ایجاد میکند. این برش برای دسترسی به رحم و خارج کردن نوزاد انجام میشود. در موارد خاص که شرایط جراحی پیچیدهتر باشد، ممکن است یک برش عمودی در شکم انجام شود، اما این برش کمتر رایج است. پس از ایجاد برش، جراح لایههای مختلف بافت را از هم جدا کرده و به رحم میرسد.
تولد نوزاد:
پس از اینکه دسترسی به رحم فراهم شد، جراح نوزاد را به آرامی از رحم خارج میکند. در این مرحله، ممکن است یک برش کوچک دیگر در رحم برای تسهیل روند تولد نوزاد ایجاد شود. پس از خارج شدن نوزاد، جراح معمولاً نوزاد را بهسرعت به تیم پرستاری میدهد تا تمیز شود و علائم حیاتی نوزاد بررسی شود. نوزاد پس از بررسیهای اولیه و دریافت اولین مراقبتهای پزشکی، به مادر نشان داده میشود.
خروج جفت:
پس از تولد نوزاد، پزشک جفت را که به دیواره رحم متصل است، از رحم خارج میکند. این مرحله برای جلوگیری از هرگونه عفونت و خونریزی انجام میشود. در برخی موارد، اگر جفت به طور کامل خارج نشود، جراح ممکن است نیاز به انجام اقدامات اضافی برای حذف باقیمانده جفت داشته باشد.
بستن برشها:
پدر این مرحله، پس از اطمینان از خروج کامل نوزاد و جفت و بررسی وضعیت رحم، جراح شروع به بستن برشها میکند. معمولاً از بخیههای قابل جذب برای بستن لایههای رحم و بافتهای زیرین استفاده میشود. برشهای خارجی در پوست معمولاً با بخیههای قابلحل یا چسب جراحی بسته میشوند. این مرحله نیاز به دقت زیادی دارد تا برشها بهطور ایمن بسته شده و بهبودی سریعتری حاصل شود.
پس از اتمام عمل، مادر به واحد ریکاوری منتقل میشود تا تحت نظارت قرار گیرد و به تدریج به هوش آید. در این واحد، پزشکان وضعیت تنفسی و قلبی مادر را زیر نظر دارند و اطمینان حاصل میکنند که او به طور کامل از بیهوشی به حالت طبیعی بازگشته است. همچنین، در این مرحله، ممکن است اقدامات مختلفی برای مدیریت درد، جلوگیری از عفونت و کاهش خطر خونریزی انجام شود.
زایمان طبیعی بعد از سزارین
زایمان طبیعی پس از سزارین یا VBAC (Vaginal Birth After Cesarean Delivery)، به مادرانی که قبلاً سزارین شدهاند، فرصت تجربه زایمان طبیعی را میدهد. این روش، در صورت وجود شرایط مناسب پزشکی و با تأیید پزشک متخصص، میتواند یک گزینه ایمن و مناسب برای نوزاد و مادر باشد. به عنوان مثال، اگر دلیل سزارین قبلی شما قرارگیری غیرطبیعی جنین بوده و در بارداری فعلی جنین در وضعیت صحیح قرار دارد، ممکن است بتوانید زایمان طبیعی را انتخاب کنید. یکی از مهمترین مزایای زایمان طبیعی پس از سزارین، بهبودی سریعتر مادر است. مادرانی که زایمان طبیعی میکنند، معمولاً زودتر از مادرانی که سزارین میشوند، از بیمارستان مرخص میشوند و به فعالیتهای روزمره خود بازمیگردند. همچنین همانگونه که یاد شد، زایمان طبیعی خطر عفونت و عوارض جراحی را کاهش میدهد. خاطر نشان میکنیم که سزارین یک عمل جراحی بزرگ است و مانند هر جراحی دیگری، با خطر عفونت و عوارض همراه است.
علاوه بر این، زایمان طبیعی پس از سزارین به مادر اجازه میدهد تا تجربه زایمان طبیعی را داشته باشد. بسیاری از مادرانی که سزارین شدهاند، احساس میکنند که از تجربه داشتن زایمان طبیعی و حس واقعی مادر شدن محروم شدهاند و زایمان طبیعی پس از سزارین (VBAC) به آنها این فرصت را میدهد تا این تجربه را داشته باشند. با این حال، زایمان طبیعی پس از سزارین با خطراتی نیز همراه است. مهمترین خطر، پارگی رحم است که میتواند برای مادر و نوزاد خطرناک باشد. به همین دلیل، تصمیمگیری در مورد انجام زایمان طبیعی پس از سزارین باید با دقت و با مشورت پزشک متخصص صورت گیرد. پزشک با بررسی سوابق پزشکی مادر و وضعیت فعلی بارداری، میتواند به مادر کمک کند تا بهترین تصمیم را برای خود و نوزادش بگیرید.
زایمان طبیعی یا سزارین؟
تصمیمگیری بین زایمان طبیعی و سزارین، یکی از مهمترین و چالشبرانگیزترین انتخابهایی است که یک مادر در دوران بارداری با آن مواجه میشود. این تصمیم، نه تنها بر تجربه زایمان، بلکه بر سلامت مادر و نوزاد نیز تأثیرگذار است. از یک سو، زایمان طبیعی به عنوان یک فرآیند طبیعی و فیزیولوژیک، به بدن مادر اجازه میدهد تا به طور طبیعی نوزاد را به دنیا بیاورد. این روش، علاوه بر مزایای فیزیکی مانند بهبودی سریعتر و کاهش خطر عفونت، دارای مزایای روحی و عاطفی بسیاری است. اکثر مادران، تجربه زایمان طبیعی را به عنوان یک تجربه متفاوت و مثبت توصیف میکنند که به آنها احساس توانمندی و ارتباط عمیقتری با نوزادشان میدهد.
از سوی دیگر، زایمان سزارین به عنوان یک روش جراحی، در مواردی که زایمان طبیعی برای مادر یا نوزاد خطرناک باشد، میتواند نجاتبخش باشد. به عنوان مثال، در صورتی که جنین در وضعیت بریچ (هنگام زایمان ابتدا پا یا باسن نوزاد خارج میشود) قرار داشته باشد یا مادر دچار مشکلات پزشکی مانند فشار خون بالا یا دیابت باشد، سزارین میتواند گزینه ایمنتری برای او باشد. همچنین، سزارین میتواند به مادرانی که ترس زیادی از درد زایمان دارند یا تجربه زایمان قبلی آنها با مشکلاتی همراه بوده است، آرامش خاطر بیشتری بدهد. با این حال، نباید فراموش کرد که سزارین یک عمل جراحی بزرگ است و مانند هر جراحی دیگری، با خطراتی مانند عفونت، خونریزی و عوارض بیهوشی همراه است.
بنابراین، تصمیمگیری بین زایمان طبیعی و سزارین، یک تصمیم پیچیده است که باید با در نظر گرفتن تمام جوانب و با مشورت پزشک متخصص گرفته شود. پزشک با بررسی سوابق پزشکی مادر و وضعیت فعلی بارداری و ترجیحات شخصی او ، میتواند به مادر کمک کند تا بهترین تصمیم را برای خود و نوزادش بگیرید. در نهایت، مهمترین نکته این است که شما و نوزادتان سالم باشید و زایمانی ایمن و راحت را تجربه کنید.
مراحل کلی بارداری و زایمان زنان
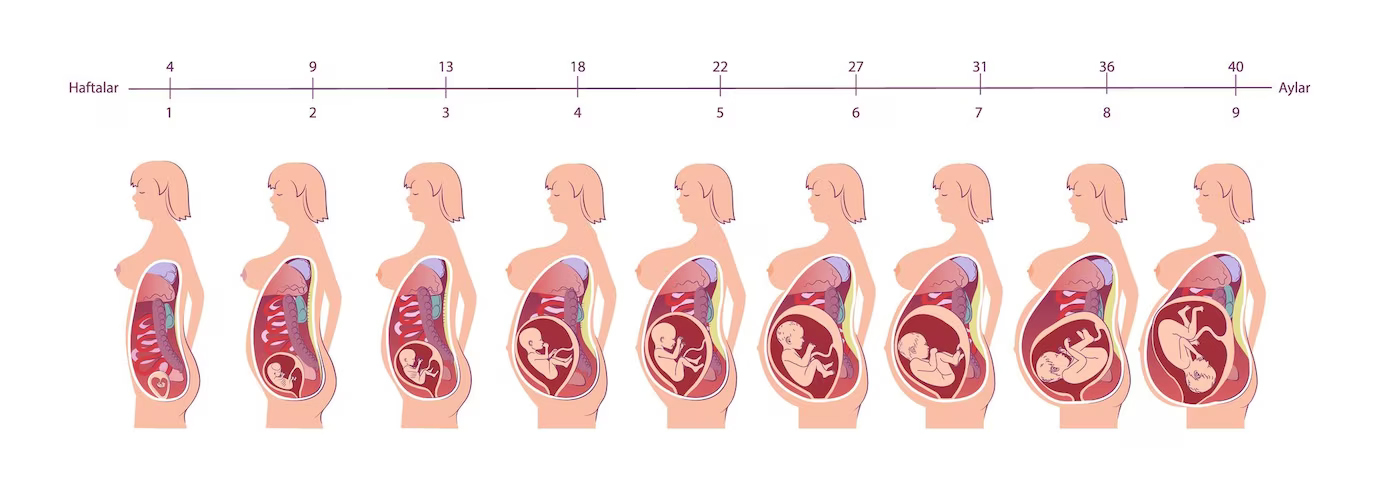
بارداری و زایمان، یک سفر شگفتانگیز و پیچیده است که شامل تغییرات فیزیکی و احساسی بسیاری برای مادر است. این سفر معمولاً حدود 40 هفته طول میکشد و به سه مرحله اصلی تقسیم میشود: سه ماهه اول، سه ماهه دوم و سه ماهه سوم بارداری. در هر هفته از بارداری، تغییرات خاصی در بدن مادر و جنین رخ میدهد که در ادامه به آنها به اختصار اشاره میکنیم اما اگر مشتاق به مطالعه کلیه مراحل دوران بارداری هستید به شما پیشنهاد میکنیم مقاله از بارداری تا زایمان را مطالعه فرمایید:
1.سه ماهه اول (هفته 1 تا 13):
- هفته اول تا چهارم: در این مرحله، اسپرم و تخمک با هم ترکیب میشوند و سلول تخم یا زیگوت را تشکیل میدهند. زیگوت به سرعت تقسیم میشود و به سمت رحم حرکت میکند. در پایان هفته چهارم، جنین در دیواره رحم لانه گزینی میکند و بارداری به طور رسمی آغاز میشود.
- هفته پنجم تا هشتم: در این مرحله، اندامهای اصلی جنین مانند قلب، مغز، نخاع و کلیهها شکل میگیرند. همچنین، بازوها و پاهای جنین شروع به رشد میکنند. در پایان هفته هشتم، جنین به اندازه یک لوبیا است.
- هفته نهم تا سیزدهم: در این مرحله، جنین به سرعت رشد میکند و اندامهای او به تکامل خود ادامه میدهند. در هفته دوازدهم، جنین میتواند انگشتان خود را حرکت دهد و ناخنهای او شروع به رشد میکنند. در پایان هفته سیزدهم، جنین به اندازه یک لیمو است.
در سه ماهه اول، مادر ممکن است علائمی مانند تهوع و استفراغ صبحگاهی، خستگی، حساسیت سینهها، تکرر ادرار، یبوست و تغییرات خلقی را تجربه کند. این علائم به دلیل تغییرات هورمونی در بدن مادر ایجاد میشوند.
2.سه ماهه دوم (هفته 14 تا 27):
- هفته چهاردهم تا بیستم: در این مرحله، جنین به رشد خود ادامه میدهد و اندامهای او به تکامل بیشتری میرسند. در هفته شانزدهم، جنین میتواند بشنود و در هفته بیستم، میتواند حرکات خود را احساس کند. در پایان هفته بیستم، جنین به اندازه یک موز است.
- هفته بیست و یکم تا بیست و هفتم: در این مرحله، مغز جنین به سرعت رشد میکند و جنین میتواند پلکهای خود را باز و بسته کند. همچنین، جنین میتواند مایع آمنیوتیک (مایعی است که حدود دو هفته پس از لقاح در رحم تشکیل می شود و در دوران بارداری اطراف جنین را احاطه می کند و محتویات آن شامل آب، الکترولیت، پروتئین ها، کربوهیدرات ها، لیپیدها، مواد معدنی، اوره و سلول های جنینی است) را ببلعد و ادرار کند. در پایان هفته بیست و هفتم، جنین به اندازه یک گل کلم است.
در سه ماهه دوم، علائم تهوع و استفراغ معمولاً کاهش مییابند. با این حال، مادر ممکن است علائم دیگری مانند سوزش سر دل، یبوست، دردهای شکمی و کمر، واریس و استرچ مارک را تجربه کند.
3.سه ماهه سوم (هفته 28 تا 40):
- هفته بیست و هشتم تا سی و دوم: در این مرحله، جنین به رشد خود ادامه میدهد و شروع به ذخیره چربی میکند. ریههای جنین نیز در حال تکامل هستند. در پایان هفته سی و دوم، جنین به اندازه یک آناناس است.
- هفته سی و سوم تا سی و ششم: در این مرحله، جنین به سرعت وزن اضافه میکند و حرکات او کمتر میشود زیرا فضای کمتری برای حرکت دارد. در پایان هفته سی و ششم، جنین به اندازه یک طالبی است.
- هفته سی و هفتم تا چهلم: در این مرحله، جنین به طور کامل رشد کرده و آماده تولد است. سر جنین به سمت پایین حرکت میکند و در لگن مادر قرار میگیرد. در پایان هفته چهلم، جنین به اندازه یک هندوانه کوچک است.
در سه ماهه سوم، مادر ممکن است علائمی مانند تنگی نفس، تورم پاها، انقباضات براکستون هیکس، خستگی، بیخوابی و تکرر ادرار را تجربه کند.
4.زایمان:
زایمان معمولاً بین هفتههای سی و هفتم تا چهل و دوم بارداری رخ میدهد. علائم شروع زایمان شامل انقباضات منظم و دردناک، پاره شدن کیسه آب، خونریزی واژینال و کاهش حرکات جنین است. زایمان طبیعی به سه مرحله اصلی تقسیم میشود:
- مرحله اول: باز شدن دهانه رحم (اتساع و افاسمان)
- مرحله دوم: تولد نوزاد
- مرحله سوم: خروج جفت
5.پس از زایمان:
پس از زایمان، مادر وارد دوره نقاهت میشود که حدود 6 هفته طول میکشد. در این دوره، بدن مادر به تدریج به حالت قبل از بارداری بازمیگردد. مادر ممکن است با علائمی مانند خونریزی واژینال (که به آن لوچیا میگویند)، درد در ناحیه بخیهها (در صورت عمل سزارین)، تغییرات خلقی و خستگی مواجه شود. همچنین، مادر ممکن است دچار افسردگی پس از زایمان شود که یک بیماری جدی است و نیاز به درمان دارد. علائم ذکر شده در بالا، تنها یک راهنمای کلی هستند و ممکن است در هر مادر متفاوت باشند. در صورت مشاهده هرگونه علائم غیرعادی یا نگرانکننده، حتماً با پزشک خود مشورت کنید.
مراقبتهای قبل از زایمان:چه فعالیتهایی به درد قبل زایمان کمک میکند؟
درد زایمان یکی از چالشهای مهم در دوران بارداری است که بسیاری از مادران با آن مواجه میشوند. خوشبختانه، روشها و فعالیتهای متعددی وجود دارند که میتوانند به کاهش و مدیریت این درد کمک کنند. این فعالیتها شامل تمرینات ورزشی منظم، تکنیکهای تنفس صحیح، ماساژ، استفاده از کمپرس گرم، تغذیه مناسب و بهرهگیری از روشهای آرامسازی مانند یوگا و موسیقی درمانی هستند. هر یک از این روشها با آمادهسازی جسمی و روحی مادر، میتوانند تجربه زایمان را تسهیل کرده و درد را کاهش دهند.
1.تمرینات ورزشی منظم
انجام ورزشهای هوازی و منظم در دوران بارداری میتواند به بهبود قدرت و استقامت عضلانی کمک کرده و در نتیجه درد زایمان را کاهش دهد. بررسیها نشان دادهاند که مادرانی که در طول بارداری به ورزش میپردازند، در زمان زایمان درد کمتری را تجربه میکنند و فرآیند زایمان برای آنها آسانتر است.
2.تکنیکهای تنفس صحیح
یادگیری و تمرین تکنیکهای تنفس عمیق و منظم میتواند به کاهش استرس و افزایش تمرکز در طول زایمان کمک کند. تنفس صحیح یکی از ابزارهای مؤثر برای مقابله با شرایط استرسزا مانند زایمان است و میتواند به مدیریت بهتر درد کمک کند.
3.ماساژ
ماساژ دادن بدن مادر باردار، به ویژه در نواحی دستها، پاها و عضلات رحم، میتواند به کاهش تنش و درد در طول زایمان کمک کند. این روش با افزایش جریان خون و آرامسازی عضلات، تجربه زایمان را راحتتر میکند.
4.استفاده از کمپرس گرم
استفاده از کمپرس گرم در نواحی کمر و شکم میتواند به تسکین درد و کاهش انقباضات رحمی کمک کند. گرما با افزایش جریان خون و کاهش تنش عضلانی، به کاهش درد زایمان کمک میکند.
5.تغذیه مناسب
انتخاب غذاهای سبک و قابل هضم در دوران بارداری، به ویژه در روزهای نزدیک به زایمان، میتواند به تأمین انرژی مورد نیاز و کاهش احساس ناراحتی کمک کند. پرهیز از غذاهای پرادویه و چرب نیز توصیه میشود تا از بروز مشکلات گوارشی جلوگیری شود.
6.روشهای آرامسازی مانند یوگا و موسیقی درمانی
تمرینات یوگا و گوش دادن به موسیقی آرامشبخش میتواند به کاهش استرس و افزایش آرامش ذهنی مادر کمک کند. این روشها با ایجاد تعادل روحی و جسمی، به مدیریت بهتر درد زایمان کمک میکنند.
با ترکیب این روشها و مشورت با پزشک یا ماما، میتوان تجربه زایمان را بهبود بخشید و دردهای مرتبط با آن را کاهش داد.
7.ویتامینهای ضروری
مصرف مکملهایی مانند اسید فولیک برای جلوگیری از نقصهای مادرزادی ضروری است. ویتامین D به جذب بهتر کلسیم کمک کرده و ویتامینهای گروه B به تولید انرژی و رشد سلولی کمک میکنند. این مکملها باید تحت نظر پزشک مصرف شوند.
8.معاینات پزشکی منظم
ویزیتهای منظم پزشک به بررسی سلامت مادر و رشد جنین کمک میکند. این معاینات شامل بررسی فشار خون، وزن، ضربان قلب جنین و انجام آزمایشهای لازم برای تشخیص مشکلات احتمالی است. رعایت این موارد میتواند به یک بارداری سالم و زایمانی بیخطر منجر شود.
تاریخ زایمان
تاریخ زایمان، که به آن EDC (Estimated Date of Confinement) یا EDD (Estimated Due Date) نیز گفته میشود، یک تاریخ تخمینی برای تولد نوزاد است. این تاریخ معمولاً با استفاده از روش نِیگِل (Naegele’s Rule) محاسبه میشود که در آن 280 روز (40 هفته) به اولین روز آخرین دوره قاعدگی (LMP) اضافه میشود. این روش فرض میکند که چرخه قاعدگی زن 28 روزه است و تخمکگذاری در روز چهاردهم چرخه اتفاق میافتد. با این حال، بسیاری از زنان چرخههای قاعدگی طولانیتر یا کوتاهتری دارند و تخمکگذاری ممکن است در روزهای دیگری از چرخه اتفاق بیفتد. به همین دلیل، تاریخ زایمان محاسبهشده با روش نِیگِل تنها یک تخمین است و تاریخ واقعی زایمان میتواند تا دو هفته زودتر یا دیرتر از این تاریخ باشد.
علاوه بر روش نِیگِل، سونوگرافی نیز میتواند برای تخمین تاریخ زایمان استفاده شود. در اوایل بارداری، سونوگرافی میتواند به تعیین دقیقتر سن بارداری و تاریخ زایمان کمک کند. پزشک با اندازهگیری طول تاج تا نشیمنگاه (CRL) جنین در سونوگرافی و مقایسه آن با استانداردهای رشد، میتواند تاریخ زایمان را تخمین بزند. در سه ماهه دوم و سوم بارداری، سونوگرافی میتواند برای بررسی رشد جنین و تأیید تاریخ زایمان استفاده شود. با این حال، دقت سونوگرافی در تخمین تاریخ زایمان در اواخر بارداری کاهش مییابد.
عوامل دیگری نیز میتوانند بر تاریخ زایمان تأثیر بگذارند، از جمله سابقه زایمانهای قبلی، سن مادر و سلامت کلی مادر و جنین. به عنوان مثال، زنانی که قبلاً زایمان زودرس داشتهاند، ممکن است در معرض خطر بیشتری برای زایمان زودرس در بارداریهای بعدی باشند. مهم است که به یاد داشته باشید که تاریخ زایمان تنها یک تخمین است و ممکن است زایمان زودتر یا دیرتر از تاریخ پیشبینیشده اتفاق بیفتد. در صورت داشتن هرگونه سوال یا نگرانی در مورد تاریخ زایمان خود، لطفاً با پزشک خود مشورت کنید.
تخت زایمان چه شکلی است؟
تخت زایمان، وسیلهای تخصصی در بخشهای زنان و زایمان است که برای تسهیل فرآیند زایمان طراحی شده است. این تختها معمولاً دارای سه بخش اصلی شامل تکیهگاه پشت، نشیمنگاه و جای پا هستند که هر کدام قابلیت تنظیم جداگانه دارند تا وضعیت بدن مادر در مراحل مختلف زایمان بهینه شود. امکاناتی مانند تنظیم ارتفاع، زاویه تکیهگاه و جای پا به صورت الکتریکی یا مکانیکی، ساید و سر تخت پلاستیکی، چرخهای قفلشونده و قابلیت افزایش طول تخت از ویژگیهای رایج در این تجهیزات است. برخی مدلها، مانند تخت زایمان الکتریکی LDR مدل Castia DT3101POCE1.2، دارای ساید و سر تخت پلاستیکی و چرخهای ۱۵۰ میلیمتری با قفل مرکزی هستند که امکان جابجایی آسان و ایمنی بیشتر را فراهم میکنند. این تختها به گونهای طراحی شدهاند که مادر بتواند در طول مراحل مختلف زایمان، از مرحله لیبر تا تولد نوزاد، در وضعیتهای مختلف قرار گیرد و نیاز به جابجاییهای مکرر نداشته باشد. همچنین، طراحی ارگونومیک و استفاده از مواد با کیفیت در ساخت این تختها، راحتی و ایمنی مادر و نوزاد را تضمین میکند.
هزینه زایمان
هزینههای زایمان در ایران، همچون بسیاری از خدمات پزشکی، تحت تأثیر عوامل متعددی قرار میگیرد که میتواند باعث تفاوتهای قابل توجهی در هزینه نهایی شود. انتخاب نوع زایمان (طبیعی یا سزارین)، نوع بیمارستان (دولتی، خصوصی، خیریه)، پوشش بیمه (تامین اجتماعی، خدمات درمانی، نیروهای مسلح، بیمههای تکمیلی) و خدمات اضافی مورد نیاز (اتاق خصوصی، زایمان بدون درد، اپیدورال) از جمله عوامل کلیدی مؤثر بر هزینه زایمان هستند.
هزینه زایمان سزارین
زایمان سزارین، به دلیل ماهیت جراحی و نیاز به تجهیزات و مراقبتهای پزشکی بیشتر، معمولاً گرانتر از زایمان طبیعی است. در بیمارستانهای دولتی و با پوشش بیمه، هزینههای سزارین میتواند به حداقل برسد و در برخی موارد حتی رایگان باشد. اما در صورت عدم پوشش بیمه یا انتخاب خدمات اضافی مانند اتاق خصوصی، هزینهها به شکل قابل توجهی افزایش مییابد. به عنوان مثال، هزینه سزارین در یک بیمارستان دولتی در تهران برای فردی بدون بیمه میتواند حدود 5 تا 10 میلیون تومان باشد، در حالی که همین عمل در یک بیمارستان خصوصی با امکانات بیشتر و پزشک متخصص ممکن است از 20 میلیون تومان تا 50 میلیون تومان یا بیشتر هزینه داشته باشد.
هزینه زایمان طبیعی
زایمان طبیعی، به عنوان یک فرآیند طبیعی و فیزیولوژیک، عموماً هزینه کمتری نسبت به سزارین دارد. در بیمارستانهای دولتی و با پوشش بیمه، هزینه زایمان طبیعی میتواند بسیار مقرون به صرفه باشد و در برخی موارد تنها شامل هزینههای جزئی برای داروها و آزمایشهای قبل از زایمان میشود. با این حال، در صورت عدم پوشش بیمه یا انتخاب خدمات اضافی مانند زایمان در آب یا زایمان بدون درد، هزینهها افزایش مییابد. در بیمارستانهای خصوصی نیز هزینه زایمان طبیعی معمولاً کمتر از سزارین است، اما همچنان میتواند بسته به بیمارستان، پزشک و خدمات اضافی از 10 میلیون تومان تا 25 میلیون تومان متغیر باشد.
در کل میتوان گفت هزینه زایمان در ایران طیف وسیعی را در بر میگیرد و به عوامل متعددی بستگی دارد. برای تصمیمگیری آگاهانه و مدیریت هزینهها، توصیه میشود قبل از زایمان با پزشک خود مشورت کنید، بیمههای درمانی خود را بررسی کنید، بیمارستانهای مختلف را مقایسه کنید و از هزینههای تخمینی آنها مطلع شوید.
وضعیت مادر بعد از زایمان
پس از زایمان، بدن مادر وارد یک دوره بازسازی و بازیابی میشود که با تغییرات فیزیولوژیکی و هورمونی بسیاری همراه است. رحم که در طول نه ماه بارداری به تدریج بزرگ شده بود، اکنون شروع به انقباض میکند تا به اندازه اولیه خود بازگردد. این انقباضات میتوانند با دردهایی مشابه دردهای قاعدگی همراه باشند که به آنها “پسدرد” گفته میشود. علاوه بر این، خونریزی پس از زایمان، که به آن “لوچیا” نیز میگویند، برای چند هفته ادامه خواهد داشت. این خونریزی در ابتدا شدید و قرمز رنگ است، اما به تدریج کاهش یافته و رنگ آن به قهوهای و سپس زرد تغییر میکند.
از نظر هورمونی، سطح استروژن و پروژسترون که در دوران بارداری بالا بودند، به سرعت کاهش مییابند. این تغییرات هورمونی میتوانند باعث تغییرات خلقی، اضطراب و حتی افسردگی پس از زایمان شوند. همچنین، ممکن است مادر دچار تعریق شبانه، ریزش مو و خشکی واژن شود. از نظر جسمی، مادر ممکن است با مشکلاتی مانند درد در ناحیه پرینه (ناحیه بین واژن و مقعد)، بواسیر، یبوست و مشکلات ادراری مواجه شود.
در کنار تغییرات جسمی، مادران تازه وارد با چالشهای روحی و عاطفی نیز روبرو میشوند. احساس خستگی، کمبود خواب، نگرانی در مورد مراقبت از نوزاد و سازگاری با نقش جدید مادری، از جمله این چالشها هستند. در برخی موارد، این احساسات میتوانند به افسردگی پس از زایمان تبدیل شوند که نیاز به توجه و درمان دارد. در این دوره حساس، حمایت عاطفی از سوی همسر، خانواده و دوستان بسیار مهم است. استراحت کافی، تغذیه سالم، ورزشهای سبک و مراجعه منظم به پزشک برای بررسی وضعیت مادر و نوزاد نیز از اهمیت بالایی برخوردارند. به یاد داشته باشید که این دوره گذرا است و با مراقبتهای مناسب، مادر به تدریج به حالت عادی باز خواهد گشت و از لذت مادر شدن بهرهمند خواهد شد.
متخصص زنان و زایمان
آمادگی برای مادر شدن، سفری هیجانانگیز و در عین حال چالشبرانگیز است. در این مسیر، همراهی یک متخصص زنان و زایمان مجرب و دلسوز، میتواند اطمینان خاطر و آرامش را برای شما به ارمغان بیاورد. اگر به دنبال یک متخصص زنان و زایمان هستید که با دانش بهروز، تجربه کافی و رویکردی همدلانه، شما را در تمام مراحل بارداری و زایمان همراهی کند، همین حالا با ما تماس بگیرید و نوبت خود را رزرو کنید. ما در کنار شما هستیم تا این سفر زیبا را با اطمینان و آرامش طی کنید و به استقبال مادر شدن بروید.
سوالات متداول
سزارین یک عمل جراحی است که در آن نوزاد از طریق برشی در شکم و رحم مادر به دنیا میآید. این روش زایمان معمولاً زمانی توصیه میشود که زایمان طبیعی برای مادر یا نوزاد خطرناک باشد، مانند موارد زیر:
- قرارگیری غیرطبیعی نوزاد (مانند بریچ)
- مشکلات سلامتی مادر (مانند فشار خون بالا یا بیماری قلبی)
- مشکلات سلامتی نوزاد (مانند ناراحتی تنفسی)
- زایمانهای قبلی به روش سزارین
- چندقلویی
زایمان طبیعی معمولاً به سه مرحله تقسیم میشود:
- مرحله اول: باز شدن دهانه رحم (از 0 تا 10 سانتیمتر) و نازک شدن آن
- مرحله دوم: خروج نوزاد از رحم و واژن
- مرحله سوم: خروج جفت
عوامل مختلفی میتوانند بر روند زایمان تأثیر بگذارند، از جمله:
- سلامت جسمی و روحی مادر
- اندازه و موقعیت نوزاد
- انقباضات رحمی
- حمایت عاطفی و مراقبتهای پزشکی در طول زایمان
روشهای مختلفی برای تسکین درد در زایمان وجود دارد، از جمله:
- تکنیکهای تنفسی و آرامسازی
- ماساژ و استفاده از گرما یا سرما
- داروهای ضد درد (مانند اپیدورال)
- زایمان در آب
مراقبتهای پس از زایمان برای بهبودی جسمی و روحی مادر و همچنین مراقبت از نوزاد بسیار مهم است. این مراقبتها شامل:
- استراحت کافی
- تغذیه مناسب
- مراقبت از زخمها (در صورت وجود)
- شیردهی
- مراقبت از بهداشت شخصی
- حمایت عاطفی و اجتماعی
در صورت بروز هر یک از علائم زیر پس از زایمان، فوراً با پزشک یا ماما تماس بگیرید:
- خونریزی شدید واژینال
- درد شدید شکم
- تب یا لرز
- ترشحات بدبو از واژن
- علائم افسردگی پس از زایمان
تعداد بخیههای مورد نیاز در زایمان طبیعی بستگی به نوع و شدت پارگی یا برش در ناحیه پرینه دارد. در زایمان طبیعی، ممکن است پرینه (ناحیه بین واژن و مقعد) به دلیل کشیدگی هنگام خروج نوزاد دچار پارگیهای کوچک یا بزرگ شود یا پزشک برای کمک به زایمان و جلوگیری از پارگی ناخواسته، برش کوچکی به نام اپیزیوتومی ایجاد کند. بسته به شدت پارگی یا نوع برش، تعداد بخیهها متفاوت است.
- پارگیهای درجه اول: معمولاً شامل پارگیهای سطحی است و ممکن است نیازی به بخیه نداشته باشند یا تعداد کمی (۱ تا ۲ بخیه) برای ترمیم استفاده شود.
- پارگیهای درجه دوم: به ماهیچههای پرینه آسیب میزند و معمولاً به ۲ تا ۴ بخیه نیاز دارد.
- پارگیهای درجه سوم و چهارم: این نوع پارگیها عمق بیشتری دارند و ممکن است به بخیههای بیشتری نیاز باشد. در این حالت ممکن است نیاز به بخیههای قابل جذب و تعداد بیشتری بخیه باشد که توسط پزشک مشخص میشود.
در هر صورت، تعداد دقیق بخیهها بستگی به میزان پارگی یا نوع برش و شرایط هر بیمار دارد و توسط پزشک متخصص تعیین میشود.
پزشکان معمولاً توصیه میکنند که پس از زایمان طبیعی، حداقل ۴ تا ۶ هفته صبر کنید تا بدن فرصت کافی برای بهبودی داشته باشد و خطر عفونت کاهش یابد. این مدت زمان به رحم اجازه میدهد به اندازه طبیعی خود بازگردد و خونریزی پس از زایمان متوقف شود. با این حال، آمادگی جسمی و روحی هر زن متفاوت است؛ بنابراین، پیش از ازسرگیری رابطه جنسی، مشاوره با پزشک معالج ضروری است تا از بهبودی کامل و آمادگی بدن اطمینان حاصل شود.
















56 پاسخ
ممنون از مقاله عالیتون اطلاعات جامعی از فرایند زایمان دادید
کاش اینم میگفتید که چه افرادی زایمان طبیعی راحت تری دارن و در کل سخت ترین زایمان طبیعی برای چه کسایی هست
معده درد بارداری آیا طبیعیه واقعا بعضی وقت ها خیلی اذیت میکنه
عوارض زایمان سزارین رو که دیدم واقعا منصرف شدم و نگران از اینکه اگر این اشتباه رو میکردم شاید عواقب خیلی بدتری داشت.
سلام روزتون بخیر میخواستم مشاوره دریافت کنم چجوری میتونم باهاتون ارتباط بگیرم
سلام.لطفا با شماره ۵۵۹۰ تماس و سپس داخلی 317 و یا 319 رو شماره گیری کنید به همکاران ما در بخش زنان و زایمان متصل خواهید شد.
عمل زایمان داشتم حدود دو ماه پیش داخل بیمارستان یثربی میخواستم ازتون تشکر کنم واقعا برخورد و رسیدگی پرستار های بخش زنان و زایمانتون عالی بود.
من به تازگی مادر شدهام و کاملا هم راضیم که با سزارین زایمان کردم واقعا به عواقب بعد زایمان طبیعی میرزه
سلام
قدم نو رسیده مبارک
ببخشید هزینه سزارین چقدر شد؟
ای کاش ماه های اقدام و ماه های زایمان رو هم ذکر میکردید توی این متنتون
هزینه زایمان توی بیمارستان هایی مثل یثربی ساید یکم بالا باشه اما واقعا به خدماتشون نسبت به بیمارستانای دولتی میرزه.
موردی که بهش پرداخته نشد اینه که در زایمان طبیعی آیا داشتن باسن بزرگتر باعث زایمان راحت تر هم میشه آیا؟
خیلی عالی میشه که نشست هایی که برای مادران باردار با موضوع دوران بارداری و زایمان میزارید رو در سایتتون هم اعلام کنید من چند باری رفتم و واقعا مطالب خوبی درباره زایمان طبیعی و سزارین در این جلسات مطرح میشه.
در تمامی مواقع کیشه آب قبل از زایمان آیا پاره میشه و میشه گفت یکی از علائم حتمی شروع زایمان هست؟
من حدودا 7 سال از زایمان قبلیم که سزارین بوده میگزره.میشه راهنماییم کنید که میشه الان زایمان طبیعی داشته باشم یا نه
سلام به دوستان
به عنوان کسی که بر خلاف حرف آشنایان اقدام به زایمان در بیمارستان یثربی داشتم واقعا در مقایسه با بیمارستان های دیگه مثل میلاد امکانات بهتر و کادر حرفه ای تری دارن من همه جوره راضی بودن ولی خوب صد در صد یکم هذینه هاش بیشتر هست که به نظر من باز هم ارزششو داشت
ممنون از مقالهی خوبتون. اطلاعات مفیدی در مورد زایمان طبیعی و سزارین ارائه دادید.
چه زمانی باید برای زایمان به بیمارستان مراجعه کنم؟
وقتی انقباضات منظم و دردناک شروع میشن یا کیسه آب پاره میشه، وقتشه که به بیمارستان مراجعه کنید.
زایمان طبیعی برای نوزاد چه فوایدی داره
زایمان طبیعی باعث تقویت ریههای نوزاد و افزایش سیستم ایمنی اون میشه.
میشه گفت وزن نوزاد هم روی انتخاب نوع زایمان تأثیر داره؟
بله، وزن بالای نوزاد ممکنه زایمان طبیعی رو دشوار کنه و گاهی پزشک زایمان سزارین رو پیشنهاد میده.
چه زمانی بهتره برای زایمان سزارین برنامهریزی کنیم میشه حدودی بفرمایید
زمان مناسب برای زایمان سزارین بستگی به شرایط خاص بارداری داره، اما معمولاً بین هفته ۳۹ تا ۴۰ بارداری توصیه میشه، مگر اینکه مشکلی پزشکی زودتر از این زمان نیاز به سزارین داشته باشه.
میشه بفرمایید که در زایمان طبیعی آیا میشه از روشهای بیحسی استفاده کرد؟
بله، روشهایی مثل بیحسی اپیدورال یا نخاعی در زایمان طبیعی قابل استفاده هستن تا درد کاهش پیدا کنه.
من دوبار زایمان طبیعی داشتم برای زایمان سومم میتونم سزارین کنم؟
معمولاً بعد از دو سزارین، پزشکان زایمان طبیعی رو پیشنهاد نمیکنن، مگر اینکه شرایط خاصی فراهم باشه.
بعد از زایمان طبیعی ورزش خاصی انجام داد و چیزی پیشنهاد میدید؟
بله، ورزشهایی مثل کگل و پیلاتس برای تقویت عضلات لگن توصیه میشه.
آیا امکانش هست بعد از یک زایمان سزارین، در زایمان بعدی زایمان طبیعی انجام بشه؟ چه عواملی این تصمیم رو تحت تأثیر قرار میده و آیا مشکلی هم ایجاد میشه؟
بله، امکان زایمان طبیعی پس از یک زایمان سزارین (VBAC) وجود داره، اما این موضوع به چند عامل بستگی داره. مهمترین عوامل شامل نوع برش رحم در زایمان قبلی (برش عرضی یا عمودی)، وضعیت سلامت عمومی مادر، فاصله زمانی بین دو زایمان، و وزن و موقعیت جنین هستن. اگر شرایط مادر و جنین مساعد باشه و زایمان قبلی با برش عرضی انجام شده باشه، احتمال موفقیت VBAC بیشتره. پیشنهاد میکنیم که برای بررسی دقیقتر با پزشک متخصص زنان مشورت کنید.
زایمان در آب چه مزایایی داره؟ آیا اصلا تاثیرش به حدی هست که بخایم به این اندازه هزینه کنیم؟؟؟
زایمان در آب باعث کاهش درد، آرامش بیشتر مادر، و کاهش فشار روی بدن میشه. البته نیاز به شرایط خاص و پزشک متخصص داره.
میشه نوع زایمان رو در لحظه آخر تغییر داد و پزشک آیا اجازه این کار رو میده
در صورت بروز مشکل حین زایمان طبیعی، پزشک ممکنه تصمیم به انجام سزارین اورژانسی بگیره.
زایمان در آب چه مزایایی داره؟
زایمان در آب میتونه درد رو کاهش بده و به آرامش مادر کمک کنه. اما برای همه مناسب نیست و نیاز به بررسی داره.
ممنون از مقاله عالیتون به ویژه بخشی که مراحل کلی بارداری و زایمان زنان رو گفتید کاش میشد کامل ترش کنید
من شنیدم برخی مواقع از القای زایمان استفاده میشه درسته.
در شرایطی مثل فشار خون بالا، پارگی زودرس کیسه آب یا بارداری طولانیتر از 42 هفته، القای زایمان برای حفظ سلامت مادر و جنین انجام میشود.
بعد از زایمان چقدر حدودا طول میکشد تا بدن به حالت عادی برگردد؟
بهبودی کامل بدن معمولا 6 هفته طول میکشد، اما تغییرات هورمونی و جسمی ممکن است تا چند ماه ادامه داشته باشد.
سلام کسی میدونه علائم شروع رسیدن به تایم زایمان چی هستش؟
نشانههای شروع زایمان شامل انقباضات منظم رحمی، پارگی کیسه آب، کمردرد شدید و خروج ترشحات خونی از واژن است.
بین زایمان طبیعی و سزارین با شرایط عادی کدوم رو پیشنهاد میدید
زایمان طبیعی معمولا بهبودی سریعتری دارد، اما در برخی شرایط پزشکی، سزارین گزینهای ایمنتر است. تصمیم نهایی را پزشک باتوجهبه وضعیت مادر و نوزاد میگیرد.
چه چیز هایی رو باید روز زایمان همراه داشته باشیم؟ممنون میشم راهنماییم کنید
وسایلی مثل مدارک شناسایی، لباس راحتی، وسایل بهداشتی، پوشک نوزاد، لباس نوزاد و شارژر گوشی توصیه میشود.
سریع ترین روش های کاهش درد زایمان چیا هستن
روشهایی مانند تکنیکهای تنفسی، ماساژ، آبدرمانی، داروهای ضد درد و اپیدورال میتوانند به کاهش درد زایمان کمک کنند.
آیا میتونم نوع زایمانم رو خودم انتخاب کنم؟
بله، اما تصمیم نهایی باید با مشورت پزشک و بررسی شرایط گرفته بشه.
زایمان طبیعی دقیقاً شامل چه مراحلی میشه؟
زایمان طبیعی شامل سه مرحله اصلیه: باز شدن دهانه رحم، خروج نوزاد و خروج جفت. هر مرحله نیاز به مراقبتهای خاصی داره که در مقاله بهخوبی توضیح داده شده.