آندوسکوپی یکی از روشهای پیشرفته پزشکی است که به پزشکان اجازه میدهد بدون نیاز به جراحی باز، اندامهای داخلی بدن را مشاهده و بررسی کنند. این تکنیک کمتهاجمی به دلیل دقت بالا و کاهش عوارض پس از عمل، بهسرعت در سراسر جهان محبوب یافته است. طبق آمارهای جهانی، بازار تجهیزات آندوسکوپی تا سال ۲۰۲۸ به ارزشی بالغ بر ۳۹ میلیارد دلار خواهد رسید که نشاندهنده رشد قابلتوجه این روش در علم پزشکی است. در ایران نیز میزان استفاده از آندوسکوپی در حال افزایش است، بهطوریکه در سال ۱۳۹۷ بیش از ۸ تن تجهیزات آندوسکوپی به ارزش بیش از ۱۱ میلیون دلار به کشور وارد شده است.
آندوسکوپی کاربردهای گستردهای در شاخههای مختلف پزشکی از جمله گوارش، ریه، دستگاه ادراری و حتی مفاصل دارد. این روش نهتنها در تشخیص بیماریها بلکه در برخی درمانهای کمتهاجمی نیز بهکار میرود. در این مقاله از سایت بیمارستان یثربی، به بررسی تمام ابعاد آندوسکوپی از جمله مزایا، معایب، انواع، مراحل انجام و مراقبتهای قبل و بعد از آن خواهیم پرداخت تا درک دقیقتری از این روش نوین پزشکی ارائه دهیم.
آندوسکوپی چیست؟
آندوسکوپی روشی است که در آن یک لوله باریک، انعطافپذیر و مجهز به دوربین و نور از طریق یک ورودی طبیعی مانند دهان، مقعد یا حتی یک برش کوچک وارد بدن میشود. پزشکان از این روش برای مشاهده مستقیم اندامهای داخلی و بررسی بیماریها یا ناهنجاریهای مختلف استفاده میکنند. این تکنیک بهویژه در بیماریهای دستگاه گوارش، مانند رفلاکس معده، زخمهای گوارشی و تودههای مشکوک، مورد استفاده قرار میگیرد.
آندوسکوپی نهتنها برای تشخیص، بلکه برای انجام برخی درمانهای غیرجراحی نیز مورد استفاده قرار میگیرد. بهعنوان مثال، در طول این فرایند میتوان پولیپهای روده را برداشت، خونریزیهای داخلی را متوقف کرد، یا حتی اجسام خارجی را از بدن خارج نمود. ازآنجاکه این روش نسبت به جراحیهای باز کمتهاجمیتر است، دوران نقاهت کوتاهتری دارد و خطرات ناشی از عملهای جراحی را کاهش میدهد. برای کسب اطلاعات بیشتر درباره آندوسکوپی معده، این مقاله را مطالعه کنید.

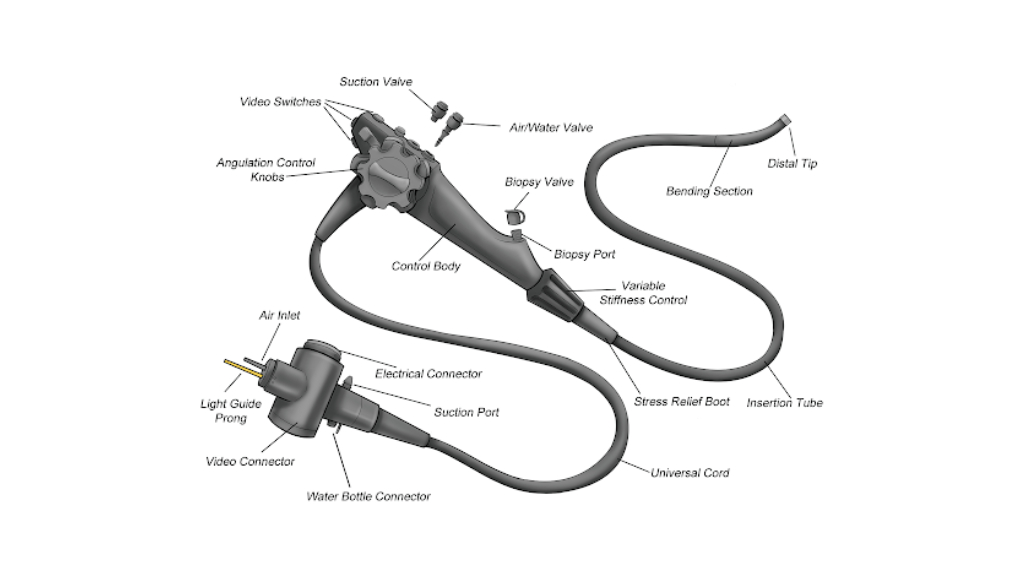
اجزای دستگاه آندوسکوپ
برای اینکه بهتر بفهمیم آندوسکوپی چطور عمل میکند، باید اجزای دستگاه آن را بشناسیم. آندوسکوپ در ظاهر یک لوله باریک و انعطافپذیر است، اما درون این لوله چند بخش مهم قرار دارد که هرکدام وظیفه خاصی دارند.
- دوربین و منبع نور: در نوک آندوسکوپ یک دوربین کوچک همراه با چراغ پرقدرت تعبیه شده است. این دوربین تصویر داخل بدن را به مانیتور منتقل میکند و پزشک همه چیز را واضح میبیند.
- کانالهای عبور ابزار: در بعضی مدلها، پزشک میتواند ابزارهای کوچکی مثل انبر یا قیچی مخصوص را از داخل آندوسکوپ عبور دهد تا نمونهبرداری کند یا جسم خارجی را خارج سازد.
- سیستم هدایت و کنترل: لوله آندوسکوپ انعطافپذیر است و با استفاده از بخش کنترل در دست پزشک، به جهات مختلف حرکت میکند.
- لوله عبور هوا یا مایع: گاهی لازم است برای دید بهتر مقداری هوا یا مایع وارد اندام شود؛ این کار هم از طریق همان لوله انجام میگیرد.
سوال اصلی اینجاست: چرا شناخت اجزای دستگاه اهمیت دارد؟ چون وقتی بیمار بداند آندوسکوپ دقیقاً از چه بخشهایی ساخته شده و چه وظیفهای دارد، نگرانیاش کمتر میشود. در واقع، این دستگاه چیزی جز یک دوربین دقیق و چند لوله باریک کمکی نیست که همگی برای بررسی سادهتر و کمخطرتر طراحی شدهاند.
مزایا و فواید آندوسکوپی
آندوسکوپی یکی از پیشرفتهترین روشهای تشخیصی و درمانی در پزشکی نوین است که امکان مشاهده مستقیم اندامهای داخلی بدن مانند معده، روده، مری، و حتی برخی بخشهای دستگاه تنفسی را بدون نیاز به جراحی باز فراهم میسازد. این تکنیک کمتهاجمی، نهتنها دقت بالایی در تشخیص بیماریها دارد، بلکه در بسیاری از موارد میتواند به عنوان یک روش درمانی مؤثر نیز مورد استفاده قرار گیرد. در ادامه، مهمترین مزایای آندوسکوپی را بررسی میکنیم:
- تشخیص دقیق بیماریها: یکی از مهمترین مزایای آندوسکوپی، توانایی آن در ارائه تصاویر واضح و دقیق از بخشهای داخلی بدن است. برخلاف روشهایی مانند سونوگرافی یا رادیولوژی که تنها تصویری غیرمستقیم از اندامها ارائه میدهند، آندوسکوپی به پزشک این امکان را میدهد که بهصورت مستقیم سطح داخلی اندام مورد نظر را مشاهده کند. این ویژگی، بهویژه در شناسایی زخمها، تومورها، التهابها، یا ضایعات کوچک بسیار کاربردی است و تشخیص بیماریها را در مراحل اولیه ممکن میسازد. حتی در برخی موارد، امکان نمونهبرداری (بیوپسی) همزمان نیز وجود دارد که دقت تشخیص را افزایش میدهد.
- کاهش نیاز به جراحی: در گذشته، برای بررسی دقیق مشکلات گوارشی یا تشخیص ضایعات داخلی، نیاز به جراحیهای تهاجمی و پرخطر بود. اما امروزه آندوسکوپی جایگزین بسیاری از این جراحیها شده است. برای مثال، پولیپهای رودهای، خونریزیهای داخلی، یا انسدادهای کوچک قابلدرمان با این روش هستند. علاوه بر آن، آندوسکوپی میتواند به خارجکردن اجسام خارجی بلعشده، بندآوردن خونریزیهای گوارشی، یا بازکردن تنگیهای ایجادشده در مری و روده کمک کند. به این ترتیب، بیمار از عوارض جراحی باز و دوران نقاهت طولانی در امان میماند.
- سرعت بالای بهبودی: آندوسکوپی بهدلیل کمتهاجمیبودن، معمولاً بدون نیاز به بیهوشی عمومی و با حداقل ناراحتی انجام میشود. بیمار پس از پایان پروسه، در مدتزمان کوتاهی هوشیاری خود را بهدست آورده و میتواند به خانه بازگردد. اغلب بیماران تنها چند ساعت پس از انجام آندوسکوپی میتوانند به فعالیتهای روزمره خود بازگردند، بدون نیاز به بستریشدن طولانی یا دوران نقاهت سخت. این ویژگی، آندوسکوپی را به گزینهای مناسب برای بررسیهای سرپایی و کاهش هزینههای درمان تبدیل کرده است.
- امکان مداخله درمانی همزمان با تشخیص: یکی دیگر از برتریهای آندوسکوپی این است که در صورت مشاهده ضایعه یا مشکل، میتوان همزمان با معاینه، اقدام درمانی لازم را نیز انجام داد. بهعنوان نمونه، برداشتن پولیپ، قطع خونریزی، گشاد کردن تنگیهای مجاری گوارشی یا برداشتن اجسام خارجی—all در حین انجام آندوسکوپی قابل اجرا هستند. این مسئله باعث میشود بیمار درگیر پروسههای متعدد تشخیصی و درمانی نشود و با یک فرآیند سادهتر، مشکلش رفع شود.
- کاهش هزینههای درمانی و بستری: با توجه به اینکه آندوسکوپی اغلب بهصورت سرپایی و بدون نیاز به بستری انجام میشود، هزینه کلی آن در مقایسه با جراحی یا تصویربرداریهای پیچیده کمتر است. همچنین بهدلیل کاهش زمان از کار افتادگی و نیاز کمتر به مراقبتهای ویژه، هم برای بیمار و هم برای سیستم درمانی، صرفهجویی مالی قابلتوجهی ایجاد میشود.

معایب و عوارض آندوسکوپی
اگرچه آندوسکوپی یکی از ایمنترین و کمتهاجمیترین روشهای تشخیص و درمان در پزشکی مدرن محسوب میشود، اما مانند هر روش پزشکی دیگر، بدون ریسک نیست. آشنایی با عوارض احتمالی آن به بیماران کمک میکند با آمادگی بیشتر در این فرآیند شرکت کنند و در صورت بروز علائم هشداردهنده، بهموقع اقدامات لازم را انجام دهند. خوشبختانه بیشتر این عوارض نادر، گذرا و قابلمدیریت هستند.
- خطرات مرتبط با بیهوشی و آرامبخشی: در بسیاری از موارد، برای راحتی بیمار و جلوگیری از احساس درد یا ناراحتی، داروهای آرامبخش یا بیهوشی سبک تجویز میشود. اگرچه این داروها تحت نظر دقیق پزشک بیهوشی استفاده میشوند، اما ممکن است در برخی بیماران منجر به بروز واکنشهایی مانند خوابآلودگی طولانی، سرگیجه، تهوع، افت فشار خون، یا حتی واکنشهای آلرژیک شوند. بیمارانی که سابقه حساسیت دارویی، مشکلات تنفسی یا قلبی دارند، باید قبل از آندوسکوپی حتماً وضعیت خود را با پزشک در میان بگذارند تا نوع و دوز داروها بهدرستی تنظیم شود. همچنین به بیماران توصیه میشود تا ۲۴ ساعت پس از مصرف آرامبخش از انجام کارهایی مانند رانندگی یا کار با دستگاههای خطرناک خودداری کنند.
- احتمال عفونت: با وجود رعایت کامل پروتکلهای بهداشتی و استریلکردن تجهیزات آندوسکوپی، احتمال بروز عفونت، هرچند بسیار کم، همچنان وجود دارد. این عفونتها معمولاً سطحی و محدود به نواحی ورود لوله آندوسکوپ هستند، مانند گلو یا مقعد. علائمی مانند گلودرد، سوزش، یا کمی تب خفیف ممکن است پس از آندوسکوپی ظاهر شوند و اغلب بدون نیاز به درمان خاصی، در مدت کوتاهی بهبود مییابند.
در افرادی با سیستم ایمنی ضعیف، مانند بیماران سرطانی، دیابتی یا افرادی که داروهای سرکوبکننده سیستم ایمنی مصرف میکنند، این خطرات ممکن است جدیتر باشد. در این موارد، پزشک ممکن است آنتیبیوتیک پیشگیرانه تجویز کند یا شرایط خاصتری برای انجام آندوسکوپی در نظر بگیرد. - آسیب به بافتهای داخلی: یکی از نگرانیهای نادر اما جدی در آندوسکوپی، احتمال آسیب فیزیکی به بافتهای داخلی بدن است. در طی ورود و حرکت لوله انعطافپذیر آندوسکوپ در دستگاه گوارش یا سایر اندامها، ممکن است فشار بیشازحد یا حرکات ناخواسته باعث خراش، پارگی جزئی یا خونریزی شود.
این خطر معمولاً در بیمارانی دیده میشود که به بیماریهای زمینهای مانند زخمهای فعال، دیورتیکولیت، تنگیهای شدید یا التهابهای پیشرفته مبتلا هستند. علائم چنین آسیبی ممکن است شامل درد شدید، تب، یا خون در مدفوع یا استفراغ باشد که در این صورت نیاز به مداخله فوری پزشکی وجود دارد.
البته باید تأکید کرد که احتمال چنین عارضهای بسیار پایین بوده و انجام آندوسکوپی توسط پزشکان مجرب و با دستگاههای استاندارد، ریسک آن را به حداقل میرساند.

انواع آندوسکوپی
آندوسکوپی بسته به ناحیهای که مورد بررسی قرار میگیرد، به چندین نوع مختلف تقسیم میشود. هر یک از این روشها کاربردهای منحصربهفردی دارند و از ابزارهای مخصوصی برای انجام معاینات دقیقتر استفاده میشود. انتخاب نوع آندوسکوپی به عواملی مانند محل درد یا ناراحتی بیمار، علائم بالینی، و تشخیصهای احتمالی پزشک بستگی دارد. برخی از این روشها تنها برای مشاهده و تشخیص استفاده میشوند، درحالیکه برخی دیگر میتوانند نقش درمانی نیز داشته باشند. در ادامه، مهمترین انواع آندوسکوپی را بررسی میکنیم.
گاستروسکوپی (Endoscopy-Gastrointestinal Upper)
گاستروسکوپی یکی از رایجترین انواع آندوسکوپی است که برای بررسی بخش فوقانی دستگاه گوارش شامل مری، معده و دوازدهه (ابتدای روده کوچک) انجام میشود. پزشک از طریق دهان، یک لوله انعطافپذیر مجهز به دوربین را وارد دستگاه گوارش میکند تا مشکلاتی مانند زخمهای گوارشی، التهاب مری، رفلاکس اسیدی معده، تنگی مری و حتی علائم اولیه سرطان معده را بررسی کند. برای آشنایی کامل با مراحل انجام گاستروسکوپی، نحوه آمادگی، و نکاتی که باید قبل و بعد از این روش بدانید، مقاله بررسی کامل گاستروسکوپی را از دست ندهید.
به گفته سایت nhs:
On the day of the gastroscopy, you’ll need to stop eating at least ۶ hours before the test. You may be able to have small sips of water.
ترجمه: در روز انجام گاستروسکوپی، لازم است دستکم ۶ ساعت پیش از آزمایش از خوردن غذا خودداری کنید. نوشیدن مقدار کمی آب ممکن است مجاز باشد.
کاربردهای گاستروسکوپی:
- تشخیص بیماریهای گوارشی: این روش برای شناسایی مشکلاتی مانند زخمهای گوارشی، ورم معده (گاستریت) و رفلاکس معده به کار میرود.
- نمونهبرداری (بیوپسی): در صورتی که پزشک ضایعهای مشکوک مشاهده کند، میتواند نمونهای از بافت را برای بررسی بیشتر در آزمایشگاه بفرستد.
- درمانهای غیرجراحی: در برخی موارد، پزشک میتواند از طریق گاستروسکوپی زخمهای خونریزیدهنده را درمان کرده یا اجسام خارجی بلعیدهشده را از معده خارج کند.
کولونوسکوپی (Colonoscopy)
کولونوسکوپی برای بررسی و ارزیابی داخل روده بزرگ (کولون) و بخش انتهایی روده کوچک انجام میشود. این روش معمولاً بهمنظور تشخیص بیماریهای گوارشی مانند سرطان روده بزرگ، پولیپهای رودهای، سندرم روده تحریکپذیر (IBS) و بیماریهای التهابی روده (IBD) به کار میرود. در این روش، پزشک از طریق مقعد، یک لوله باریک و انعطافپذیر مجهز به دوربین را وارد روده میکند. برای افزایش وضوح تصاویر، معمولاً مقداری هوا به داخل روده پمپ میشود تا دیوارههای آن باز شوند. اگر میخواهید بدانید کولونوسکوپی دقیقاً چگونه انجام میشود، مقاله بررسی کامل کولونوسکوپی را حتماً بخوانید.
کاربردهای کولونوسکوپی:
تشخیص و پیشگیری از سرطان روده: پزشک میتواند پولیپها و تودههای غیرطبیعی را تشخیص داده و در صورت لزوم، آنها را خارج کند تا از پیشرفت به سرطان جلوگیری شود.
بررسی علت مشکلات گوارشی: در صورتی که بیمار دچار درد شکمی مداوم، خونریزی مقعدی، تغییرات ناگهانی در حرکات روده یا کاهش وزن غیرقابل توضیح باشد، کولونوسکوپی میتواند علت آن را مشخص کند.
نمونهبرداری و اقدامات درمانی: در برخی موارد، پزشک ممکن است از بافتهای روده نمونهبرداری کند یا از روشهایی برای متوقف کردن خونریزی داخلی استفاده کند.
برونکوسکوپی (Bronchoscopy)
برونکوسکوپی یکی دیگر از انواع آندوسکوپی است که برای بررسی سیستم تنفسی، از جمله نای، نایژهها و ریهها مورد استفاده قرار میگیرد. این روش معمولاً برای تشخیص مشکلات ریوی مانند تنگی مجاری تنفسی، عفونتهای ریوی، خونریزیهای غیرقابل توضیح از ریه و تشخیص سرطان ریه به کار میرود. در این روش، لوله آندوسکوپی از طریق دهان یا بینی وارد نای شده و پزشک میتواند وضعیت مجاری هوایی را مشاهده کند. برای کسب اطلاعات بیشتر و کاملار پیشنهاد میکنم مقاله بررسی کامل برونکوسکوپی را مطالعه کنید.
کاربردهای برونکوسکوپی:
- تشخیص بیماریهای تنفسی: در مواردی که بیمار دچار سرفههای مزمن، خونریزی از دستگاه تنفسی یا عفونتهای ریوی مکرر است، برونکوسکوپی میتواند علت اصلی را مشخص کند.
- شناسایی و درمان انسدادهای راههای هوایی: در برخی موارد، ممکن است پزشک بتواند با استفاده از این روش، راههای هوایی مسدودشده را باز کند.
- نمونهبرداری از بافت ریه: در صورتی که پزشک مشکوک به وجود تومور یا عفونتهای خاصی مانند سل باشد، میتواند نمونهای از بافت یا ترشحات ریوی بردارد و آن را برای آزمایش بیشتر ارسال کند.
سیستوسکوپی (Cystoscopy)
سیستوسکوپی نوعی آندوسکوپی است که برای بررسی داخل مثانه و مجرای ادراری استفاده میشود. این روش معمولاً برای بیمارانی که دچار مشکلات ادراری مانند عفونتهای مکرر، خون در ادرار، یا تنگی مجرای ادراری هستند، توصیه میشود. در سیستوسکوپی، پزشک یک لوله نازک مجهز به دوربین را از طریق مجرای ادرار وارد مثانه میکند تا هرگونه ناهنجاری را مشاهده کند.
کاربردهای سیستوسکوپی:
- بررسی مشکلات ادراری: در بیمارانی که علائم مشکوک به سنگ مثانه، تومورهای مثانه یا عفونتهای مکرر ادراری دارند، سیستوسکوپی میتواند تشخیص دقیقی ارائه دهد.
- نمونهبرداری از بافت مثانه: در صورتی که پزشک ضایعاتی را در دیواره مثانه مشاهده کند، میتواند از بافت آن نمونهبرداری کرده و برای آزمایش بیشتر ارسال کند.
- درمان برخی مشکلات مجاری ادراری: در برخی موارد، پزشک میتواند از طریق سیستوسکوپی برخی از مشکلات مانند برداشتن سنگهای مثانه یا درمان تنگی مجاری ادراری را برطرف کند.
لاپاروسکوپی (Laparoscopy)
لاپاروسکوپی نوعی آندوسکوپی است که برای بررسی اندامهای داخلی شکم و لگن استفاده میشود. برخلاف سایر انواع آندوسکوپی که از طریق دهان، بینی یا مقعد انجام میشوند، در لاپاروسکوپی یک یا چند برش کوچک در شکم ایجاد شده و ابزار مخصوص از طریق این برشها وارد بدن میشود. این روش معمولاً برای بررسی مشکلات زنان مانند کیستهای تخمدان، بیماریهای لگنی و حتی برخی از انواع جراحیهای کمتهاجمی استفاده میشود.
کاربردهای لاپاروسکوپی:
- تشخیص و درمان بیماریهای زنان: این روش به پزشکان اجازه میدهد تا مشکلاتی مانند اندومتریوز، فیبرومهای رحمی و ناهنجاریهای لولههای رحمی را تشخیص داده و حتی درمان کنند.
- بررسی مشکلات شکمی: در مواردی که علت دردهای شکمی ناشناخته باشد، لاپاروسکوپی میتواند تشخیص دقیقی ارائه دهد.
- انجام جراحیهای کمتهاجمی: امروزه بسیاری از جراحیها مانند برداشتن کیسه صفرا یا برداشتن آپاندیس بهجای روشهای سنتی، با لاپاروسکوپی انجام میشوند.
آندوسکوپی در پزشکی مدرن کاربردهای فراوانی دارد و به پزشکان این امکان را میدهد که بسیاری از بیماریها را با دقت بیشتری تشخیص داده و حتی برخی از آنها را بدون نیاز به جراحیهای باز درمان کنند. بسته به ناحیهای که باید بررسی شود، روشهای مختلفی مانند گاستروسکوپی، کولونوسکوپی، برونکوسکوپی و سیستوسکوپی مورد استفاده قرار میگیرند. هر یک از این روشها نقش مهمی در تشخیص و مدیریت بیماریها دارند و در بسیاری از موارد میتوانند جان بیماران را نجات دهند.
اورتروسکوپی (Uretroscopy)
اورتروسکوپی یکی از انواع آندوسکوپی است که برای بررسی سیستم ادراری استفاده میشود. این روش به پزشک امکان میدهد داخل مثانه و مجرای ادرار را مشاهده کند و مشکلات احتمالی را تشخیص دهد.
کاربردهای اورتروسکوپی
- تشخیص انسداد یا تنگی مجرای ادرار: اگر جریان ادرار دچار مشکل شده باشد، پزشک میتواند علت آن را مستقیماً ببیند.
- شناسایی سنگ یا جسم خارجی: سنگهای کوچک یا اجسام خارجی در مثانه یا مجرا به راحتی با این روش قابل مشاهده هستند.
- نمونهبرداری بافتی: در صورت مشاهده ناحیه مشکوک، پزشک میتواند نمونهبرداری کند تا بررسی آزمایشگاهی انجام شود.
- درمان ساده: بعضی مشکلات مانند برداشتن سنگ کوچک یا رفع انسداد، بدون نیاز به جراحی باز قابل انجام است.
سوال کلیدی اینجاست: چرا اورتروسکوپی انتخاب میشود؟ چون این روش کمتهاجمی و دقیق است و همزمان تشخیص و درمان برخی مشکلات را ممکن میسازد، بدون اینکه بیمار نیاز به بستری طولانی یا جراحی باز داشته باشد.
سیگموئیدوسکوپی (Sigmoidoscopy)
سیگموئیدوسکوپی نوعی آندوسکوپی است که به بررسی قسمت پایینی روده بزرگ (سیگموئید) اختصاص دارد. این روش به پزشک اجازه میدهد مشکلات روده را بدون نیاز به جراحی باز تشخیص دهد.
کاربردهای سیگموئیدوسکوپی
- شناسایی التهاب یا زخمها: اگر در بخش پایینی روده التهاب یا زخم وجود داشته باشد، پزشک میتواند آن را مستقیماً مشاهده کند.
- نمونهبرداری: در صورت مشاهده ناحیه مشکوک، امکان برداشت نمونه برای بررسی آزمایشگاهی فراهم است.
- تشخیص پولیپ: پولیپهای کوچک در سیگموئید با این روش به راحتی قابل تشخیص و حتی برداشتن هستند.
- بررسی خونریزی روده: اگر خونریزی داخلی وجود داشته باشد، محل دقیق آن مشخص میشود و میتوان اقدامات لازم را انجام داد.
چرا سیگموئیدوسکوپی اهمیت دارد؟ چون امکان بررسی دقیق روده با حداقل تهاجم را فراهم میکند و اغلب نیاز به کولونوسکوپی کامل را کاهش میدهد. این روش برای افرادی که فقط بخش پایینی روده مشکل دارد، بسیار مناسب است و روند درمان را سریعتر و سادهتر میکند.
نکات مهم قبل از آندوسکوپی
آمادهسازی مناسب بیمار قبل از آندوسکوپی، نقش مهمی در دقت و ایمنی این روش دارد. رعایت توصیههای پزشک میتواند به بهبود کیفیت تصاویر دریافتی و کاهش خطرات احتمالی کمک کند. بسته به نوع آندوسکوپی، ممکن است لازم باشد که بیمار چند ساعت قبل از انجام آن ناشتا بماند، مصرف برخی داروها را متوقف کند یا از رژیمهای غذایی خاصی پیروی نماید. همچنین، اگر بیمار به بیماریهای خاصی مانند دیابت، فشار خون بالا، یا مشکلات انعقادی مبتلا باشد، باید پزشک خود را در جریان بگذارد تا اقدامات احتیاطی لازم انجام شود. علاوه بر این، در برخی از موارد، پزشک ممکن است آرامبخش تجویز کند تا بیمار در طول فرایند احساس راحتی بیشتری داشته باشد. در ادامه، جزئیات بیشتری درباره نکات مهم پیش از آندوسکوپی ارائه شده است.
قبل از آندوسکوپی: چه نکاتی را باید رعایت کرد؟
آیا میدانید آمادگی ناقص، ممکن است پزشک را از مشاهده دقیق بافتها باز دارد؟ به همین دلیل، رعایت این موارد ضروری است:
- ناشتا بودن کامل: معمولاً توصیه میشود بیمار حداقل ۶ تا ۱۲ ساعت پیش از انجام آندوسکوپی از خوردن و آشامیدن خودداری کند. وجود غذا یا مایعات در معده میتواند دید پزشک را محدود کند و حتی احتمال استفراغ را افزایش دهد.
- قطع یا تنظیم داروها: برخی داروها مانند رقیقکنندههای خون (وارفارین، آسپرین و …) ممکن است در زمان نمونهبرداری، خطر خونریزی را افزایش دهند. اگر چنین داروهایی مصرف میکنید، حتماً موضوع را با پزشک در میان بگذارید. پزشک ممکن است مصرف آنها را بهطور موقت متوقف یا جایگزین کند.
- اطلاعرسانی درباره بیماریهای زمینهای: اگر به بیماریهایی مانند دیابت، فشار خون بالا، ناراحتی قلبی یا اختلالات انعقادی مبتلا هستید، حتماً قبل از آندوسکوپی پزشک را مطلع کنید. این اطلاعات به او کمک میکند تا تصمیمهای دقیقتری برای مراقبت و تجویز دارو بگیرد.
- آرامبخش یا بیحسی: در بسیاری از موارد، پزشک از داروهای آرامبخش استفاده میکند تا بیمار در طول آندوسکوپی احساس ناراحتی نداشته باشد. آگاهی از نحوه تأثیر داروها و زمان لازم برای از بین رفتن اثر آنها اهمیت دارد.

آمادهسازی برای آندوسکوپی
قبل از انجام آندوسکوپی، آمادگی مناسب نقش مهمی در دقت و ایمنی این روش دارد. وقتی بیمار بداند چه اقداماتی لازم است، هم روند بررسی راحتتر میشود و هم نتیجه دقیقتر خواهد بود. نکات کلیدی آمادهسازی برای آندوسکوپی:
- رژیم غذایی: معمولاً چند ساعت قبل از آندوسکوپی، باید از خوردن غذا خودداری کنید تا معده یا روده خالی باشد. این کار دید پزشک را واضحتر میکند.
- داروها و مکملها: برخی داروها، بهخصوص رقیقکنندههای خون، ممکن است نیاز به توقف موقت داشته باشند. همیشه پزشک خود را در جریان تمام داروها قرار دهید.
- ملینها یا تنقیه (در کولونوسکوپی): برای بررسی روده بزرگ، پاکسازی کامل با ملین یا تنقیه قبل از عمل ضروری است تا تصاویر واضح باشند.
- آمادگی روانی: دانستن روند کار، مدت زمان تقریبی و اینکه سرپایی است، اضطراب بیمار را کاهش میدهد.
سوال مهم این است: چرا رعایت این موارد ضروری است؟ زیرا حتی کوچکترین خطا در آمادهسازی میتواند تشخیص درست را مختل کند و نیاز به تکرار آندوسکوپی ایجاد شود. پس هر مرحلهای که پزشک توصیه میکند، بخشی از موفقیت و ایمنی فرآیند است.
مراحل آندوسکوپی چگونه انجام میشود؟
آندوسکوپی یک فرایند چندمرحلهای است که هرکدام از این مراحل اهمیت خاصی در موفقیت روش و کاهش عوارض احتمالی دارند. رعایت صحیح این مراحل باعث میشود که پزشک بتواند تشخیص دقیقی داشته باشد و در صورت نیاز، اقدامات درمانی لازم را انجام دهد. این فرایند معمولاً در یک مرکز درمانی یا بیمارستان مجهز مانند بیمارستان یثربی انجام میشود و بسته به نوع آندوسکوپی، ممکن است از چند دقیقه تا یک ساعت طول بکشد. در ادامه، مراحل اصلی این روش را بررسی میکنیم:
1. آمادهسازی اولیه
اولین مرحله در انجام آندوسکوپی، آمادهسازی بیمار است که شامل مجموعهای از اقدامات برای کاهش خطرات و افزایش دقت بررسیها میشود. پزشک ابتدا در جلسهی مشاوره، هدف از انجام آندوسکوپی، مزایا، خطرات و نحوه انجام آن را برای بیمار توضیح میدهد. در این مرحله، بیمار باید تمام سوابق بیماری خود، از جمله بیماریهای مزمن، آلرژیها و داروهای مصرفی را با پزشک در میان بگذارد.
یکی از مهمترین نکات در آمادهسازی اولیه، ناشتا بودن بیمار است. معمولاً پزشک توصیه میکند که بیمار از ۶ تا ۱۲ ساعت قبل از آندوسکوپی از خوردن و آشامیدن خودداری کند تا دستگاه گوارش کاملاً خالی باشد و دید بهتری برای پزشک فراهم شود. در برخی موارد، ممکن است به بیمار ملینهای خاصی داده شود تا رودهها بهطور کامل تخلیه شوند، بهخصوص در آندوسکوپیهایی مانند کولونوسکوپی که برای بررسی روده بزرگ انجام میشود.
علاوه بر این، در صورتی که بیمار داروهایی مانند رقیقکنندههای خون مصرف میکند، ممکن است پزشک توصیه کند که مصرف آنها بهطور موقت قطع شود تا از بروز خونریزیهای داخلی جلوگیری شود. همچنین برخی بیماران ممکن است نیاز به دریافت آنتیبیوتیکهای پیشگیرانه داشته باشند تا احتمال عفونت کاهش یابد.
2. ورود آندوسکوپ
پس از آمادهسازی بیمار، مرحله ورود آندوسکوپ آغاز میشود. بسته به نوع آندوسکوپی، این ابزار ممکن است از طریق دهان (مانند گاستروسکوپی برای بررسی معده و مری) یا از طریق مقعد (مانند کولونوسکوپی برای بررسی روده بزرگ) وارد بدن شود. در برخی موارد خاص، مانند برونکوسکوپی، آندوسکوپ از طریق بینی یا دهان وارد راههای تنفسی میشود.
در طول این مرحله، بیمار ممکن است تحت بیحسی موضعی یا آرامبخشی قرار گیرد تا احساس ناراحتی نکند. در برخی موارد خاص که نیاز به بررسیهای دقیقتر دارد، ممکن است بیمار را تحت بیهوشی عمومی قرار دهند. پزشک لوله انعطافپذیر آندوسکوپ را بهآرامی وارد بدن کرده و به سمت ناحیه موردنظر هدایت میکند. این ابزار مجهز به یک دوربین و منبع نور است که تصاویر داخلی را به یک مانیتور ارسال میکند.
حرکت آندوسکوپ باید بسیار دقیق و کنترلشده باشد تا از آسیب به بافتهای داخلی جلوگیری شود. در این مرحله، پزشک ممکن است از گاز یا هوا برای باز کردن دیوارههای اندامها استفاده کند تا دید بهتری داشته باشد. برای مثال، در کولونوسکوپی، مقداری هوا وارد روده میشود تا چینهای آن باز شوند و بررسی دقیقتری صورت گیرد.
3. انجام بررسیهای لازم
پس از ورود آندوسکوپ، پزشک شروع به بررسی دقیق ناحیه موردنظر میکند. تصاویر زنده از داخل بدن روی مانیتور نمایش داده میشوند و پزشک میتواند هرگونه ناهنجاری مانند زخمها، التهابها، تودهها یا انسدادهای احتمالی را مشاهده کند. اگر پزشک متوجه مورد مشکوکی شود، ممکن است از بافت آن نمونهبرداری کند. این نمونهبرداری که به آن “بیوپسی” گفته میشود، برای بررسیهای بیشتر در آزمایشگاه ارسال میشود تا وجود بیماریهایی مانند سرطان، عفونت یا سایر مشکلات بررسی شود.
در برخی موارد، پزشک علاوه بر مشاهده و نمونهبرداری، اقدامات درمانی را نیز در همان لحظه انجام میدهد. بهعنوان مثال، اگر بیمار دچار خونریزی داخلی باشد، پزشک میتواند با استفاده از ابزارهای مخصوصی که از طریق آندوسکوپ وارد میشوند، خونریزی را متوقف کند. همچنین، در صورت وجود پولیپ یا تودههای کوچک، ممکن است این ضایعات با روشهای کمتهاجمی برداشته شوند.
در آندوسکوپیهایی که بهمنظور درمان انجام میشوند، ممکن است پزشک از لیزر، الکتروکوتر یا سایر روشها برای حذف بافتهای غیرطبیعی، باز کردن انسدادها یا حتی قرار دادن استنت (لولههای کوچک برای باز نگه داشتن مجاری) استفاده کند.
4. خروج آندوسکوپ و پایان فرایند
پس از انجام بررسیها و اقدامات لازم، پزشک بهآرامی آندوسکوپ را از بدن خارج میکند. این مرحله باید با دقت انجام شود تا از آسیب به بافتهای داخلی جلوگیری شود. بیمار ممکن است احساس ناراحتی جزئی مانند نفخ، آروغ یا گلودرد داشته باشد که معمولاً ظرف چند ساعت برطرف میشود.
پس از پایان آندوسکوپی، بیمار به بخش ریکاوری منتقل میشود تا اثرات داروهای آرامبخش از بین برود. معمولاً بیمار باید حدود ۳۰ دقیقه تا یک ساعت تحت نظر باشد و در این مدت، پزشک علائم حیاتی او را بررسی میکند. در بیشتر موارد، بیمار همان روز مرخص میشود و میتواند به خانه بازگردد، اما در صورتی که آندوسکوپی پیچیدهتر باشد یا بیمار دچار عوارضی شود، ممکن است نیاز به بستری شدن باشد.
5. مراقبتهای پس از آندوسکوپی
پس از پایان آندوسکوپی، توجه به مراقبتهای بعد از آن به همان اندازهی آمادگی پیش از انجام آندوسکوپی اهمیت دارد. اگرچه این روش کمتهاجمی است، اما به دلیل استفاده از آرامبخش یا بیهوشی، رعایت برخی نکات ایمنی برای جلوگیری از عوارض احتمالی ضروری است. در ادامه، نکات کلیدی مراقبتی پس از آندوسکوپی را مرور میکنیم:
- استراحت و خودداری از فعالیتهای سنگین: در صورتی که در طول آندوسکوپی از داروی آرامبخش یا بیهوشی استفاده شده باشد، لازم است تا ۲۴ ساعت پس از انجام آن از رانندگی، کار با دستگاههای سنگین یا گرفتن تصمیمات مهم خودداری کنید. تأثیر این داروها ممکن است باعث خوابآلودگی، گیجی یا کاهش تمرکز شود. بنابراین توصیه میشود پس از بازگشت به منزل، چند ساعت استراحت کامل داشته باشید و از انجام فعالیتهای فیزیکی یا ذهنی سنگین پرهیز کنید.
- مراقبت از رژیم غذایی: پس از آندوسکوپی، دستگاه گوارش شما ممکن است کمی حساس باشد. به همین دلیل بهتر است حداقل تا چند ساعت پس از انجام آن، از مصرف غذاهای چرب، سرخکرده، پرادویه یا سنگین خودداری کنید؛ زیرا این نوع غذاها میتوانند موجب ناراحتی یا تحریک معده شوند. مصرف مایعات شفاف مانند آب، چای کمرنگ، آبسیب و همچنین غذاهای سبک و ملایمی مانند سوپ، پوره سیبزمینی یا ماست توصیه میشود. اگر در ناحیه گلو احساس سوزش یا خراش داشتید، استفاده از مواد خنک و نرم مثل ژله یا بستنی ساده میتواند به کاهش التهاب کمک کند.
- دفع گازهای باقیمانده در صورت انجام کولونوسکوپی: اگر آندوسکوپی شما از نوع کولونوسکوپی بوده باشد، ممکن است پس از آن دچار نفخ یا احساس فشار در شکم شوید. این وضعیت معمولاً به دلیل گازهایی است که در حین معاینه وارد روده شدهاند. برای رفع این حالت، بهتر است آب و مایعات بیشتری بنوشید و با انجام پیادهروی سبک، به تسریع خروج گاز و بهبود وضعیت عمومی کمک کنید. این اقدامات معمولاً طی چند ساعت باعث رفع کامل علائم میشوند.
- توجه به علائم هشداردهنده: در بیشتر موارد، آندوسکوپی یک روش ایمن و بدون عارضه است؛ اما در صورت بروز برخی علائم غیرعادی، باید فوراً با پزشک یا مرکز درمانی تماس بگیرید. این علائم شامل درد شکمی شدید یا مداوم، استفراغ خونی، وجود خون در مدفوع، تب بالا یا لرز، و همچنین تهوع یا سرگیجه غیرعادی میشوند. چنین نشانههایی ممکن است به ندرت نشاندهنده بروز عارضه باشند که نیاز به بررسی و مداخله فوری دارد.
- پیگیری نتایج و درمانهای بعدی: در پایان آندوسکوپی، پزشک معمولاً نتایج اولیه را به اطلاع بیمار میرساند. با این حال، تحلیل نهایی ممکن است نیازمند بررسی دقیق نمونههای بافتی (در صورت انجام نمونهبرداری) یا تصاویر تخصصی باشد. بر این اساس، ممکن است گزارش نهایی چند روز بعد آماده شود. بسته به نتایج، پزشک میتواند برنامه درمانی مناسب را پیشنهاد دهد یا در صورت نیاز، آزمایشها و بررسیهای تکمیلی را توصیه کند.
آندوسکوپی با فراهمکردن دید مستقیم به درون اندامهای داخلی، به یکی از دقیقترین و کمخطرترین روشهای تشخیص و درمان تبدیل شده است. با رعایت مراقبتهای لازم پیش و پس از انجام این روش، میتوانید به نتایج بهتر درمانی دست یافته و از بروز عوارض جلوگیری کنید. اگر همچنان درباره مراقبتهای آندوسکوپی سؤالی دارید، مشاوران و پزشکان بیمارستان یثربی آماده راهنمایی شما هستند.
کاربردهای آندوسکوپی در تشخیص و درمان
آندوسکوپی فقط برای نگاه کردن به داخل بدن نیست؛ این روش هم در تشخیص بیماریها و هم در درمان مشکلات پزشکی نقش مهمی دارد.
کاربرد آندوسکوپی در تشخیص
- شناسایی زخمها و التهابها: پزشک میتواند سطح داخلی اندام را مستقیماً ببیند و حتی ضایعات کوچک را تشخیص دهد.
- نمونهبرداری (بیوپسی): در صورت مشاهده ناحیه مشکوک، با ابزار مخصوص نمونه گرفته میشود تا در آزمایشگاه بررسی گردد.
- تشخیص خونریزی داخلی: آندوسکوپی دقیقاً محل خونریزی را مشخص میکند، چیزی که در روشهای تصویربرداری معمولی سختتر دیده میشود.
- بررسی علائم مبهم: مثل دردهای شکمی، تهوع یا مشکلات گوارشی که علت آنها با آزمایش ساده مشخص نمیشود.
کاربرد آندوسکوپی در درمان
- برداشتن پولیپ یا بافت اضافی: در کولونوسکوپی، پولیپها بدون جراحی باز خارج میشوند.
- بستن محل خونریزی: با ابزار مخصوص میتوان رگهای خونی پارهشده را ترمیم یا سوزاند.
- خارج کردن اجسام خارجی: اگر چیزی در مری یا معده گیر کند، پزشک میتواند با آندوسکوپ آن را بیرون بیاورد.
- باز کردن انسدادها: در بعضی موارد با کارگذاری استنت (لوله کوچک فلزی یا پلاستیکی)، مسیر بسته دوباره باز میشود.
وقتی یک روش بتواند هم بیماری را تشخیص دهد و هم همان لحظه درمان را انجام دهد، چرا سراغ جراحی پرخطر برویم؟ این دقیقاً همان مزیتی است که آندوسکوپی را به یکی از مهمترین ابزارهای پزشکی مدرن تبدیل کرده است.

فرق اندوسکوپی با اندوسونوگرافی چیست؟
اندوسکوپی و اندوسونوگرافی هر دو روشهایی برای بررسی دستگاه گوارش هستند، اما تفاوتهای کلیدی دارند. در اندوسکوپی از یک لوله باریک با دوربین برای مشاهده مستقیم داخل مری، معده و روده استفاده میشود، در حالی که اندوسونوگرافی (EUS) علاوهبر دوربین، از امواج صوتی (اولتراسوند) برای بررسی لایههای عمقیتر بافتها و اندامهای اطراف دستگاه گوارش مانند پانکراس یا غدد لنفاوی بهره میبرد. اندوسونوگرافی معمولاً برای تشخیص تومورها، مراحل سرطان و بررسی ضایعات مشکوک به کار میرود. در ادامه جدول مقایسهای اندوسکوپی و اندوسونوگرافی آوردهایم:
| ویژگی | اندوسکوپی | اندوسونوگرافی (EUS) |
| روش تصویربرداری | دوربین نوری | دوربین + امواج اولتراسوند |
| محدوده بررسی | مری، معده، اثنیعشر، کولون | همان نواحی + بافتهای اطراف (پانکراس، کبد) |
| کاربرد اصلی | بررسی زخمها، التهابها، خونریزیها | تشخیص تومور، ارزیابی عمق ضایعه، نمونهبرداری |
| دقت در تشخیص ضایعات عمیق | پایینتر | بالاتر |
| امکان نمونهبرداری (FNA) | محدود | بله، با دقت بالا |
| زمان انجام | نسبتاً کوتاه | کمی طولانیتر |
نحوه خواندن جواب اندوسکوپی چگونه است؟
نتیجهی اندوسکوپی معمولاً شامل توصیف ظاهری اندامهای داخلی (مانند معده، مری یا روده)، وجود یا عدم وجود التهاب، زخم، پولیپ یا توده و در صورت نیاز، گزارش نمونهبرداری (بیوپسی) است. اصطلاحاتی مانند “erosion”، “ulcer”، “gastritis” یا “normal mucosa” به شرایط سطح داخلی اندامها اشاره دارند.

جدول کامل اصطلاحات پزشکی در تفسیر جواب آندوسکوپی معده و معنای آنها
در گزارش آندوسکوپی، معمولاً اصطلاحاتی تخصصی بهکار میرود که ممکن است برای بیماران ناآشنا و گمراهکننده باشد. واژههایی مانند Polyp، Dysplasia یا Rut Positive میتوانند به شرایطی اشاره داشته باشند که نیاز به درمان یا پیگیری جدی دارند. برای کمک به درک بهتر این اصطلاحات، در جدول زیر، رایجترین واژههایی که ممکن است در جواب آندوسکوپی دیده شوند بههمراه ترجمه و توضیح آنها آورده شده است.
| اصطلاح (انگلیسی) | معنی (فارسی) | اصطلاح (انگلیسی) | معنی (فارسی) |
| Stomach | معده | Dysplasia | رشد غیرطبیعی سلولها (پیشسرطانی) |
| Esophagus | مری | Antrum | آنترو یا بخش انتهایی معده |
| Cardia | کاردیا (ابتدای معده، نزدیک به مری) | Antral Erythema | التهاب و قرمزی در ناحیه آنترو |
| Fundus | فوندوس، بخش بالایی معده | Bulb | حباب اثنیعشر (قسمت ابتدایی دوازدهه) |
| Duodenum (D1, D2) | دوازدهه (بخش ابتدایی روده کوچک، D1 و D2) | Mucosa | غشای مخاطی داخلی اندامها |
| Erosion | خراشیدگی سطح مخاط (ساییدگی جزئی) | Nodularity | وجود گرههای کوچک در بافت |
| Dyspepsia | سوءهاضمه یا احساس سنگینی معده | Abdominal Pain | درد شکمی |
| Multiple | متعدد یا چندگانه | Edematous | متورم شده، دارای التهاب و مایع |
| BX (Biopsy) | نمونهبرداری از بافت | Rut Positive | وجود هلیکوباکتر پیلوری (تست مثبت) |
| Lower Third of Esophagus | یکسوم پایینی مری | GERD A | رفلاکس معده به مری درجه A |
| Polyp | پولیپ یا زایده مخاطی | Ulcer | زخم در سطح داخلی معده یا روده |
| Gastritis | التهاب معده | Esophagitis | التهاب مری |
| Hiatal Hernia | فتق هیاتال | Normal Mucosa | مخاط سالم بدون آسیب |
| Biopsy Taken | نمونهبرداری انجام شده | Diagnosis | تشخیص نهایی پزشک |
آندوسکوپی: ابزاری ضروری در پزشکی مدرن برای مقابله با بیماریها
در خاتمه، آندوسکوپی بهعنوان یک ابزار تشخیصی و درمانی کمتهاجمی، نقش بیبدیلی در پزشکی مدرن ایفا میکند. با افزایش شیوع بیماریهای گوارشی، اهمیت آندوسکوپی در تشخیص زودهنگام و درمان مؤثر این بیماریها بیش از پیش نمایان شده است. بهعنوان مثال، در ایران، سالانه حدود ۱۲ هزار مورد جدید سرطان روده بزرگ ثبت میشود که نیمی از آنها منجر به مرگ میگردد. این آمار نشاندهنده لزوم استفاده گستردهتر از آندوسکوپی برای پیشگیری و مدیریت بهتر این بیماریها است.
سولات متداول
پس از آندوسکوپی معده، معمولاً پزشک توصیه میکند تا چند ساعت چیزی نخورید تا اثر داروهای بیحسی یا آرامبخش از بین برود. بعد از آن میتوانید با مایعات صاف و خنک مانند آب، آبمیوه طبیعی بدون پالپ یا سوپ رقیق شروع کنید. غذاهای نرم، سبک و کمادویه مانند پوره سیبزمینی، برنج ساده، نان تُست یا ماست کمچرب در روز اول توصیه میشوند. از خوردن غذاهای سنگین، چرب، تند و نوشیدنیهای داغ تا ۲۴ ساعت پرهیز کنید.
آندوسکوپی زمانی تجویز میشود که علائمی مانند درد یا سوزش معده، تهوع مکرر، خونریزی گوارشی، بلع دشوار، کاهش وزن بیدلیل یا ریفلاکس شدید وجود داشته باشد. همچنین برای بررسی زخم معده، التهاب، تودهها یا برداشتن نمونه (بیوپسی) از بافتهای مشکوک نیز به کار میرود.
آندوسکوپی معمولاً ایمن است، اما مانند هر روش پزشکی ممکن است با عوارضی همراه باشد. عوارض شایع شامل گلودرد خفیف، احساس نفخ یا تهوع موقت هستند. عوارض نادر اما جدی میتوانند شامل خونریزی (در صورت نمونهبرداری یا پولیپبرداری)، سوراخ شدن دیواره معده یا واکنش به داروهای آرامبخش باشند. این موارد نیازمند مراقبت پزشکی فوری هستند.
انواع رایج آندوسکوپی معده شامل موارد زیر هستند:
- آندوسکوپی تشخیصی: برای بررسی داخل معده و تشخیص بیماریها.
- آندوسکوپی درمانی: برای برداشتن پولیپ، خونگیری یا توقف خونریزی.
- آندوسکوپی با بیوپسی: برای نمونهبرداری از بافت معده یا مری.
- آندوسکوپی با اولتراسوند (EUS): ترکیب آندوسکوپی با سونوگرافی جهت بررسی دقیقتر تودهها یا غدد لنفاوی.
مدت زمان آندوسکوپی بسته به نوع و هدف آن بین ۵ تا ۲۰ دقیقه است. اگر تنها بررسی ساده انجام شود، کمتر از ۱۰ دقیقه طول میکشد. در صورت نیاز به نمونهبرداری یا درمان همزمان، ممکن است تا ۳۰ دقیقه طول بکشد. البته با در نظر گرفتن زمان آمادهسازی، آرامبخش و ریکاوری، کل فرآیند ممکن است حدود یک ساعت به طول بیانجامد.
خیر، آندوسکوپی در حالت عادی بسیار ایمن است و احتمال مرگ در آن بسیار نادر و در حد یک در دهها هزار مورد است. این اتفاق معمولاً تنها در شرایط خاص و در بیماران دارای مشکلات جدی قلبی، تنفسی یا خونریزی شدید رخ میدهد. انتخاب پزشک متخصص و رعایت کامل مراقبتهای قبل و بعد از آندوسکوپی، ریسک را به حداقل میرساند.
آندوسکوپی معده یک روش تشخیصی است که به پزشک امکان میدهد داخل معده را بررسی کند و بیماریهایی مانند التهاب، زخم، پولیپ یا تومور را شناسایی کند. این روش همچنین قبل از جراحیهای لاغری مثل اسلیو معده کاربرد دارد تا پزشک از سلامت معده پیش از عمل اطمینان حاصل کند.
در نتایج آندوسکوپی، واژه “Body” به بخش میانی معده اشاره دارد. این قسمت، بزرگترین ناحیه معده است که نقش اصلی در مخلوط کردن و هضم اولیه غذا را بر عهده دارد.
آندوسکوپی میتواند با یا بدون بیهوشی انجام شود. در هر دو حالت از داروهای آرامبخش، بیحسکننده یا بیهوشی استفاده میشود تا بیمار هیچگونه درد یا ناراحتی محسوس نداشته باشد.
انجام آندوسکوپی در دوران پریودی بستگی به شرایط فرد و نوع اندوسکوپی دارد. بهترین راهنمایی را پزشک شما بر اساس وضعیت شما ارائه خواهد داد.
بله، در صورت تایید پزشک و بررسی شرایط کودک، انجام آندوسکوپی برای کودکان امکانپذیر است.
اگر علت کمخونی مشخص نباشد، پزشک ممکن است آندوسکوپی را برای بررسی منابع احتمالی خونریزی در دستگاه گوارش توصیه کند تا علت زمینهای کمخونی مشخص شود.









57 پاسخ
بعد از آندوسکوپی میتونم غذا بخورم؟
بله، ولی باید صبر کنی تا اثر بیحسی از بین بره. اول با مایعات شروع کن، بعد کمکم غذای سبک بخور. معمولاً پزشک راهنمایی میکنه چی بخوری.
چقدر طول میکشه نتیجه بیوپسی آماده بشه؟
معمولاً ۳ تا ۵ روز کاری. بعضی مراکز ممکنه زودتر بدن ولی بهتره از همون مرکز بپرسی که جواب رو کی تحویل میدن.
چقدر قبل از آندوسکوپی نباید چیزی بخوریم؟
حداقل ۶ تا ۸ ساعت قبلش نباید غذا بخوری. حتی آب خوردن هم باید طبق نظر پزشک باشه. اینطوری تصویربرداری دقیقتر انجام میشه.
راستش همیشه از آندوسکوپی میترسیدم، مخصوصاً به خاطر اون لولهای که وارد بدن میشه. ولی توضیحات این مقاله خیلی کمکم کرد که بفهمم ترس نداره. واقعاً ممنون.
اگر مریضی خاصی داشته باشیم، آندوسکوپی خطرناکه؟
بعضی بیماریها مثل مشکلات قلبی یا دیابت نیاز به احتیاط دارن، ولی پزشک قبلش بررسی میکنه و تصمیمگیری با اونه.
چه موقع گاستروسکوپی لازم است؟ به عبارتی، چه علائمی نشان میدهند که حتما باید به پزشک مراجعه کنیم و این روش انجام بشود؟
گاستروسکوپی معمولاً زمانی انجام میشود که علائمی مانند درد یا سوزش مداوم معده، تهوع و استفراغ مکرر، دشواری در بلع، خونریزی گوارشی، کاهش وزن بیدلیل، نفخ شدید یا ریفلاکس شدید وجود داشته باشد. در این شرایط پزشک برای تشخیص یا درمان مشکلاتی مانند زخم یا تومور، این روش را توصیه میکند.
بعد از آندوسکوپی حالت تهوع یا سرگیجه طبیعیه؟
اگه آرامبخش گرفته باشی، ممکنه تا چند ساعت احساس سبکی سر یا خوابآلودگی داشته باشی. جای نگرانی نیست ولی باید استراحت کنی.
بچهها هم میتونن آندوسکوپی انجام بدن؟ آیا خیلی استرسزا برای کودک هست؟
بله، ولی معمولاً با آرامبخش و تجربه تیم متخصص، بدون درد و استرس شدید انجام میشه.
آیا ممکنه آندوسکوپی باعث انتقال بیماری بشه؟
خیر، چون تجهیزات بهصورت کاملاً تخصصی استریل میشن و طبق پروتکلهای بهداشتی بینالمللی استفاده میشن.
من قبلاً یهبار آندوسکوپی داشتم، ولی هیچی نمیدونستم و خیلی استرس داشتم. کاش اون موقع همچین مقالهای خونده بودم. الان میفهمم چقدر آمادگی ذهنی مهمه.
واقعا ممنون از مقاله کاملتون درباره آندوسکوپی! چون همیشه وقتی اسمش میاد یه ترس مبهم دارم، اما توضیح اجزای دستگاه و مزایا و معایب، کمک کرد بفهمم چطور این روش کمتهاجمی کار میکنه و چرا نسبت به جراحیهای باز برتری داره. لطفا در ادامه یک ویدیو یا عکس از روند آندوسکوپی واقعی هم بذارید تا بیشتر بفهمیم.
واقعاً تجربه آندوسکوپی ترسناکه؟ کسی هست که بدون داروی آرامبخش رفته باشه و تجربهشو به اشتراک بذاره؟
بله، ترسش طبیعیه ولی با داروی آرامبخش کاملاً راحت میشه، بدون دارو هم تحمل شدنیه ولی ممکنه کمی اذیت بشین.
عوارض احتمالی معاینه داخلی معده و روده چیست و چطور میشود ریسک آنها را کاهش داد؟
عوارض معمول این روش اغلب خفیف و گذرا هستند؛ مانند گلودرد، نفخ یا احساس فشار در شکم، حالت تهوع و خوابآلودگی ناشی از داروی آرامبخش. در مواردی هم ممکن است خونریزی خفیف (بهویژه پس از بیوپسی یا برداشتن پولیپ) یا عفونت رخ دهد. آسیب جدی به بافت یا سوراخ شدن دیواره بسیار نادر است.
اینکه اشاره کردین آندوسکوپی یه روش درمانی هم هست (مثل برداشتن پولیپ یا خونگیری) برام تازگی داشت. فکر میکردم فقط تشخیصیه.
ممنون که درباره استریلسازی تجهیزات نوشتین. همیشه یکی از نگرانیهای من همین انتقال عفونتها بود.
واقعا مقالهتون به تمام سؤالهای من جواب داد. مخصوصاً اون بخشی که درباره رژیم غذایی قبل و بعد از آندوسکوپی توضیح داده بودین برام خیلی مفید بود. ممنون.
آیا گاستروسکوپی درد دارد؟
گاستروسکوپی معمولاً دردناک نیست چون بیمار تحت داروی آرامبخش قرار میگیرد. ممکن است کمی فشار یا احساس پر بودن در ناحیه معده حس شود، اما به هیچ عنوان درد شدید وجود ندارد.
آیا آندوسکوپی درد داره؟
نه، معمولاً درد خاصی حس نمیکنی چون قبلش گلو رو بیحس میکنن یا آرامبخش تزریق میشه. فقط ممکنه یه حس ناراحتی یا پُری توی گلو حس کنی که زود از بین میره.
بعد از آندوسکوپی تا چه مدت باید رژیم غذایی خاص رعایت کرد؟ آیا میشه همون روز نرمال غذا خورد؟
معمولاً تا چند ساعت چیزی نخوردن توصیه میشه، بعدش میتونین غذای سبک بخورین.
مطلب عالی بود، مخصوصا مقایسهی اندوسکوپی با اندوسونوگرافی (EUS). یه جا گفتید برای بررسی تومورها و مراحل سرطان استفاده میشه؛ میشه بگید چه زمانی بهتره EUS انجام بشه؟ چون شنیدم بعضیها فقط آندوسکوپی ساده رو توصیه میکنن.
اندوسونوگرافی یا EUS درواقع ترکیبی از آندوسکوپی و سونوگرافی است و بیشتر زمانی توصیه میشود که پزشک بخواهد جزئیات دقیقتری از لایههای دیواره معده، مری، روده یا پانکراس ببیند. بهطور خاص، این روش برای موارد زیر مناسبتر است:
تعیین مرحلهی سرطانهای گوارشی (مثلاً سرطان مری یا معده)
بررسی دقیق اندازه و عمق نفوذ تومورها
تشخیص وجود غدد لنفاوی درگیر یا متاستازهای نزدیک
ارزیابی پانکراس و مجاری صفراوی که با آندوسکوپی ساده بهخوبی دیده نمیشوند
در حالی که آندوسکوپی ساده بیشتر برای مشاهده سطح داخلی و نمونهبرداری کاربرد دارد، EUS دیدی عمیقتر و لایهبهلایه میدهد. بنابراین پزشک معمولاً وقتی به اطلاعات تکمیلی برای تصمیمگیری در درمان یا جراحی نیاز دارد، انجام EUS را توصیه میکند.
دارم میپرسم، معمولاً چقدر طول میکشه تا بعد از آندوسکوپی مرخص بشیم؟ بستری طولانی لازم هست یا نه؟
اکثر موارد سرپایی هست، معمولاً ۱ تا ۲ ساعت بعد از عمل میتونین مرخص بشین.
آیا کسی تجربه داره که بعد از آندوسکوپی درد شدید یا خونریزی داشته باشه؟ نگرانم قبل از انجامش.
خیلی نادره، معمولاً فقط کمی گلو درد یا نفخ خفیف اتفاق میفته.
مدت زمان بررسی دستگاه گوارش با این روش چقدر است؟
بسته به نوع روش (معده، روده یا کولونوسکوپی) معمولاً بین ۱۰ تا ۳۰ دقیقه طول میکشد. در موارد خاص که نمونهبرداری یا درمان انجام شود، این زمان ممکن است کمی بیشتر شود.
یکی از نگرانیهام همیشه این بوده که وقتی نمونهبرداری میکنن (بیوپسی)، آیا خطر خونریزی یا عفونت زیاد هست؟ شما گفتید “نادر” ولی دوست دارم بدونم درصدش چقدر است و چه شرایطی ریسک رو بیشتر میکنه.
خطر خونریزی یا عفونت بعد از بیوپسی در آندوسکوپی بسیار کم و معمولاً کمتر از ۱ درصد است. این ریسک بیشتر در افرادی بالاتر میرود که داروهای رقیقکننده خون مصرف میکنند یا مشکلات انعقادی دارند. در بیشتر بیماران، بیوپسی کاملاً ایمن انجام میشود.
خیلی خوب و جامع بود، مخصوصاً قسمت مقایسه اندوسکوپی و اندوسونوگرافی که خیلیها نمیدونن تفاوتش چیه و امیدوارم مراکز درمانی ایران هم کاهش نگرانی بیماران رو با چنین راهنماهایی جدی بگیرن.
واقعا فکر نمیکردم یک نکته کوچک مثل ناشتا بودن ناقص میتونه تمام روند تشخیص رو به خطر بندازه.
من خیلی میشنوم از اطرافیانم که آندوسکوپی خیلی درد داره این رو شما تایید میکنید؟
در بیشتر موارد آندوسکوپی با داروی آرامبخش انجام میشه و بیمار هیچ دردی حس نمیکنه. ممکنه فقط کمی احساس نفخ یا گلودرد خفیف بعد از عمل وجود داشته باشه.
آیا بعد از کولونوسکوپی میتوان رانندگی کرد؟
خیر. به دلیل مصرف داروی آرامبخش، هوشیاری کامل فرد تا چند ساعت بعد بازنمیگردد. توصیه میشود بعد از انجام این روش حتماً همراه داشته باشید تا شما را به خانه برساند.
چه مدت بعد از معاینه گوارشی میتوان غذا خورد؟
معمولاً ۱ تا ۲ ساعت بعد و زمانی که اثر بیحسی و داروها از بین رفت، میتوان غذاهای سبک و مایعات شفاف مصرف کرد. خوردن غذاهای سنگین یا پرادویه بلافاصله بعد از گاستروسکوپی توصیه نمیشود.
بعد از آندوسکوپی چه علائمی طبیعی هست و کی باید نگران بشیم
گلودرد، نفخ یا کمی دلپیچه طبیعی هست و معمولاً ظرف چند ساعت رفع میشه. اما اگر خونریزی، تب یا درد شدید داشتید باید سریع به پزشک مراجعه کنید.
قسمت مربوط به تفاوت کولونوسکوپی و آندوسکوپی فوقانی خیلی علمی توضیح داده شده و من خیلی حال کردم باش. این تفاوت برای بیمارانی که علائم مبهم دارند بسیار مهمه.
حدودا چند ساعت قبل از آندوسکوپی باید ناشتا باشیم؟
معمولاً ۶ تا ۸ ساعت قبل از آندوسکوپی نباید چیزی بخورید یا بنوشید تا معده کاملاً خالی باشه و پزشک دید بهتری داشته باشه.
به نظرم اگر در بخش مراقبتهای بعد از آندوسکوپی، به موضوع احتمال تغییرات موقت در نتایج آزمایش خون یا اختلالات گوارشی جزئی هم اشاره بشه، بد نیست
یکی از نکات مهم اینه که آندوسکوپی با فناوریهای جدید مثل Narrow Band Imaging میتونه دقت تشخیص ضایعات پیشسرطانی رو افزایش بده