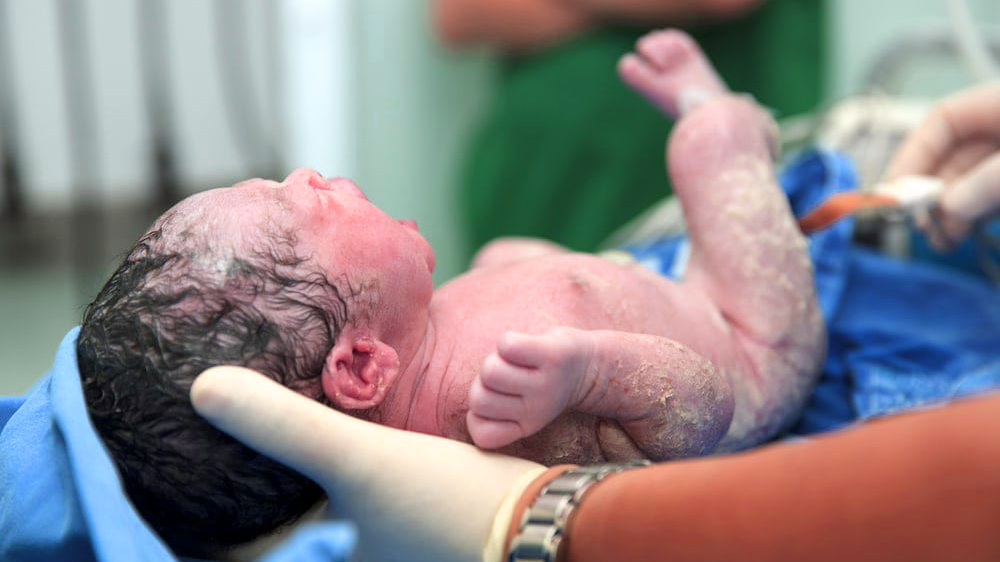
زایمان طبیعی، سفری شگفتانگیز برای ورود یک زندگی جدید به این جهان است. با وجود زیباییهای این فرایند، بسیاری از زنان همچنان با ترسها و پرسشهای بیپاسخ به آن نگاه میکنند. جالب است بدانید که طبق آمار جهانی، حدود ۸۰٪ از زایمانها بدون جراحی و بهصورت طبیعی انجام میشود و تنها حدود ۲۰٪ از نوزادان در سال ۲۰۲۱ از طریق سزارین متولد شدهاند. این نشان میدهد که با آموزش مناسب و حمایت حرفهای، اکثر مادران میتوانند تجربهای ایمن و طبیعی از تولد داشته باشند.
زایمان طبیعی، فرایندی زیبا و تأثیرگذار است که در آن مادر با تمام وجود، به دنیا آمدن فرزندش را احساس میکند. این روش با وجود چالشها و دردهایی که ممکن است به همراه داشته باشد، مزایای فراوانی را برای مادر و نوزاد فراهم میسازد. از جمله این مزایا میتوان به بهبود سریعتر مادر، کاهش خطر عفونت، و ایجاد پیوند عاطفی عمیقتر بین مادر و فرزند اشاره کرد. برای مثال، مادرانی که زایمان طبیعی دارند، اغلب زودتر از مادران سزارینی به فعالیتهای روزمره بازمیگردند و نیاز کمتری به داروهای مسکن دارند. همچنین، نوزادانی که به صورت طبیعی متولد میشوند، از باکتریهای مفید کانال زایمان بهرهمند شده و سیستم ایمنی قویتری پیدا میکنند.
در این مقاله، به بررسی کامل زایمان طبیعی، از نکات مهم پیش از زایمان تا مراحل مختلف آن میپردازیم تا شما را با این تجربه بینظیر بیشتر آشنا کنیم. هدف ما این است که با ارائه اطلاعات دقیق و علمی، به شما کمک کنیم تا با آگاهی، اطمینان بیشتری به استقبال این لحظه مهم بروید. همچنین اگر با مطالعه این مقاله هنوز به پاسخ سوالات خود درباره انتخاب روش زایمان نرسیدید، میتوانید به مقاله زایمان در همین وبسایت مراجعه فرمایید و با انواع روشها و مزایا و معایب هر یک آشنا شوید.
علائم شروع زایمان طبیعی
زایمان طبیعی، فرایندی شگفتانگیز و طبیعی است که با علائم و نشانههای خاصی آغاز میشود. این نشانهها به مادر هشدار میدهند که زمان به دنیا آمدن نوزاد نزدیک است و بدن او در حال آماده شدن برای این رویداد مهم است. شناخت این علائم به مادر کمک میکند تا برای زایمان آماده شود، آرامش خود را حفظ کند و در صورت نیاز به موقع به بیمارستان مراجعه کند.
- انقباضات رحمی: انقباضات رحمی، انقباضات منظم و ریتمیک عضلات رحم هستند که باعث میشوند دهانه رحم باز شود و نوزاد به سمت کانال زایمان حرکت کند. این انقباضات در ابتدا ممکن است خفیف و نامنظم باشند، اما به تدریج قویتر، طولانیتر و منظمتر میشوند. در مراحل اولیه زایمان، انقباضات ممکن است هر 20 تا 30 دقیقه یکبار رخ دهند و 30 تا 60 ثانیه طول بکشند. با پیشرفت زایمان، فاصله بین انقباضات کاهش مییابد و شدت و طول آنها افزایش مییابد.
- پارگی کیسه آب: کیسه آب، کیسهای پر از مایع آمنیوتیک است که جنین را در طول بارداری احاطه کرده و از آن محافظت میکند. پارگی کیسه آب باعث خروج مایع آمنیوتیک از واژن میشود که میتواند به صورت ناگهانی یا تدریجی اتفاق بیفتد. در برخی موارد، کیسه آب ممکن است قبل از شروع انقباضات پاره شود، در حالی که در موارد دیگر، ممکن است در طول زایمان یا حتی پس از شروع زایمان پاره شود.
- ترشحات خونی یا مخاطی: در طول بارداری، یک پلاگ مخاطی دهانه رحم را میبندد تا از ورود باکتریها به رحم جلوگیری کند. با نزدیک شدن به زمان زایمان، این پلاگ مخاطی ممکن است از واژن خارج شود و به صورت ترشحات خونی یا مخاطی ظاهر شود. این ترشحات ممکن است صورتی، قهوهای یا قرمز باشند و میتوانند چند روز یا چند ساعت قبل از شروع زایمان رخ دهند.
- کمردرد: کمردرد میتواند به دلیل فشار نوزاد بر روی اعصاب و عضلات کمر ایجاد شود، به خصوص اگر نوزاد در وضعیت خلفی قرار داشته باشد (یعنی پشت سر او به سمت پشت مادر باشد). کمردرد ناشی از زایمان معمولاً در قسمت پایین کمر احساس میشود و میتواند به صورت مداوم یا متناوب باشد.
- احساس فشار در لگن: با نزدیک شدن زمان زایمان، سر نوزاد به سمت پایین حرکت میکند و وارد لگن میشود. این حرکت میتواند باعث ایجاد احساس فشار در لگن، مقعد یا واژن شود. برخی از زنان این احساس را به عنوان نیاز مکرر به دفع مدفوع توصیف میکنند.
- اسهال: برخی از زنان ممکن است در روزها یا ساعات قبل از زایمان دچار اسهال شوند. این میتواند به دلیل تغییرات هورمونی یا آزاد شدن پروستاگلاندینها باشد که باعث شل شدن عضلات روده میشوند.
- تهوع و استفراغ: برخی از زنان ممکن است در مراحل اولیه زایمان دچار تهوع و استفراغ شوند. این میتواند به دلیل شدت انقباضات یا اضطراب ناشی از زایمان باشد.
- لرز: برخی از زنان ممکن است در طول زایمان دچار لرز شوند، حتی اگر دمای بدن آنها طبیعی باشد. این میتواند به دلیل تغییرات هورمونی یا واکنش بدن به استرس زایمان باشد.
- احساس خستگی: بسیاری از زنان در روزها یا ساعات قبل از زایمان احساس خستگی میکنند. این میتواند به دلیل بیخوابی ناشی از ناراحتیهای بارداری یا آماده شدن بدن برای زایمان باشد.
نکته قابل توجه این است که هر زنی تجربهی متفاوتی از زایمان دارد و ممکن است همه این علائم را تجربه نکند یا علائم دیگری را نیز تجربه کند. اگر در مورد علائم خود نگران هستید یا فکر میکنید که ممکن است در حال زایمان باشید، با پزشک یا ماما تماس بگیرید و در صورت نیاز به بیمارستان مراجعه کنید.

برای زایمان راحت چی بخوریم؟
برای تسهیل در زایمان طبیعی، مصرف غذاهایی که انرژی لازم را فراهم کرده و به راحتی هضم میشوند، توصیه میشود. غذاهای سرشار از پروتئین مانند ماست یونانی، شیکهای پروتئینی و گوشت کبابی سبک میتوانند انرژی مورد نیاز بدن را تأمین کنند. همچنین، مصرف میوههایی مانند انگور، تمشک، طالبی و موز که به راحتی هضم میشوند و انرژیبخش هستند، مفید است. نوشیدنیهای مناسب مانند آبمیوههای طبیعی، سوپهای سبک و نوشیدنیهای گرم نیز به حفظ انرژی و هیدراتاسیون بدن کمک میکنند.
مراحل زایمان طبیعی
زایمان طبیعی، یک فرآیند فیزیولوژیک شگفتانگیز است که بدن زن را برای به دنیا آوردن نوزاد آماده میکند. این فرآیند شامل چندین مرحله متمایز است که هر یک با تغییرات فیزیکی و احساسی خاصی همراه هستند. از شروع انقباضات اولیه تا خروج جفت، زایمان طبیعی سفری پر از چالش و در نهایت هدیه ای است که مادر را به فرزندش میرساند و آغازگر یک فصل جدید در زندگی اوست. در ادامه به صورت کامل مراحل مختلف زایمان را بررسی میکنیم. همچنین پیشنهاد میکنم مقاله مراحل زایمان طبیعی را نیز مطالعه کنید.
مرحله اول: باز شدن دهانه رحم و نازک شدن آن (Effacement and Dilation)
این مرحله، طولانیترین و شاید مهمترین مرحله زایمان است، زیرا بدن برای ورود نوزاد به دنیا آماده میشود و به سه فاز نهفته و فعال تقسیم میشود. در طی این مرحله، انقباضات رحمی به تدریج موجب تغییرات اساسی در دهانه رحم میشوند. این تغییرات شامل باز شدن دهانه رحم (اتساع یا Dilation) از 0 تا 10 سانتیمتر و نازک شدن آن (Effacement) از 0 تا 100 درصد میباشند. فاز نهفته با انقباضات نامنظم و خفیف آغاز میشود و دهانه رحم به تدریج تا حدود 3 تا 4 سانتیمتر باز میشود. در فاز فعال، انقباضات قویتر، منظمتر و با فواصل زمانی کوتاهتر رخ میدهند و دهانه رحم با سرعت بیشتری باز میشود تا به اتساع کامل 10 سانتیمتر برسد. این اتساع کامل نشاندهنده آمادگی کامل برای ورود نوزاد به کانال زایمان و شروع مرحله دوم زایمان است.
- فاز ابتدایی (Latent phase): در این فاز، دهانه رحم به آرامی باز و نازک میشود، اما انقباضات نامنظم و خفیف هستند، با فاصله زمانی طولانی و مدت زمان کوتاه (معمولا ۳۰ تا ۴۵ ثانیه). این فاز میتواند از چند ساعت تا چند روز طول بکشد. مادر ممکن است در این مرحله در خانه بماند و به فعالیتهای روزمره خود ادامه دهد، اما باید به علائم پیشرفت زایمان توجه کند و با پزشک یا ماما در تماس باشد. در این فاز، استراحت، تغذیه مناسب، هیدراته ماندن، و تکنیکهای آرامشبخشی مانند تنفس عمیق، مدیتیشن، و گوش دادن به موسیقی آرامشبخش بسیار مهم است. همچنین، مادر میتواند از این فرصت برای آمادهسازی محیط زایمان، جمعآوری وسایل مورد نیاز، و صحبت با همراهانش در مورد انتظارات و ترجیحات خود در طول زایمان استفاده کند.
- فاز فعال (Active phase): در این فاز، انقباضات شدیدتر، منظمتر و طولانیتر میشوند (معمولا هر ۳ تا ۵ دقیقه یک بار و به مدت ۴۰ تا ۶۰ ثانیه)، و دهانه رحم با سرعت بیشتری باز میشود (از حدود ۴ سانتیمتر تا ۱۰ سانتیمتر). مادر در این مرحله معمولاً در بیمارستان یا زایشگاه بستری میشود و ممکن است نیاز به روشهای مدیریت درد مانند تنفس عمیق، ماساژ، تغییر پوزیشن، حمام آب گرم، یا حتی داروهای ضد درد مانند اپیدورال داشته باشد. حمایت عاطفی و فیزیکی از سوی همراهان و تیم پزشکی در این فاز بسیار حیاتی است. مادر باید به بدن خود گوش دهد و در صورت نیاز، از تیم پزشکی درخواست کمک کند. همچنین، حفظ آرامش و تمرکز در طول انقباضات میتواند به مدیریت درد و پیشرفت زایمان کمک کند.
- فاز انتقالی (Transition phase): این فاز، کوتاهترین اما شدیدترین فاز مرحله اول است. انقباضات بسیار قوی، نزدیک به هم (هر ۲ تا ۳ دقیقه یک بار) و طولانی (۶۰ تا ۹۰ ثانیه) هستند و دهانه رحم به طور کامل باز میشود (۱۰ سانتیمتر). مادر در این مرحله ممکن است احساس خستگی، تهوع، لرز، گرگرفتگی، یا حتی تمایل به تسلیم شدن داشته باشد، اما حمایت و تشویق تیم پزشکی و همراهانش میتواند به او کمک کند تا این فاز چالشبرانگیز را پشت سر بگذارد و برای مرحله بعدی زایمان آماده شود. در این فاز، تکنیکهای تنفسی، تمرکز بر روی هدف نهایی (دیدن نوزاد)، و حفظ ارتباط با تیم پزشکی بسیار مهم است. مادر ممکن است احساس فشار زیادی در ناحیه لگن و مقعد خود داشته باشد و این طبیعی است، زیرا بدن در حال آماده شدن برای خروج نوزاد است.
مرحله دوم: تولد نوزاد (Pushing and Birth)
در این مرحله، با فشار آوردن مادر و کمک انقباضات رحمی، نوزاد از طریق کانال زایمان به دنیا میآید. این مرحله یک تجربه فیزیکی و احساسی متفاوت برای مادر است و میتواند از چند دقیقه تا چند ساعت طول بکشد، به خصوص برای مادرانی که اولین زایمان خود را تجربه میکنند. پزشک یا ماما به مادر راهنمایی میکند که چگونه و چه زمانی فشار بیاورد و ممکن است از تکنیکهایی مانند ماساژ پرینه یا کمپرس گرم برای کمک به خروج نوزاد و کاهش خطر پارگی پرینه استفاده کند. در این مرحله، مادر احساس فشار زیادی در ناحیه لگن و مقعد خود میکند و ممکن است نیاز به تغییر پوزیشنهای مختلف برای کمک به خروج نوزاد داشته باشد، مانند پوزیشن چمباتمه، زانو زدن، یا دراز کشیدن به پهلو. با هر فشار، مادر به دیدن فرزندش نزدیکتر میشود و این انگیزه بزرگی برای ادامه دادن است. تیم پزشکی و همراهان مادر در این مرحله نقش مهمی در حمایت و تشویق او دارند و میتوانند به او کمک کنند تا آرامش خود را حفظ کند و بر روی هدف خود متمرکز شود. همچنین اگر بخواهیم مراحل خروج نوزاد از رحم را نام ببریم میتوانیم آن را به 8 مرحله زیر تقسیم کنیم:
1.قبل از تغییر وضعیت جنین (Head Floating Before Engagement): در این مرحله، سر جنین آزادانه در بالای لگن مادر شناور است، مانند یک مسافر منتظر در سالن فرودگاه، که هنوز وارد هواپیما نشده است. در این مرحله، مادر ممکن است انقباضات نامنظم و خفیفی را تجربه کند که نشانهای از آماده شدن بدن برای زایمان است.
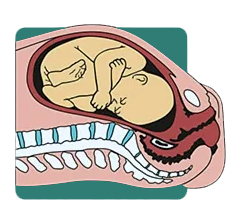
2.تغییر وضعیت، خم شدن و پایین آمدن جنین (Engagement, Flexion, Descent): با شروع دردهای واقعی زایمان، سر جنین به آرامی وارد لگن میشود. در این مرحله، دهانهی رحم شروع به باز شدن میکند و جنین به تدریج به سمت کانال زایمان حرکت میکند. مادر ممکن است در این مرحله احساس فشار و سنگینی در ناحیهی لگن داشته باشد.
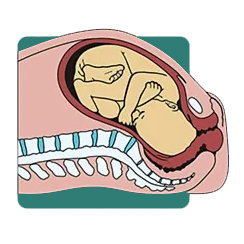
3.پایین آمدن بیشتر و چرخش داخلی (Further Descent, Internal Rotation): جنین همچنان به پایین آمدن در کانال زایمان ادامه میدهد و همزمان سر خود را میچرخاند تا با شکل لگن مادر هماهنگ شود، مانند یک کشتی که در یک کانال باریک حرکت میکند و برای عبور از پیچها، مسیر خود را تنظیم میکند. این چرخش، به جنین کمک میکند تا راحتتر از کانال زایمان عبور کند.
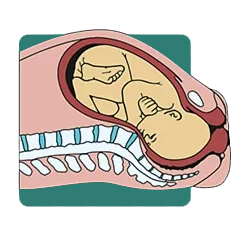
4.چرخش کامل و شروع باز شدن دهانه رحم (Complete Rotation, Beginning Extension): سر جنین چرخش خود را کامل میکند و اکنون به سمت جلو نگاه میکند، اکنون نوزاد آماده برای خروج از کانال زایمان است. این مرحله، مانند لحظهای است که یک دونده به خط پایان نزدیک میشود و برای آخرین حرکت آماده میشود. در این مرحله، مادر ممکن است احساس فشار شدید و نیاز به زور زدن داشته باشد.
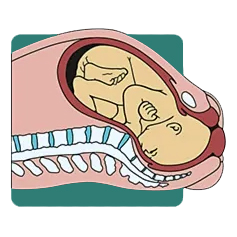
5.باز شدن کامل دهانه رحم (Complete Extension): با اوج گرفتن دردهای زایمان و با کمک زور زدنهای مادر، سر جنین به طور کامل از دهانه رحم عبور و با یک فشار نهایی، از واژن خارج میشود. این لحظه، لحظهای پر از هیجان و شادی است، زیرا اولین نگاه به نوزاد تازه متولد شده را به مادر و همراهانش هدیه میدهد.
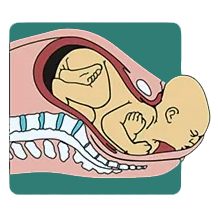
6.استراحت و تغییر وضعیت دوباره نوزاد (Restitution (External Rotation)): پس از تولد سر، جنین لحظهای استراحت میکند و سپس سر خود را به حالت اولیه برمیگرداند، انگار که به اطراف نگاه میکند و دنیای جدید را میکاود. این حرکت، به شانههای جنین کمک میکند تا راحتتر از کانال زایمان خارج شوند.
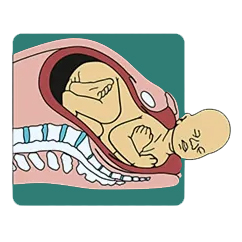
7.خروج شانه قدامی نوزاد (Delivery of Anterior Shoulder): شانهی جلویی جنین، با یک حرکت نرم و روان، از زیر استخوان عانه خارج میشود. با خروج شانهی جلویی، بقیه بدن جنین نیز به راحتی خارج میشود.
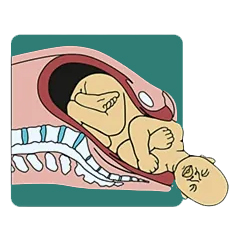
8.خروج شانه خلفی نوزاد (Delivery of Posterior Shoulder): شانهی پشتی جنین نیز با یک حرکت ملایم از پرینه خارج میشود و در نهایت، بقیه بدن جنین به راحتی به دنبال آن میآید. با تولد نوزاد، اتاق از شادی و هیجان لبریز میشود و زن، طعم شیرین مادر شدن را میچشد. این لحظه، مانند رسیدن به مقصد نهایی یک سفر طولانی است، پر از عشق، امید و شادی هم برای مادر و هم اطرافیان او.

مرحله سوم: خروج جفت (Delivery of the Placenta)
پس از تولد نوزاد، رحم همچنان منقبض میشود تا جفت را از دیواره خود جدا کند. جفت، عضوی حیاتی است که در دوران بارداری به تغذیه و اکسیژنرسانی به جنین کمک میکند و پس از تولد نوزاد، دیگر نیازی به آن نیست. خروج جفت معمولاً ظرف چند دقیقه تا نیم ساعت پس از تولد نوزاد اتفاق میافتد و ممکن است با انقباضات خفیف همراه باشد. در برخی موارد، ممکن است پزشک یا ماما داروهایی برای کمک به انقباض رحم و خروج جفت تجویز کند یا به آرامی بند ناف را بکشد تا به جدا شدن جفت کمک کند. پس از خروج جفت، آن را بررسی میکنند تا مطمئن شوند کامل است و هیچ قسمتی از آن در رحم باقی نمانده است، زیرا باقی ماندن قطعات جفت میتواند باعث خونریزی شدید یا عفونت شود. در این مرحله، مادر ممکن است احساس خستگی و آرامش کند، زیرا سختترین بخش زایمان را پشت سر گذاشته است و اکنون میتواند بر روی برقراری ارتباط با نوزاد خود تمرکز کند.
مرحله چهارم: بهبودی اولیه (Initial Recovery)
در این مرحله، بدن مادر شروع به بهبودی و بازگشت به حالت قبل از بارداری میکند. رحم منقبض میشود تا خونریزی را کنترل کند و ممکن است مادر احساس لرز، خستگی، درد در ناحیه پرینه یا شکم، و تشنگی داشته باشد. در این مرحله، تماس پوست به پوست بین مادر و نوزاد توصیه میشود، زیرا این تماس میتواند به تنظیم دمای بدن نوزاد، تقویت پیوند عاطفی بین مادر و نوزاد، و تحریک شیردهی کمک کند. تیم پزشکی، مادر و نوزاد را تحت نظارت قرار میدهد تا از سلامت آنها اطمینان حاصل شود و در صورت نیاز، مراقبتهای لازم را ارائه دهد، مانند بخیه زدن پارگیهای احتمالی، تجویز داروهای ضد درد، و کمک به شروع شیردهی. مادر باید در این مرحله استراحت کند، مایعات زیادی بنوشد، و از تغذیه مناسبی برخوردار شود تا به بهبودی سریعتر بدن خود کمک کند. همچنین، صحبت کردن با پزشک یا ماما در مورد هرگونه نگرانی یا سؤال در مورد مراقبت از خود و نوزاد بسیار مهم است.
زایمان طبیعی، یک تجربه منحصر به فرد و لذت بخش است که با وجود چالشها و دردهایش، لحظاتی فراموشنشدنی را برای مادر و خانوادهاش به ارمغان میآورد. درک مراحل این فرآیند، میتواند به مادران کمک کند تا با آمادگی و آرامش بیشتری به استقبال این رویداد مهم بروند و از لحظهی تولد فرزندشان لذت ببرند. مادرانی که برای زایمان طبیعی آماده میشوند، با آگاهی از مراحل مختلف این فرایند، گزینههای مدیریت درد، و مراقبتهای پس از زایمان، میتوانند با اعتماد به نفس و آمادگی بیشتری به این سفر شگفتانگیز بپردازند و از این تجربه زیبا لذت ببرند. همچنین، حمایت عاطفی و فیزیکی از سوی همراهان و تیم پزشکی نقش بسیار مهمی در موفقیت و رضایت مادر از زایمان طبیعی دارد. با آمادگی، آگاهی، و حمایت مناسب، زایمان طبیعی میتواند یک تجربه مثبت و توانمندساز برای مادر باشد و شروعی زیبا برای زندگی جدید فرزندش رقم بزند.
انواع روش های زایمان طبیعی
زایمان طبیعی، فرایندی است که در آن نوزاد از طریق واژن و کانال زایمان به دنیا میآید. این روش، قدیمیترین و رایجترین روش زایمان است و به دلیل مزایایی چون بهبودی سریعتر مادر، ارتباط زودهنگام مادر و نوزاد، و کاهش خطر عفونت، مورد توجه بسیاری از زنان قرار میگیرد. با این حال، زایمان طبیعی نیز مانند هر روش دیگری دارای انواع مختلفی است که هر یک با توجه به شرایط مادر و جنین و ترجیحات شخصی او انتخاب میشود. در ادامه به بررسی انواع روشهای زایمان طبیعی میپردازیم:
زایمان طبیعی بدون مداخله
این روش، به عنوان طبیعیترین شکل زایمان شناخته میشود و در آن هیچ گونه مداخله پزشکی مانند استفاده از داروهای مسکن یا القای زایمان صورت نمیگیرد. در این روش، مادر کنترل کامل بر روند زایمان دارد و میتواند آزادانه حرکت کند و موقعیتهای مختلفی را برای زایمان انتخاب کند، مانند زایمان در حالت چمباتمه یا زایمان روی زانو. این روش، به مادر اجازه میدهد تا به طور غریزی و طبیعی زایمان کند و ارتباط عمیقی با روند تولد فرزندش برقرار کند. به عنوان مثال، یک مادر ممکن است در طول زایمان بدون مداخله، از تکنیکهای تنفس و آرامشبخشی مانند یوگا یا مدیتیشن برای مدیریت درد استفاده کند و همسر یا همراه او نیز میتواند در طول زایمان در کنار او باشد و او را حمایت کند.
زایمان طبیعی با مداخله کم
در این روش، ممکن است از برخی مداخلات پزشکی مانند استفاده از داروهای مسکن یا پاره کردن کیسه آب برای تسریع روند زایمان استفاده شود، اما همچنان مادر کنترل اصلی را بر روند زایمان دارد. برای مثال، ممکن است از گاز “انتونوکس” برای کاهش درد استفاده شود یا از مانیتورینگ جنینی برای نظارت بر سلامت جنین در طول زایمان استفاده شود. این روش، تعادلی بین زایمان طبیعی و استفاده از تکنولوژیهای پزشکی برای اطمینان از ایمنی مادر و نوزاد ایجاد میکند. همچنین، در این روش، مادر میتواند از روشهای غیردارویی کاهش درد مانند ماساژ، گرما درمانی، یا موسیقی درمانی نیز بهره ببرد.
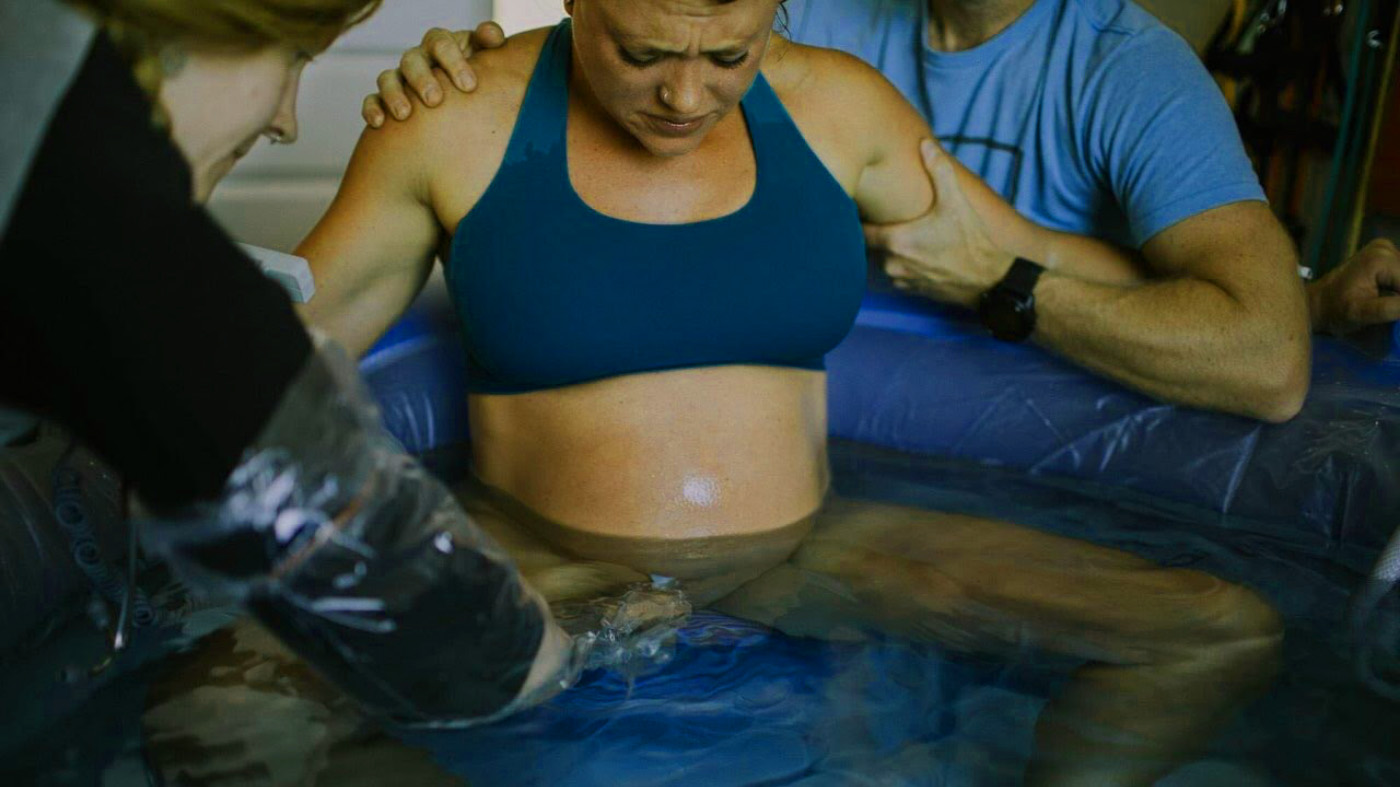
زایمان در آب
این روش شامل گذراندن بخشی از مراحل زایمان یا حتی کل روند زایمان در یک وان آب گرم است. آب گرم میتواند به کاهش درد و اضطراب مادر کمک کند، عضلات را شل کند، و محیطی آرامشبخش برای زایمان فراهم کند. همچنین، زایمان در آب میتواند به کاهش فشار بر روی پرینه مادر کمک کند و خطر پارگی را کاهش دهد. برخی از بیمارستانها و مراکز زایمان، امکان زایمان در آب را فراهم میکنند، اما در برخی موارد، مادر میتواند در خانه و با حضور یک ماما یا متخصص زایمان، زایمان در آب را تجربه کند.
زایمان طبیعی با اپیدورال
در این روش، از بیحسی اپیدورال برای کاهش درد زایمان استفاده میشود. اپیدورال، یک داروی بیحسی است که در ناحیه کمر تزریق میشود و باعث بیحسی قسمت پایین بدن میشود. این روش، میتواند به مادر کمک کند تا درد زایمان را تحمل کند و در عین حال هوشیار باشد و در روند زایمان شرکت کند. اپیدورال، یکی از رایجترین روشهای کاهش درد در زایمان است و میتواند برای زنانی که درد زیادی را تجربه میکنند یا زایمان طولانی دارند، مفید باشد. با این حال، اپیدورال ممکن است با عوارض جانبی مانند کاهش فشار خون، سردرد، یا مشکل در ادرار کردن همراه باشد.
زایمان با استفاده از ابزار کمکی
در برخی موارد، ممکن است پزشک از ابزارهایی مانند فورسپس یا وکیوم برای کمک به خروج نوزاد از کانال زایمان استفاده کند. این روش، معمولاً در صورتی استفاده میشود که زایمان به کندی پیش رود، نوزاد در وضعیت نامناسبی قرار داشته باشد، یا سلامت مادر یا نوزاد در خطر باشد. فورسپس، ابزاری شبیه به قاشق بزرگ است که برای گرفتن سر نوزاد استفاده میشود، در حالی که وکیوم، یک فنجان مکنده است که به سر نوزاد متصل میشود و به آرامی او را به بیرون میکشد. استفاده از این ابزارها نیاز به مهارت و تجربه زیادی دارد و ممکن است با خطراتی مانند آسیب به سر یا صورت نوزاد یا پارگی در ناحیه واژن مادر همراه باشد.
هر یک از این روشها دارای مزایا و معایب خاص خود هستند و انتخاب بهترین روش به شرایط مادر و جنین، ترجیحات شخصی او، و توصیههای پزشک بستگی دارد. مهم است که مادر قبل از زایمان با پزشک خود در مورد انواع روشهای زایمان طبیعی صحبت کند، اطلاعات کافی در مورد هر روش کسب کند، و با آگاهی کامل، بهترین روش را برای خود انتخاب کند. در نهایت، هدف اصلی در هر روش زایمانی، تولد ایمن و سالم نوزاد و حفظ سلامت مادر است. انتخاب روش زایمان، یک تصمیم شخصی است و مادر باید با در نظر گرفتن تمام جوانب و با مشورت پزشک، بهترین روش را برای خود و فرزندش انتخاب کند.
فواید زایمان طبیعی
زایمان طبیعی، فرایندی است که نه تنها به تولد نوزاد منجر میشود، بلکه مزایای بسیاری برای مادر و نوزاد به همراه دارد. این روش زایمان، به مادر کمک میکند تا سریعتر بهبود یابد، ارتباط عاطفی قویتری با نوزادش برقرار کند و خطر عوارض ناشی از جراحی را کاهش دهد. همچنین، زایمان طبیعی به نوزاد کمک میکند تا باکتریهای مفید را از مادر دریافت کند، سیستم ایمنی خود را تقویت کند و ریههای خود را برای تنفس آماده کند. در مجموع، زایمان طبیعی تجربهای ارزشمند و مفید است که میتواند به شروع سالم و شاد زندگی مادر و نوزاد کمک کند.
فواید زایمان طبیعی برای مادر
- بهبودی سریعتر: در زایمان طبیعی، نیازی به جراحی و برش بزرگی نیست و مادر معمولاً خونریزی کمتری را تجربه میکند. این امر باعث میشود تا مادر بتواند سریعتر از بیمارستان مرخص شود و به فعالیتهای روزمره خود بازگردد. همچنین، درد و ناراحتی پس از زایمان طبیعی معمولاً کمتر از سزارین است و مادر میتواند زودتر به مراقبت از نوزاد خود بپردازد.
- ارتباط عاطفی قویتر با نوزاد: زایمان طبیعی به مادر اجازه میدهد تا در طول زایمان هوشیار باشد و نوزاد خود را بلافاصله پس از تولد در آغوش بگیرد. این تماس پوست به پوست اولیه میتواند به ایجاد ارتباط عاطفی قوی بین مادر و نوزاد کمک کند و باعث افزایش تولید هورمونهای عشق و محبت شود.
- کاهش خطر عوارض: زایمان طبیعی با خطر کمتری از عوارض مرتبط با جراحی مانند عفونت، خونریزی شدید، لخته شدن خون و آسیب به اندامهای داخلی همراه است. همچنین، مادرانی که زایمان طبیعی داشتهاند، در بارداریهای بعدی کمتر دچار مشکلات رحمی میشوند.
- شیردهی موفقتر: زایمان طبیعی میتواند به شروع زودتر و موفقتر شیردهی کمک کند. هورمونهایی که در طول زایمان طبیعی ترشح میشوند، باعث افزایش تولید شیر میشوند و تماس پوست به پوست اولیه به نوزاد کمک میکند تا به طور غریزی پستان مادر را پیدا کند و شروع به مکیدن کند.
فواید زایمان طبیعی برای نوزاد
- دریافت باکتریهای مفید: در طول زایمان طبیعی، نوزاد در معرض باکتریهای مفید موجود در کانال زایمان مادر قرار میگیرد. این باکتریها به تشکیل فلور روده سالم در نوزاد کمک میکنند که برای هضم غذا، جذب مواد مغذی و تقویت سیستم ایمنی ضروری است.
- تقویت سیستم ایمنی: فشار ناشی از عبور نوزاد از کانال زایمان به خارج شدن مایع از ریههای او کمک میکند و باعث میشود نوزاد اولین نفس خود را راحتتر بکشد. همچنین، هورمونهای استرس که در طول زایمان ترشح میشوند، به نوزاد کمک میکنند تا با محیط خارج از رحم سازگار شود و سیستم ایمنی خود را تقویت کند.
- کاهش خطر آلرژی و آسم: مطالعات نشان دادهاند که نوزادانی که از طریق زایمان طبیعی به دنیا میآیند، در مقایسه با نوزادانی که با سزارین به دنیا میآیند، کمتر در معرض ابتلا به آلرژی، آسم و سایر بیماریهای مزمن قرار دارند. این امر ممکن است به دلیل تأثیر مثبت باکتریهای مفید دریافتی از مادر بر سیستم ایمنی نوزاد باشد.
- آمادگی بهتر برای تنفس: عبور نوزاد از کانال زایمان به فشرده شدن قفسه سینه او باعث میشود مایع آمنیوتیک از ریههای او خارج شود. این امر به نوزاد کمک میکند تا پس از تولد راحتتر نفس بکشد و خطر مشکلات تنفسی را کاهش میدهد.
انتخاب نوع زایمان تصمیمی شخصی است که باید با مشورت پزشک و با توجه به شرایط مادر و نوزاد گرفته شود. با این حال، آگاهی از فواید زایمان طبیعی میتواند به مادران کمک کند تا تصمیمی آگاهانه و مطمئن برای خود و نوزادشان بگیرند.
عوارض زایمان طبیعی
زایمان طبیعی، با وجود تمامی مزایایی که برای مادر و نوزاد به همراه دارد، همچون هر رویداد پزشکی دیگری، خالی از عوارض احتمالی نیست. این عوارض میتوانند طیف وسیعی از ناراحتیهای موقت تا مشکلات جدیتر را شامل شوند. شناخت این عوارض و آگاهی از نشانههای هشداردهنده آنها به مادران کمک میکند تا با آمادگی بیشتری به استقبال زایمان بروند و در صورت لزوم، به موقع به پزشک مراجعه کنند. همچنین، انتخاب یک تیم پزشکی متخصص و باتجربه و پیروی از توصیههای آنان میتواند به کاهش خطر این عوارض و تضمین یک زایمان ایمن و سالم کمک شایانی کند.
- درد و ناراحتی: تجربه درد در طول زایمان طبیعی، به ویژه در زمان انقباضات رحمی، امری اجتنابناپذیر است. این درد میتواند از خفیف تا شدید متغیر باشد و به عوامل متعددی از جمله اندازه و وضعیت قرارگیری نوزاد، سابقه زایمانهای قبلی مادر و آستانه تحمل درد او بستگی دارد. خوشبختانه، امروزه روشهای متنوعی برای مدیریت درد زایمان وجود دارد، از جمله تکنیکهای تنفسی و آرامسازی، ماساژ، استفاده از آب گرم و در صورت نیاز، داروهای ضد درد. انتخاب روش مناسب برای کاهش درد، با مشورت پزشک و با توجه به شرایط مادر و نوزاد صورت میگیرد.
- پارگی پرینه: پرینه، ناحیه حساس بین واژن و مقعد است که ممکن است در حین زایمان، به ویژه در زایمان اول یا در صورت بزرگ بودن نوزاد، دچار پارگی شود. این پارگی میتواند سطحی باشد و تنها پوست را درگیر کند یا عمیقتر باشد و به عضلات و بافتهای زیرین نیز آسیب برساند. پارگی پرینه میتواند باعث درد، خونریزی، عفونت و مشکل در کنترل ادرار یا مدفوع شود. در برخی موارد، نیاز به بخیه زدن است که خود میتواند با ناراحتی و دوره نقاهت طولانیتری همراه باشد. برای کاهش خطر پارگی پرینه، میتوان از تکنیکهای ماساژ پرینه در دوران بارداری و همچنین از روشهای زایمان کنترلشده مانند زایمان در آب استفاده کرد.
- خونریزی پس از زایمان: پس از تولد نوزاد، رحم شروع به انقباض میکند تا جفت را خارج کرده و خونریزی را کنترل کند. با این حال، در برخی موارد، ممکن است خونریزی بیش از حد طبیعی باشد که به آن خونریزی پس از زایمان گفته میشود. این وضعیت میتواند ناشی از عواملی مانند عدم انقباض مناسب رحم، پارگی در رحم، باقی ماندن قطعات جفت در رحم یا مشکلات انعقادی خون باشد. خونریزی شدید پس از زایمان یک وضعیت اورژانسی است و نیاز به مداخله فوری پزشکی دارد.
- افتادگی اندامهای لگنی: فشار زیادی که در طول زایمان به عضلات و بافتهای کف لگن وارد میشود، میتواند باعث تضعیف یا آسیب به آنها شود. این امر میتواند منجر به افتادگی اندامهای لگنی مانند مثانه، رحم یا روده شود که با علائمی همچون بیاختیاری ادرار یا مدفوع، احساس فشار یا سنگینی در لگن، درد هنگام رابطه جنسی و مشکلات دفع مدفوع همراه است. برای پیشگیری از افتادگی اندامهای لگنی، انجام تمرینات کگل (منقبض کردن، نگهداشتن و سپس شل کردن عضلات کف لگن) در دوران بارداری و پس از زایمان و همچنین پرهیز از زور زدن بیش از حد در حین زایمان توصیه میشود.
- آسیب به نوزاد: هرچند نادر، اما زایمان طبیعی میتواند در برخی موارد باعث آسیب به نوزاد شود. این آسیبها میتوانند شامل شکستگی استخوان ترقوه، آسیب به شبکه عصبی بازویی ( شبکهای از اعصاب که حرکات و احساس بازو را کنترل میکند) یا مشکلات تنفسی باشند. خطر آسیب به نوزاد در زایمانهای طولانی، زایمانهای سخت، زایمان نوزادان بزرگ یا در صورت وجود مشکلات پزشکی خاص در مادر یا نوزاد افزایش مییابد. انتخاب یک تیم پزشکی مجرب و انجام مراقبتهای دقیق در طول زایمان میتواند به کاهش این خطر کمک کند.
همانگونه که قبلا یاد شد، انتخاب نوع زایمان یک تصمیم شخصی است که باید با مشورت پزشک و با در نظر گرفتن شرایط مادر و نوزاد گرفته شود. با وجود اینکه زایمان طبیعی با مزایای بسیاری همراه است، آگاهی از عوارض احتمالی آن و بحث در مورد آنها با پزشک میتواند به شما کمک کند تا تصمیمی آگاهانه و مطمئن برای خود و نوزادتان بگیرید و در صورت بروز هرگونه مشکل، به موقع اقدامات لازم را انجام دهید.
چه کسانی نباید زایمان طبیعی انجام دهند؟
زایمان طبیعی، اگرچه روش طبیعی و ایدهآل برای بسیاری از زنان است، اما در برخی موارد خاص میتواند با خطراتی برای مادر و نوزاد همراه باشد و سزارین به عنوان یک جایگزین ایمنتر توصیه شود. برای مثال، زنانی که سابقه سزارین دارند، به دلیل خطر پارگی رحم در زایمان طبیعی، معمولاً خواستار زایمان سزارین هستند. همچنین، اگر جنین در وضعیت بریچ (پاها یا باسن اول) قرار داشته باشد، زایمان طبیعی ممکن است دشوار و خطرناک باشد.
علاوه بر این، برخی بیماریها و مشکلات پزشکی مادر نیز میتوانند زایمان طبیعی را به یک چالش تبدیل کنند. برای مثال، مادرانی که با مشکلات قلبی، ریوی، یا عفونی دست و پنجه نرم میکنند، ممکن است در تحمل فشار زایمان طبیعی دچار مشکل شوند. همچنین، اگر در دوران بارداری مشکلات مربوط به جفت مانند جفت سرراهی (جفت در قسمت پایین رحم قرار میگیرد و دهانه رحم که محل خروج جنین هنگام زایمان است را بهطور کامل یا ناقص مسدود میکند) یا دکولمان جفت (جداشدن ناگهانی جفت از آندومتر) رخ دهد، سزارین میتواند جان مادر و نوزاد را نجات دهد.
باید توجه داشت که حتی در طول زایمان طبیعی نیز ممکن است عوارضی بروز کند که نیاز به مداخله فوری پزشکی داشته باشد. برای مثال، اگر ضربان قلب جنین کاهش یابد یا زایمان به کندی پیش رود، سزارین ممکن است بهترین راه برای حصول اطمینان از سلامت نوزاد باشد. در هر صورت، تصمیمگیری در مورد روش زایمان باید با مشورت پزشک و با در نظر گرفتن تمام جوانب و شرایط مادر و جنین صورت گیرد.
چطور درد زایمان طبیعی را کمتر کنیم؟
درد زایمان طبیعی، تجربهای است که بسیاری از زنان را نگران میکند، اما روشهای مختلفی برای کاهش و مدیریت این درد وجود دارد که به مادر کمک میکند تا زایمانی راحتتر و آرامشبخشتر را تجربه کند. این روشها شامل تکنیکهای غیردارویی و دارویی هستند که هر یک با توجه به شرایط مادر، ترجیحات شخصی او، و توصیههای پزشک انتخاب میشوند. در ادامه به بررسی برخی از این روشها میپردازیم:
تکنیکهای تنفسی و آرامشبخشی: این تکنیکها شامل تنفس عمیق، مدیتیشن، تجسم، و یوگا هستند که به مادر کمک میکنند تا بر روی تنفس خود تمرکز کند، استرس و اضطراب را کاهش دهد، و عضلات خود را شل کند. برای مثال، یک مادر ممکن است در طول زایمان، تصور کند که در یک ساحل آرام در حال استراحت است و صدای امواج دریا را میشنود، یا ممکن است از تکنیکهای تنفس “لاماز” استفاده کند که شامل الگوهای خاصی از تنفس برای مدیریت درد و حفظ آرامش است. این تکنیکها میتوانند به کاهش درد و افزایش تحمل مادر در برابر درد کمک کنند و به او احساس کنترل بیشتری بر روند زایمان بدهند. همچنین، برخی از این تکنیکها را میتوان با حضور یک همراه یا “دولا” انجام داد که میتواند به مادر در حفظ تمرکز و آرامش کمک کند و او را در طول زایمان حمایت کند.
ماساژ و لمس درمانی: ماساژ میتواند به کاهش تنش عضلانی، افزایش گردش خون، و ترشح اندورفینها (هورمونهای طبیعی کاهش درد) کمک کند. لمس ملایم، نوازش، و فشار بر روی نقاط خاصی از بدن میتواند به مادر احساس آرامش و راحتی بیشتری بدهد و درد را کاهش دهد. برای مثال، ماساژ کمر، شانهها، و پاها میتواند به کاهش تنش و درد در این نواحی کمک کند. همچنین، استفاده از روغنهای اسطوخودوس یا بابونه در طول ماساژ میتواند به ایجاد آرامش و کاهش اضطراب کمک کند. استفاده از کمپرسهای گرم یا سرد نیز میتواند در کاهش درد و التهاب موثر باشد. به علاوه، برخی از تکنیکهای طب فشاری مانند فشار بر روی نقاط خاصی از دستها یا پاها نیز میتوانند در کاهش درد زایمان مفید باشند.
حرکت و تغییر وضعیت: تغییر وضعیتها و حرکات مختلف در طول زایمان میتواند به کاهش درد، تسریع روند زایمان، و کاهش فشار بر روی کمر و لگن مادر کمک کند. راه رفتن، چمباتمه زدن، نشستن بر روی توپ زایمانی، و خم شدن به جلو بر روی تخت یا صندلی، نمونههایی از وضعیتها و حرکاتی هستند که میتوانند در طول زایمان مفید باشند. استفاده از یک صندلی مخصوص زایمان که به مادر اجازه میدهد تا در وضعیتهای مختلف بنشیند و تکیه دهد نیز میتواند به کاهش درد و راحتی بیشتر او کمک کند. همچنین، استفاده از یک اسلینگ یا پارچه برای حمایت از شکم مادر در طول زایمان میتواند به کاهش فشار بر روی کمر و لگن او کمک کند و به او اجازه دهد تا آزادانه حرکت کند.
زایمان در آب: آب گرم میتواند به شل شدن عضلات، کاهش درد، و ایجاد محیطی آرامشبخش برای زایمان کمک کند. غوطهور شدن در آب میتواند به مادر احساس سبکی و راحتی بیشتری بدهد و به او اجازه دهد تا آزادانه حرکت کند و وضعیتهای مختلفی را برای زایمان انتخاب کند. همچنین، برخی مطالعات نشان دادهاند که زایمان در آب میتواند به کاهش نیاز به داروهای مسکن و کاهش خطر پارگی در ناحیه پرینه کمک کند. علاوه بر این، آب میتواند به کاهش فشار بر روی شکم مادر و کاهش درد ناشی از انقباضات کمک کند. همچنین، برخی از مادران احساس میکنند که زایمان در آب، تجربهای طبیعیتر و آرامشبخشتر را برایشان فراهم میکند و به آنها کمک میکند تا با بدن خود هماهنگ شوند و روند زایمان را به طور طبیعی پیش ببرند.
داروهای مسکن و بیحسی: در صورتی که تکنیکهای غیردارویی برای کاهش درد کافی نباشند، پزشک ممکن است داروهای مسکن یا بیحسی را تجویز کند. این داروها شامل داروهای تزریقی، گاز انتونوکس، و بیحسی اپیدورال هستند. برای مثال، ممکن است از پتیدین یا مورفین برای کاهش درد استفاده شود، یا ممکن است از گاز انتونوکس برای ایجاد آرامش و کاهش اضطراب استفاده شود. بیحسی اپیدورال، یک روش موثر برای کاهش درد است، اما ممکن است با عوارض جانبی مانند کاهش فشار خون یا سردرد همراه باشد و در برخی موارد ممکن است بر روند زایمان تأثیر بگذارد. همچنین، برخی از داروهای مسکن ممکن است بر روی نوزاد تأثیر بگذارند و باعث خوابآلودگی یا مشکلات تنفسی در او شوند، بنابراین پزشک باید با دقت مزایا و معایب هر دارو را بررسی کند و بهترین گزینه را برای مادر و نوزاد انتخاب کند.
هیپنوتیزم و تکنیکهای ذهنی: هیپنوتیزم و تکنیکهای مشابه میتوانند به مادر کمک کنند تا بر روی تنفس و آرامش خود تمرکز کند، از درد فاصله بگیرد، و احساس کنترل بیشتری بر روند زایمان داشته باشد. این تکنیکها میتوانند به کاهش اضطراب و ترس کمک کنند و به مادر اجازه دهند تا زایمانی آرامتر و راحتتر را تجربه کند. همچنین، تکنیکهای تصویرسازی ذهنی و تلقین مثبت نیز میتوانند در کاهش درد و افزایش اعتماد به نفس مادر موثر باشند. به علاوه، برخی از مادران از موسیقی یا صداهای آرامشبخش برای ایجاد تمرکز و کاهش اضطراب در طول زایمان استفاده میکنند.
مهم است که مادر قبل از زایمان با پزشک خود در مورد روشهای مختلف کاهش درد صحبت کند، مزایا و معایب هر روش را بررسی کند، و با آگاهی کامل، بهترین روش را برای خود انتخاب کند. همچنین، مادر میتواند در کلاسهای آمادگی برای زایمان شرکت کند و تکنیکهای مختلف کاهش درد را بیاموزد و تمرین کند. در نهایت، هدف اصلی در مدیریت درد زایمان، ایجاد یک تجربه مثبت و توانمندساز برای مادر است تا بتواند با آرامش و اعتماد به نفس، فرزند خود را به دنیا بیاورد. انتخاب روشهای کاهش درد، یک تصمیم شخصی است و مادر باید با در نظر گرفتن تمام جوانب و با مشورت پزشک، بهترین روش را برای خود انتخاب کند و در طول زایمان، با انعطافپذیری و اعتماد به نفس، از این تجربه استقبال کند. همچنین، حضور یک همراه در طول زایمان میتواند به مادر احساس امنیت و حمایت بیشتری بدهد و به او در مدیریت درد و حفظ آرامش کمک کند.
هزینه زایمان طبیعی
هزینه زایمان طبیعی میتواند تحت تأثیر عوامل مختلفی مانند محل زایمان (بیمارستان دولتی یا خصوصی)، استفاده از خدمات اضافی مانند اتاق خصوصی یا حضور پزشک متخصص، و نیاز به مداخلات پزشکی در طول زایمان قرار بگیرد. در بیمارستانهای دولتی، هزینه زایمان طبیعی معمولاً کمتر از بیمارستانهای خصوصی است و ممکن است توسط بیمه پوشش داده شود. با این حال، در بیمارستانهای خصوصی، هزینهها ممکن است بالاتر باشد و شامل هزینههای پزشک، ماما، اتاق خصوصی، و سایر خدمات اضافی شود. همچنین، اگر در طول زایمان نیاز به مداخلات پزشکی مانند استفاده از داروهای مسکن، اپیدورال، یا سزارین اورژانسی باشد، هزینهها ممکن است افزایش یابد. به طور کلی، بهتر است قبل از زایمان با بیمارستان یا مرکز زایمان مورد نظر خود تماس بگیرید و در مورد هزینهها و پوشش بیمه اطلاعات لازم را کسب کنید. همچنین، میتوانید با پزشک خود در مورد هزینههای مربوط به زایمان و خدمات اضافی صحبت کنید و برنامهریزی مالی لازم را انجام دهید.

وضعیت مادر بعد از زایمان طبیعی
پس از زایمان طبیعی، بدن مادر وارد مرحلهای به نام دوره نفاس یا پس از زایمان میشود که معمولاً شش هفته اول را شامل میشود. این دوران زمان بازگشت تدریجی بدن به وضعیت قبل از بارداری است و با تغییرات فیزیکی، هورمونی و احساسی همراه است. در این مدت، مادر نیاز به مراقبت ویژه دارد تا بتواند بهبودی کامل خود را بازیابد و با نقش جدید خود یعنی مادری سازگار شود.
تغییرات جسمانی پس از زایمان طبیعی
پس از زایمان طبیعی، بدن مادر دستخوش تغییرات عمدهای میشود که بخشی از روند بازگشت به وضعیت قبل از بارداری است. این تغییرات شامل انقباضات رحمی، خونریزی پس از زایمان، حساسیت در ناحیه پرینه و نوسانات هورمونی است. آگاهی از این تغییرات به مادر کمک میکند تا بهتر با آنها کنار بیاید و با رعایت نکات مراقبتی، روند بهبود خود را تسریع کند. در ادامه، به بررسی این تغییرات و راهکارهای مدیریت آنها میپردازیم.
بازگشت رحم به اندازه طبیعی
رحم در طول بارداری رشد کرده و برای نگهداری جنین گسترش مییابد، اما پس از زایمان، فرایندی به نام انقباضات پس از زایمان (afterpains) آغاز میشود که موجب کوچک شدن رحم و بازگشت آن به اندازه طبیعی خود میشود. این فرایند معمولاً چند هفته طول میکشد و ممکن است مادر در این مدت، دردهای شبیه به درد قاعدگی را تجربه کند. این دردها هنگام شیردهی بیشتر احساس میشوند زیرا هورمون اکسیتوسین (oxytocin) که هنگام شیردهی ترشح میشود، به انقباض رحم کمک میکند.
- ماساژ ملایم شکم به بهبود انقباضات کمک میکند.
- نوشیدن مایعات کافی و حرکت سبک میتواند روند بهبودی را تسریع کند.
- در صورت شدت یافتن دردها، میتوان با مشورت پزشک از مسکنهای مجاز استفاده کرد.
خونریزی پس از زایمان (لُچیا)
پس از زایمان، بدن مادر با دفع ترشحات رحمی که به آن لُچیا (lochia) گفته میشود، اقدام به پاکسازی رحم میکند. لچیا ترکیبی از خون، بافتهای باقیمانده از بارداری و ترشحات مخاطی است و معمولاً در سه مرحله اتفاق میافتد:
- مرحله اول: طی ۳ تا ۵ روز اول، ترشحات، قرمز روشن است و حجم آن نسبتاً زیاد خواهد بود.
- مرحله دوم: پس از آن، ترشحات به رنگ صورتی یا قهوهای در میآید که نشانه کاهش خونریزی است. این مرحله حدود یک تا دو هفته طول میکشد.
- مرحله سوم: در هفتههای پایانی، ترشحات به رنگ زرد یا سفید تبدیل شده و به تدریج متوقف میشود.
- استفاده از نوار بهداشتی مخصوص دوران پس از زایمان ضروری است.
- از تامپون و دوش واژینال تا زمانی که پزشک تأیید نکرده است، خودداری شود.
- در صورت مشاهده لختههای بزرگ خون، بوی بد ترشحات یا افزایش ناگهانی خونریزی، حتماً به پزشک مراجعه شود.
درد و حساسیت در ناحیه پرینه
ناحیه پرینه (perineum)، که بین واژن و مقعد قرار دارد، در طول زایمان طبیعی تحت فشار قرار میگیرد و ممکن است دچار کشیدگی، پارگی یا حتی نیاز به بخیه شود. در نتیجه، مادر ممکن است در این ناحیه احساس درد، سوزش و ناراحتی داشته باشد، مخصوصاً هنگام نشستن یا ادرار کردن. این درد معمولاً طی چند هفته بهبود مییابد، اما مراقبت مناسب میتواند این روند را تسریع کند.
- استفاده از کمپرس یخ در ۲۴ ساعت اول برای کاهش التهاب و درد توصیه میشود.
- حمام نشیمن (sitz bath) با آب گرم میتواند به بهبود ناحیه پرینه و کاهش درد کمک کند.
- انجام تمرینات کف لگن (Kegel exercises) به تقویت عضلات ناحیه پرینه و تسریع بهبودی کمک میکند.
- استفاده از اسپریهای ضدعفونیکننده و لباسهای نخی گشاد، از بروز عفونت جلوگیری میکند.
تغییرات هورمونی و عرق کردن شبانه
پس از زایمان، سطح هورمونهای بارداری مانند استروژن و پروژسترون به شدت کاهش مییابد و این تغییرات میتواند باعث نوسانات خلقی، خستگی، ریزش مو و عرق کردن شبانه شود. این وضعیت طبیعی است و معمولاً طی چند هفته تا چند ماه بدن به تعادل هورمونی جدید خود میرسد. عرق کردن شبانه یکی از رایجترین علائمی است که به دلیل کاهش سطح استروژن رخ میدهد و ممکن است مادران را نگران کند.
- نوشیدن آب کافی برای جبران مایعات از دست رفته توصیه میشود.
- پوشیدن لباسهای نخی و سبک میتواند از شدت تعریق بکاهد.
- رعایت یک برنامه خواب منظم و استراحت کافی به تنظیم هورمونها کمک میکند.
- در صورت بروز افسردگی شدید یا تغییرات خلقی مداوم، باید با پزشک مشورت شود.
تغییرات جسمانی پس از زایمان طبیعی بخشی از روند بهبودی بدن مادر است. آگاهی از این تغییرات و رعایت نکات مراقبتی میتواند به مادر کمک کند تا با آرامش بیشتری این دوران را پشت سر بگذارد. اگر علائمی غیرطبیعی مانند خونریزی شدید، درد مداوم یا مشکلات خلقی شدید مشاهده شد، مراجعه به پزشک ضروری است.
تغذیه و استراحت مادر پس از زایمان
- تغذیه مناسب: مادران باید پس از زایمان از یک رژیم غذایی متعادل شامل پروتئین، فیبر، ویتامینها و آهن پیروی کنند تا انرژی لازم برای بهبود بدن و شیردهی تأمین شود. نوشیدن آب کافی نیز برای جلوگیری از یبوست و افزایش تولید شیر ضروری است.
- اهمیت استراحت و خواب: مادران در هفتههای اول پس از زایمان ممکن است دچار کمبود خواب شوند، به همین دلیل توصیه میشود که در صورت امکان، همراه با نوزاد استراحت کرده و از اطرافیان برای انجام کارهای خانه کمک بگیرند.
توجه به تغذیه و استراحت کافی پس از زایمان، نهتنها روند بهبودی مادر را تسریع میکند، بلکه تأثیر مستقیمی بر کیفیت شیردهی و خلقوخو دارد. بسیاری از مادران در روزهای ابتدایی پس از تولد نوزاد، درگیر تغییرات هورمونی، خستگی شدید و کمبود وقت برای مراقبت از خود میشوند. در چنین شرایطی، داشتن برنامهای ساده و کاربردی برای تغذیه سالم و مدیریت خواب میتواند از بروز مشکلاتی مانند کمخونی، افسردگی پس از زایمان و افت انرژی جلوگیری کند. اگر میخواهید با اصول درست تغذیه پس از زایمان طبیعی آشنا شوید، پیشنهاد میکنیم مقاله «رژیم غذایی بعد از زایمان طبیعی؛ بررسی همه بایدها و نبایدها» را نیز مطالعه کنید تا با نکات علمی و کاربردی این دوران حساس بیشتر آشنا شوید.
تغییرات احساسی و سلامت روان مادر
- بسیاری از مادران احساس خستگی، اضطراب یا تغییرات خلقی را تجربه میکنند که به دلیل نوسانات هورمونی و تغییرات زندگی ناشی از تولد نوزاد است.
- برخی زنان دچار افسردگی پس از زایمان میشوند که میتواند شامل علائمی مانند احساس غمگینی شدید، گریه مداوم، بیحوصلگی، بیخوابی یا حتی مشکلات در برقراری ارتباط با نوزاد باشد. در صورت شدت یافتن این علائم، مراجعه به پزشک ضروری است.
مراقبتهای لازم پس از زایمان طبیعی
- مراجعه به پزشک برای بررسی وضعیت جسمانی و روحی
- استفاده از لباسهای راحت و مناسب دوران شیردهی
- رعایت بهداشت ناحیه تناسلی و پرینه
- دوری از بلند کردن اجسام سنگین و انجام فعالیتهای سنگین تا چند هفته
- ایجاد ارتباط عاطفی با نوزاد و دریافت حمایت عاطفی از خانواده
رعایت این نکات ساده اما حیاتی، نقش مهمی در حفظ سلامت جسمی و روانی مادر در روزها و هفتههای پس از زایمان ایفا میکند. توجه به نیازهای بدن، استراحت کافی، مراقبت از زخمها، و همچنین دریافت حمایت عاطفی از اطرافیان، همگی به مادر کمک میکنند تا با آرامش بیشتری این دوران مهم را پشت سر بگذارد. اگر میخواهید با جزئیات بیشتری درباره مراقبتهای لازم پس از زایمان طبیعی آشنا شوید، توصیه میکنیم مقاله جامع «مراقبتهای لازم پس از زایمان طبیعی» را مطالعه کنید تا با راهکارهای علمی و توصیههای کاربردی در این زمینه بیشتر آشنا شوید.

پس از زایمان طبیعی، بدن مادر تحت تغییرات زیادی قرار میگیرد و نیاز به مراقبت ویژه دارد. داشتن تغذیه مناسب، استراحت کافی و دریافت حمایت روحی و جسمی میتواند به بهبودی سریعتر مادر کمک کند. همچنین، آگاهی از تغییرات طبیعی این دوران و مراجعه به پزشک در صورت بروز علائم نگرانکننده از اهمیت بالایی برخوردار است.
چه افرادی نباید زایمان طبیعی داشته باشند؟
افرادی که نباید زایمان طبیعی انجام دهند، در دستههایی قرار میگیرند که به دلایل پزشکی یا مامایی، انجام این روش زایمان میتواند برای مادر یا نوزاد خطرناک باشد. زایمان طبیعی در بسیاری از موارد یک روش ایمن و توصیهشده است، اما در برخی شرایط، پزشکان ممکن است انجام آن را به دلیل افزایش خطرات برای مادر و جنین منع کنند. عواملی مانند مشکلات ساختاری در لگن، وضعیت غیرعادی جنین، بیماریهای زمینهای مادر و برخی شرایط خاص بارداری میتوانند مانع از زایمان طبیعی شوند. در این موارد، زایمان سزارین بهعنوان یک جایگزین ایمنتر در نظر گرفته میشود تا از عوارض احتمالی جلوگیری شود. در ادامه، مهمترین شرایطی که باعث میشوند فرد نتواند زایمان طبیعی انجام دهد، بررسی میشود:
- عدم تطابق سر جنین با لگن مادر: در صورت عدم تناسب بین اندازه سر جنین و لگن مادر، زایمان طبیعی ممکن است دشوار یا غیرممکن باشد.
- بیماریهای مادر: وجود بیماریهایی مانند دیابت، مشکلات قلبی یا عفونتهای قابل انتقال مانند ایدز میتواند مانعی برای زایمان طبیعی باشد.
- وضعیت غیرعادی جنین: اگر جنین در رحم بهصورت عرضی قرار گرفته باشد یا سر او به سمت پایین نباشد، زایمان طبیعی توصیه نمیشود.
- جفت سرراهی: قرارگیری جفت در محل نامناسب، مانند پوشاندن دهانه رحم، میتواند زایمان طبیعی را خطرناک کند.
- سزارینهای قبلی متعدد: زنانی که بیش از یک بار سزارین داشتهاند، ممکن است برای زایمانهای بعدی نیز نیاز به سزارین داشته باشند.
- چندقلوزایی: در بارداریهای چندقلو، بهویژه سهقلو یا بیشتر، زایمان طبیعی ممکن است خطرناک باشد.
- هموروئید شدید: مادرانی که به هموروئید حاد مبتلا هستند، به دلیل احتمال خونریزی شدید، ممکن است نتوانند زایمان طبیعی داشته باشند.
در چنین شرایطی، مشاوره با پزشک متخصص برای انتخاب روش زایمان مناسب ضروری است تا سلامت مادر و نوزاد تأمین شود. افرادی که نباید زایمان طبیعی انجام دهند، باید با پزشک خود در مورد تمامی گزینههای موجود مشورت کنند تا بر اساس شرایط جسمی و وضعیت بارداری، بهترین تصمیم را بگیرند. نادیده گرفتن این موارد میتواند منجر به بروز عوارضی جدی برای مادر و نوزاد شود، ازجمله خونریزیهای شدید، آسیب به کانال زایمان، کمبود اکسیژن برای جنین و حتی خطرات جدیتر. با توجه به پیشرفتهای پزشکی، روشهای ایمنتری مانند زایمان سزارین برای این گروه از مادران پیشنهاد میشود که میتواند خطرات احتمالی را کاهش داده و تجربهای ایمنتر و کمخطرتر برای زایمان فراهم کند. بنابراین، آگاهی از شرایط فردی و دریافت راهنماییهای لازم از متخصصان، نقش کلیدی در حفظ سلامت مادر و نوزاد خواهد داشت.
الگوی شیردهی برای مادران با زایمان طبیعی
الگوی شیردهی برای مادرانی که زایمان طبیعی داشتهاند، معمولاً با شروع سریعتر و موفقیتآمیزتری همراه است. این مادران به دلیل عدم استفاده از داروهای بیهوشی و نداشتن درد ناشی از جراحی، میتوانند بلافاصله پس از زایمان نوزاد خود را در آغوش گرفته و شیردهی را آغاز کنند. این تماس اولیه نه تنها به تقویت پیوند عاطفی بین مادر و نوزاد کمک میکند، بلکه باعث تحریک تولید شیر و تسهیل در شیردهی میشود.
مزایای زایمان طبیعی در شیردهی
مادرانی که زایمان طبیعی را تجربه میکنند، به دلیل هوشیاری کامل در حین زایمان و عدم نیاز به داروهای بیهوشی، قادرند بلافاصله پس از تولد نوزاد، شیردهی را آغاز کنند. این امر به تقویت پیوند عاطفی بین مادر و نوزاد و همچنین تحریک تولید شیر کمک میکند.
وضعیتهای مناسب شیردهی پس از زایمان طبیعی
پس از زایمان طبیعی، مادران میتوانند از وضعیتهای مختلفی برای شیردهی استفاده کنند. یکی از متداولترین وضعیتها، حالت گهوارهای است که در آن مادر نوزاد را در خم آرنج خود نگه میدارد و سر نوزاد را به سمت سینه هدایت میکند. این وضعیت به مادرانی که زایمان طبیعی داشتهاند، امکان میدهد تا به راحتی و بدون فشار اضافی به نوزاد خود شیر دهند.
توصیههای کلی برای شیردهی موفق
شیردهی موفق یکی از مهمترین عوامل در سلامت نوزاد و پیوند عاطفی بین مادر و فرزند است. مادرانی که زایمان طبیعی داشتهاند، معمولاً میتوانند زودتر شیردهی را آغاز کنند و از مزایای این روش برای تغذیه نوزاد بهرهمند شوند. با این حال، برای داشتن یک تجربه شیردهی راحت و مؤثر، آگاهی از اصول صحیح، وضعیتهای مناسب و مراقبتهای لازم برای مادر ضروری است. در این بخش، به بررسی نکات کلیدی برای شیردهی هرچه بهتر، از جمله زمانبندی مناسب، تکنیکهای صحیح و اهمیت تغذیه مادر پرداخته میشود.
۱. شروع زودهنگام شیردهی
توصیه میشود شیردهی در ساعتهای اولیه پس از زایمان آغاز شود، زیرا این کار باعث تحریک تولید شیر و افزایش پیوند عاطفی بین مادر و نوزاد میشود. آغوز، که به “طلای مایع” معروف است، حاوی مواد مغذی و آنتیبادیهای ضروری برای تقویت سیستم ایمنی نوزاد است. علاوه بر این، مکیدن اولیه نوزاد میتواند به کاهش خونریزی پس از زایمان کمک کند، زیرا باعث ترشح هورمون اکسیتوسین میشود که انقباضات رحم را تقویت میکند.
۲. حمایت و آموزش
دریافت راهنماییهای صحیح درباره نحوه گرفتن صحیح سینه، وضعیتهای مناسب شیردهی، و علائم تغذیه کافی نوزاد، به مادران کمک میکند تا با آرامش بیشتری شیر دهند. مشاوره با متخصصان شیردهی، پزشکان یا ماماها میتواند بسیاری از مشکلات رایج مانند زخم شدن نوک سینه، کم بودن تولید شیر یا عدم چفت شدن مناسب دهان نوزاد را کاهش دهد.
۳. تغذیه و مراقبت از مادر
مادرانی که به تازگی زایمان کردهاند، باید رژیم غذایی متعادلی داشته باشند که شامل پروتئینهای کافی، چربیهای سالم، کربوهیدراتهای پیچیده و مقدار زیادی مایعات باشد. مصرف مواد غذایی غنی از کلسیم، آهن و ویتامینهای گروه B نیز برای حفظ سلامت مادر و افزایش کیفیت شیر ضروری است. علاوه بر این، استراحت کافی و کنترل استرس میتواند تأثیر مثبتی بر تولید شیر داشته باشد.

۴. شیردهی بر اساس تقاضای نوزاد
شیردهی باید بر اساس نیاز نوزاد باشد، نه طبق یک برنامه زمانبندی شده سختگیرانه. نوزادان تازه متولد شده ممکن است هر ۲ تا ۳ ساعت یکبار شیر بخورند، اما این تعداد در روزهای اول ممکن است بیشتر باشد. نشانههایی مانند مکیدن انگشتان، بیقراری یا باز کردن دهان میتواند نشاندهنده گرسنگی نوزاد باشد.
۵. وضعیتهای مناسب شیردهی
یافتن وضعیت مناسب برای شیردهی، به ویژه در روزهای ابتدایی، اهمیت زیادی دارد. برخی از وضعیتهای رایج شامل موارد زیر هستند:
- حالت گهوارهای: مناسب برای مادرانی که تسلط خوبی بر شیردهی دارند.
- حالت گهوارهای متقاطع: برای کنترل بهتر چفت شدن نوزاد توصیه میشود.
- حالت خوابیده به پهلو: برای مادرانی که زایمان سختی داشتهاند یا نیاز به استراحت بیشتر دارند.
زایمان طبیعی با فراهم کردن شرایط مناسب برای شروع سریعتر شیردهی و استفاده از وضعیتهای متنوع، میتواند به تجربهای مثبتتر برای مادر و نوزاد منجر شود. آگاهی از تکنیکهای صحیح شیردهی، دریافت حمایت کافی و مراقبت از سلامت جسمی و روانی مادر از عوامل کلیدی در موفقیت این روند هستند.
چه کسانی زایمان طبیعی راحتی دارند؟!
زایمان طبیعی برای بسیاری از مادران تجربهای مثبت و متفاوت است. عواملی متعددی میتوانند در تسهیل این فرآیند نقش داشته باشند. در ادامه، به برخی از این عوامل که میتوانند به داشتن زایمان طبیعی راحتتر کمک کنند، اشاره میکنیم:
- آمادگی جسمانی مناسب: مادرانی که در دوران بارداری فعالیتهای بدنی منظم و مناسبی انجام میدهند، معمولاً زایمان طبیعی راحتتری را تجربه میکنند. ورزشهای مناسب دوران بارداری میتوانند به تقویت عضلات مرتبط با زایمان کمک کرده و استقامت بدنی مادر را افزایش دهند.
- ساختار مناسب لگن: فرم و اندازه لگن میتواند بر راحتی زایمان طبیعی تأثیرگذار باشد. لگنهایی با شکل زنانه (gynecoid) که پهن و کمعمق هستند، معمولاً برای زایمان طبیعی مناسبترند و عبور نوزاد از کانال زایمان را تسهیل میکنند.
- وضعیت مناسب جنین در رحم: قرارگیری سر جنین به سمت پایین و در موقعیت قدامی میتواند فرآیند زایمان را آسانتر کند. موقعیتهای غیرمعمول جنین ممکن است زایمان را پیچیدهتر کرده و نیاز به مداخلات پزشکی را افزایش دهند.
- عدم وجود بیماریهای زمینهای: مادرانی که از سلامت عمومی خوبی برخوردارند و بیماریهای مزمن مانند دیابت یا فشار خون بالا ندارند، معمولاً زایمان طبیعی راحتتری را تجربه میکنند.
- مدیریت استرس و اضطراب: حفظ آرامش و مدیریت استرس میتواند به کاهش درد و تسهیل زایمان کمک کند. تکنیکهای آرامسازی، تنفس عمیق و حمایت عاطفی از سوی خانواده و کادر پزشکی میتوانند در این زمینه مؤثر باشند.
- تغذیه مناسب در دوران بارداری: رژیم غذایی متعادل و غنی از مواد مغذی میتواند به سلامت مادر و رشد مناسب جنین کمک کرده و انرژی لازم برای فرآیند زایمان را فراهم کند.
- حمایت و آموزش کافی: شرکت در کلاسهای آمادگی برای زایمان و دریافت آموزشهای لازم میتواند به مادران کمک کند تا با اطمینان و آگاهی بیشتری فرآیند زایمان را طی کنند.

با توجه به این عوامل، مادرانی که به سلامت خود اهمیت میدهند و تحت نظر پزشک مراقبتهای لازم را دریافت میکنند، احتمالاً زایمان طبیعی راحتتری خواهند داشت.
بیمارستان یثربی: تجربهی زایمان طبیعی در محیطی امن، آرام و مجهز
با درک عمیقتر از مراحل زایمان طبیعی، از آمادگی برای این تجربه شگفتانگیز تا لحظهٔ ورود نوزاد به دنیا، مادران اکنون میتوانند با اعتماد به نفس و آگاهی بیشتری به استقبال این رویداد مهم بروند. در این مسیر، انتخاب یک مرکز درمانی مجهز و متشکل از کادری متخصص، میتواند تأثیر بسزایی در کیفیت زایمان و تجربه مادر داشته باشد. بیمارستان یثربی کاشان، با برخورداری از کادر پزشکی متخصص و مجرب، امکانات پیشرفته و محیطی آرام و امن، بستری مناسب برای مادرانی است که زایمان طبیعی را انتخاب کردهاند. این مرکز درمانی با ارائه خدمات حمایتی و آموزشی جامع، به مادران کمک میکند تا این لحظه خاص را با آرامش و اطمینان خاطر بیشتری تجربه کنند و سفری زیبا را به سوی مادر شدن آغاز نمایند.
سوالات متداول
زایمان طبیعی فرآیندی است که در آن نوزاد بدون مداخله جراحی از طریق کانال زایمان به دنیا میآید. این فرآیند شامل سه مرحله اصلی است:
- مرحله اول: شروع انقباضات رحمی و باز شدن دهانه رحم.
- مرحله دوم: تولد نوزاد.
- مرحله سوم: خروج جفت.
نشانههای آغاز زایمان طبیعی عبارتاند از:
- انقباضات منظم رحمی: انقباضاتی که به تدریج قویتر و منظمتر میشوند.
- پارگی کیسه آب: خروج مایع آمنیوتیک از واژن.
- ترشحات خونی یا مخاطی: خروج پلاگ مخاطی که ممکن است با خون همراه باشد.
- کمردرد: درد مداوم یا متناوب در ناحیه کمر.
زایمان طبیعی مزایای متعددی دارد، از جمله:
- بهبود سریعتر مادر: مادران پس از زایمان طبیعی معمولاً سریعتر به فعالیتهای روزمره بازمیگردند.
- کاهش خطر عفونت: به دلیل عدم وجود برش جراحی، خطر عفونت کمتر است.
- ارتباط عاطفی قویتر با نوزاد: تماس فوری پوست با پوست بین مادر و نوزاد تسهیل میشود.
روشهای مختلفی برای کاهش درد زایمان وجود دارد، از جمله:
- تکنیکهای تنفسی و آرامسازی: مانند تمرینات تنفسی و مدیتیشن.
- حمایت عاطفی: حضور همسر یا همراه مورد اعتماد در زمان زایمان.
- استفاده از آب گرم: زایمان در آب یا دوش گرفتن با آب گرم میتواند مفید باشد.
- داروهای مسکن: تحت نظر پزشک میتوان از داروهای مسکن استفاده کرد.
در صورت تجربه هر یک از موارد زیر، باید به بیمارستان مراجعه کنید:
- انقباضات منظم هر ۵ تا ۱۰ دقیقه که بیش از یک ساعت ادامه دارد.
- پارگی کیسه آب.
- خونریزی واژینال شدید.
- کاهش حرکت نوزاد.
- درد شدید و مداوم در ناحیه کمر یا شکم.
بله، در بسیاری از موارد، زنان میتوانند پس از یک سزارین، زایمان طبیعی داشته باشند. با این حال، این موضوع بستگی به شرایط پزشکی فردی دارد و باید با پزشک مشورت شود.
تمرینات زیر میتوانند به آمادگی برای زایمان طبیعی کمک کنند:
- تمرینات کگل: برای تقویت عضلات کف لگن.
- یوگا و پیلاتس: برای افزایش انعطافپذیری و تقویت عضلات مرکزی.
- پیادهروی منظم: برای بهبود استقامت و سلامت قلبی-عروقی.
- تمرینات تنفسی: برای مدیریت بهتر درد و استرس در زمان زایمان.
پزشکان معمولاً توصیه میکنند که پس از زایمان طبیعی، حداقل ۴ تا ۶ هفته صبر کنید تا بدن فرصت کافی برای بهبودی داشته باشد و خطر عفونت کاهش یابد. این مدت زمان به رحم اجازه میدهد به اندازه طبیعی خود بازگردد و خونریزی پس از زایمان متوقف شود. با این حال، آمادگی جسمی و روحی هر زن متفاوت است؛ بنابراین، پیش از ازسرگیری رابطه جنسی، مشاوره با پزشک معالج ضروری است تا از بهبودی کامل و آمادگی بدن اطمینان حاصل شود.
زایمان در آب نوعی از زایمان طبیعی است که در آن مادر در حوضچهای پر از آب گرم زایمان میکند. مزایای زایمان در آب شامل کاهش درد و استرس، افزایش راحتی و آرامش مادر و تسهیل حرکت در طول زایمان است. با این حال، باید با پزشک مشورت شود تا اطمینان حاصل گردد که این روش برای مادر و نوزاد ایمن است.
معمولاً در مراحل اولیه زایمان، مصرف مایعات شفاف مانند آب یا آبمیوههای طبیعی در مقادیر کم مجاز است. با این حال، با پیشرفت زایمان، ممکن است پزشک توصیه کند که از مصرف غذا و نوشیدنی خودداری شود تا در صورت نیاز به مداخلات پزشکی، خطرات کاهش یابد.
بازیابی پس از زایمان طبیعی برای هر فرد متفاوت است، اما بسیاری از زنان میتوانند در عرض چند روز تا چند هفته به فعالیتهای معمول خود بازگردند. مهم است که به بدن خود گوش دهید و به تدریج فعالیتها را افزایش دهید.
در بیشتر موارد، زایمان طبیعی یکی از ایمنترین و مؤثرترین روشهای تولد نوزاد محسوب میشود. طبق گزارش سازمان بهداشت جهانی، اکثر زنان میتوانند با نظارت دقیق پزشک یا ماما، زایمانی کاملاً طبیعی و بدون نیاز به مداخلات جراحی تجربه کنند. با این حال، در برخی موارد خاص، مانند بارداریهای چندقلویی، ابتلا به بیماریهایی مانند پرهاکلامپسی، یا وضعیت غیرطبیعی جنین (مثلاً قرارگیری عرضی یا بریچ)، ممکن است سزارین به عنوان گزینهی ایمنتری توصیه شود. در نهایت، تصمیم نهایی باید بر اساس وضعیت سلامت مادر و جنین، و نظر تیم درمانی اتخاذ شود.
نرخ باروری کل (TFR یا Total Fertility Rate) به میانگین تعداد فرزندانی گفته میشود که یک زن در طول عمر باروری خود به دنیا میآورد. این شاخص از حدود ۲.۴ در سال ۲۰۲۰ به ۲.۳ در سال ۲۰۲۵ کاهش یافته و پیشبینیها از کاهش بیشتر آن در سالهای آینده خبر میدهد. این روند کاهش، نتیجه عوامل متعددی از جمله افزایش سن ازدواج، دغدغههای اقتصادی، اشتغال زنان و آگاهی بیشتر نسبت به بارداری است. کاهش نرخ باروری باعث شده سیاستهای بهداشتی کشورها به سمت حمایت از زایمانهای ایمنتر و طبیعیتر حرکت کنند تا سلامت مادران و نوزادان تضمین شود و تمایل به زایمانهای کمخطر و طبیعی افزایش یابد.
آمادگی برای زایمان طبیعی، ترکیبی از آمادگی جسمی، ذهنی و عاطفی است. مادران میتوانند با شرکت در کلاسهای آمادگی برای زایمان، با مراحل مختلف زایمان، نحوه تنفس صحیح، موقعیتهای مناسب برای کاهش درد و تکنیکهای آرامسازی آشنا شوند. تمرینات ورزشی سبک در دوران بارداری (با نظر پزشک)، تحرک مناسب، استفاده از توپ زایمان، تغذیه سالم و همچنین انتخاب همراه مناسب (مثل همسر یا مامای مورد اعتماد) میتواند نقش بسیار مؤثری در تجربه یک زایمان طبیعی موفق ایفا کند. همچنین داشتن برنامه زایمانی (Birth Plan) که شامل ترجیحات مادر در روند زایمان باشد، میتواند حس کنترل و آرامش بیشتری به او بدهد.
زایمان طبیعی، علاوه بر مزایای آنی، فواید بلندمدتی نیز برای سلامت مادر و نوزاد به همراه دارد. مادرانی که زایمان طبیعی دارند، معمولاً سریعتر بهبود مییابند و زودتر قادر به بازگشت به فعالیتهای روزمره هستند. آنها کمتر در معرض خطرات جراحی مانند عفونت، خونریزی شدید یا مشکلات بیهوشی قرار دارند. همچنین، نوزادانی که بهصورت طبیعی متولد میشوند، از باکتریهای مفید کانال زایمان بهرهمند میشوند که این موضوع به تقویت سیستم ایمنی آنها کمک میکند. ارتباط فیزیکی و عاطفی سریعتر بین مادر و نوزاد پس از زایمان طبیعی نیز به شکلگیری پیوندی عمیقتر و کاهش احتمال افسردگی پس از زایمان کمک میکند. افزون بر این، برخی مطالعات نشان میدهند که نوزادان زایمان طبیعی، کمتر دچار مشکلات تنفسی در روزهای نخست زندگی میشوند.
بله، زایمان طبیعی معمولا با درد همراه است. با این حال، روشهای مختلفی برای کاهش شدت آن وجود دارد؛ از جمله استفاده از داروهای بیحسی یا مسکن، تمرینهای تنفسی و همچنین حمایت جسمی و روحی توسط تیم پزشکی یا همراه مادر.
در بیشتر مواقع زایمان طبیعی یک روش ایمن و مطمئن به شمار میآید. با این حال، برخی شرایط پزشکی یا محدودیتهای فیزیکی ممکن است باعث شود پزشک روشهای دیگری مانند سزارین را پیشنهاد دهد.
بهبودی پس از زایمان طبیعی معمولا سریعتر از سزارین اتفاق میافتد. بسیاری از زنان طی چند روز میتوانند فعالیتهای روزمره خود را از سر بگیرند، اگرچه روند ترمیم کامل بدن ممکن است کمی بیشتر طول بکشد.
بله، در حین زایمان طبیعی امکان ایجاد پارگی در ناحیه پرینه (بین واژن و مقعد) وجود دارد. این پارگیها معمولا خفیف بوده و با بخیه ترمیم میشوند و در بیشتر موارد بدون عارضه خاصی بهبود پیدا میکنند.
بله، در صورت نیاز میتوان از داروهایی مانند اپیدورال یا سایر مسکنها برای کاهش درد استفاده کرد. انتخاب این روش باید تحت نظر پزشک و با توجه به شرایط مادر انجام شود.
بعضی از خانمها میتوانند روند زایمان را بدون دخالت پزشکی خاصی پشت سر بگذارند. با این حال، در شرایطی که پیشرفت زایمان کند شود یا خطر برای مادر و جنین وجود داشته باشد، پزشک ممکن است از روشهایی مانند فورسپس یا وکیوم استفاده کند.
به طور معمول زمانی که انقباضات منظم و مکرر شروع شود و دهانه رحم حدود ۳ سانتیمتر یا بیشتر باز شده باشد، وقت رفتن به بیمارستان است. این علائم نشان میدهد روند زایمان در حال آغاز است.
آمادگی برای زایمان شامل تمرین تکنیکهای تنفسی، شرکت در کلاسهای آموزشی مخصوص مادران باردار و گفتوگو با پزشک درباره برنامه زایمان است. این اقدامات به مادر کمک میکند با آرامش بیشتری وارد مرحله زایمان شود.
بله، در مواردی که نوزاد قادر نباشد بهطور کامل از کانال زایمان عبور کند یا روند زایمان به کندی پیش برود، پزشک ممکن است از ابزارهایی مانند فورسپس یا وکیوم برای تسهیل تولد نوزاد استفاده کند.










42 پاسخ
واقعا با وجود تمامی مزایای زایمان طبیعی و وجود روش های کاهش درد چرا بعضی از مادران میترسن زایمان طبیعی انجام بدن
ترس از درد، عدم آگاهی یا تجربه قبلی نامناسب میتونه باعث این نگرانی بشه. مشاوره با پزشک میتونه کمککننده باشه.
چگونه میشه درد زایمان طبیعی رو کاهش داد و به نظرتون واقعا کاربردی هست
روشهایی مثل ماساژ، تنفس عمیق، بیحسی اپیدورال و تکنیکهای آرامشبخش میتونن کمککننده باشن.
ببخشید من شنیدم که زایمان طبیعی باعث گشاد شدن دائمی لگن میشه درسته ؟
لگن برای تطابق با زایمان طبیعی تغییراتی میکنه، اما این تغییرات معمولاً موقتی هستن و با ورزشهای مناسب به حالت اولیه برمیگرده.
حدودا درد زایمان طبیعی بین 6 تا 12 ساعت طول میکشه و من تا اونجایی که برای زایمان خودم پرسجو کردم همه طبیعی رو پیشنهاد میدادن و در نهایت هم تصمیم به زایمان طبیعی به احتمال زیاد بگیرم
حقیقت داره که زایمان طبیعی باعث کاهش وزن سریعتر مادر میشه
بله، چون فرایند زایمان طبیعی به انقباض بیشتر رحم کمک میکنه و بازگشت به وزن اولیه رو سرعت میده.
چرا بعد از زایمان طبیعی بعضی از خانمها بیاختیاری ادرار پیدا میکنن؟ میهش توضیح بدید
این مشکل ممکنه به دلیل کشیدگی عضلات کف لگن حین زایمان طبیعی باشه، اما با تمرینات کگل و مراقبتهای پزشکی قابل درمانه.
من قبلاً سزارین داشتم. اینبار میتونم طبیعی زایمان کنم؟
به شرطی که شرایط مناسب باشه و فاصله زایمان قبلی زیاد باشه. الته پیشنهاد میکنم مقاله “زایمان طبیعی پس از سزارین: انتخابی جدید برای مادران” را مطالعه کنید.
مقالهای جامع و مفید برای مادرانی که قصد دارند زایمان طبیعی را تجربه کنند.
من خیلی از درد زایمان طبیعی میترسم، راهی هست که بشه بدون دارو درد رو تحمل کرد؟
آره، تکنیکهایی مثل تمرین تنفس، ماساژ، آب گرم، تغییر وضعیت بدن و حضور همراه دلسوز خیلی کمک میکنه. بعضی مادرها با همین روشها تونستن بدون دارو زایمان کنن. البته پیشنهاد میکنم مقاله مرتبط ما در این زمینه به اسم “روشهای کاهش درد در زایمان: دارویی و غیردارویی” رو هم مطالعه کنید.
آیا این مقاله شامل تجربیات مادرانی است که زایمان طبیعی داشتهاند؟
بله، مقاله به تجربیات مادرانی که زایمان طبیعی داشتهاند، پرداخته و دیدگاههای مختلفی از آنها آورده است.
من اولین بارداریمه. زایمان طبیعی برام خطر داره؟
نه لزوماً. اگه بارداریت کمخطر باشه، زایمان طبیعی حتی برای اولین بچه هم کاملاً ممکنه.
توضیحات دربارهی زایمان طبیعی خیلی کامل و قابلدرک بودن.
برای زایمان طبیعی چه آمادگیهایی باید از قبل داشته باشم؟
پیش از زایمان طبیعی، تمرینات تنفسی، ورزشهای تقویتی مثل یوگا و پیادهروی، و مشاوره با پزشک برای برنامهریزی زایمان بسیار مهم است.
آیا برای اولین بار که زایمان میکنم، زایمان طبیعی توصیه میشود؟
بله، اگر شما و جنین سالم باشید، زایمان طبیعی برای مادران اولین بار گزینه مناسبی است. البته، همیشه باید نظر پزشک متخصص را جویا شوید.
اطلاعات مفید و کاربردی برای مادران باردار در این مقاله ارائه شده است.
از کِی باید برم بیمارستان که مطمئن باشم وقت زایمان طبیعی رسیده؟
معمولاً وقتی انقباضات منظم و قوی شروع میشود یا کیسه آب پاره میشود، باید به بیمارستان مراجعه کنید.
چه تمریناتی برای آمادگی جسمی قبل از زایمان طبیعی توصیه میشود؟
تمرینات پیادهروی، یوگا و تقویت عضلات شکم و کف لگن برای آمادگی بدن بسیار مفید هستند.
آیا در بیمارستان یثربی، همراهی دولا در هنگام زایمان امکانپذیر است؟
بله، در بیمارستان یثربی، امکان همراهی دولا (مربی زایمان) وجود دارد که در طی زایمان از مادر حمایت میکند.
من خیلی کمطاقتم. واقعاً میتونم طبیعی زایمان کنم؟
خیلیها فکر میکردن نمیتونن ولی با تمرین، آمادگی ذهنی و حمایت درست، موفق شدن.
چه روشهایی برای کاهش درد در زایمان طبیعی پیشنهاد میشود؟
برخی از روشها شامل استفاده از تکنیکهای تنفسی، ماساژ، حرکتهای مختلف و استفاده از آب گرم هستند. برای آشنایی کامل با روشهای دارویی و غیردارویی کاهش درد در زایمان، مطالعهی این مطلب توصیه میشود.
اگه زایمان خیلی طول کشید، چی میشه؟
پزشک بررسی میکنه. اگه روند طبیعی پیش نره، ممکنه به سزارین تغییر بده.
تو زایمان طبیعی هم ممکنه مجبور به بخیه بشم؟
گاهی اوقات اگه پارگی پرینه پیش بیاد، بله. ولی در بیشتر موارد با مراقبتهای صحیح یا تکنیکهایی مثل ماساژ پرینه میشه اینو به حداقل رسوند.
واقعاً بعد از زایمان طبیعی همون روز میتونم راه برم؟
بله، معمولاً بعد از چند ساعت که بدنت آروم شد میتونی بلند شی و راه بری. برخلاف سزارین، نیاز به استراحت طولانی نیست.